Khan MJ, Castle PE, Lorincz AT, et al. The elevated 10-year risk of cervical precancer and cancer in women with human papillomavirus (HPV) type 16 or 18 and the possible utility of type-specific HPV testing in clinical practice. J Natl Cancer Inst. 2005;97:1072-1079.
HPV screening, který rozlišuje typy 16 a 18 od jiných onkogenních (vysoce rizikových) typů HPV, identifikuje ženy s největším rizikem CIN 2/3+ a může umožnit méně agresivní léčbu žen s jinými vysoce rizikovými HPV infekcemi.
Řešení dilematu nutnosti čekat 6 až 12 měsíců na opakování Pap testu a HPV testu u žen s normální cytologií, ale pozitivním HPV testem, než se určí potřeba kolposkopie, může vyřešit testování HPV specifických typů. Desetiletá kumulativní incidence CIN 3 a karcinomu děložního hrdla (CIN 3+) u 20 810 žen, které byly při zařazení do studie jednou testovány na přítomnost HPV, byla pouze 0,8 % u žen, u nichž byl test Hybrid Capture 2 negativní na vysoce rizikové HPV. Naproti tomu u 17 % žen pozitivních na HPV-16 a 14 % žen pozitivních na HPV-18 se během 10 let vyvinula CIN 3+.
Ženy pozitivní na jiné vysoce rizikové typy HPV, ale negativní na HPV 16 a 18, měly mnohem menší riziko: pouze u 3 % se vyvinula CIN 3+.
Při stratifikaci podle věku s cílem omezit analýzu na ženy ve věku 30 let a starší činil kumulativní výskyt CIN 3+ 20 % u žen pozitivních na HPV 16 a 15 % u žen pozitivních na HPV 18 (OBRÁZEK 1). Porovnejte tyto výsledky s desetiletou prediktivní hodnotou 11 % pro LSIL Pap pro stejnou úroveň cervikální neoplazie. Jinými slovy, jeden pozitivní test na HPV 16 nebo 18 má téměř dvakrát větší pravděpodobnost, že identifikuje ženy s vysokým rizikem CIN 3+ než výsledek LSIL Pap, a to v průběhu času.
OBRÁZEK 1 Pozitivní HPV 16 nebo 18 spojený s 14% až 17% výskytem CIN 3+
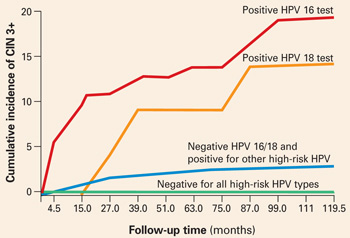
Kumulativní výskyt CIN 3+ v průběhu 10 let v závislosti na jediném výsledku HPV testu při zařazení do studie. Ženy pozitivní na HPV 16 nebo 18 měly mnohem vyšší výskyt CIN 3+ ve srovnání s ženami negativními na HPV 16 a 18, ale pozitivními na jiné vysoce rizikové typy HPV podle Hybrid Capture 2, nebo negativními na všechny vysoce rizikové typy HPV. Převzato z Khan et al.
Sledování podle rizika
Tato zjištění podporují strategii sledování, která by umožnila stratifikaci rizika u žen infikovaných HPV, u nichž není jasný optimální interval opakování screeningu.
- Ženy pozitivní na HPV 16 nebo 18 vyžadují odeslání ke kolposkopii, neboť nesou většinu rizika z pozitivního testu na vysoce rizikové HPV.
- Ženy pozitivní pouze na jiné vysoce rizikové typy by mohly být ujištěny o bezpečnosti 12měsíčního intervalu bez kolposkopie a odeslány ke kolposkopii pouze v případě, že opakovaný Pap test vykazuje horší výsledky než atypické dlaždicové buňky neurčitého významu (ASC-US) nebo je HPV test opět pozitivní (OBRÁZEK 2).
Obr. 2 Typově specifické testování v klinické praxi
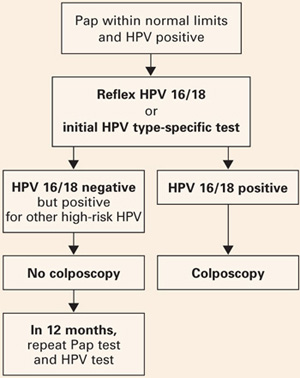
Návrh postupu u žen ve věku 30 let a starších, které jsou vyšetřovány současně Pap testem i HPV testem s typizací na HPV 16/18. Převzato z Khan et al.
V přípravě jsou 2 testy specifické pro daný typ
V současné době je jediným testem schváleným FDA pro kombinovaný screening žen ve věku 30 let a starších test Hybrid Capture 2 High-risk HPV, který testuje panel 13 nejčastějších typů HPV, o nichž je známo, že způsobují rakovinu děložního čípku, ale neuvádí jednotlivé typy.
V roce 2006 však mohou být k dispozici 2 testy HPV specifické pro jednotlivé typy, což by lékařům umožnilo postupovat podle této strategie.
Digene je téměř připraven uvést na trh „reflexní“ test specifický pro typy 16, 18, 45 (k pozitivnímu panelu Hybrid Capture 2 HPV) a Roche připravuje schválení svého typově specifického testu Linear Array HPV.
2 Lepší zvládání pozitivních výsledků screeningu
Nový praktický bulletin o zvládání abnormálních testů
ACOG Practice Bulletin, číslo 66. Management abnormální cervikální cytologie a histologie. Washington, DC: American College of Obstetricians and Gynecologists; September 2005.
Nový Practice Bulletin vydaný loni v září ve většině ohledů odráží nejnovější konsenzuální doporučení Americké společnosti pro kolposkopii a cervikální patologii (ASCCP).1
Klíčové body
- ASC-US lze zvládnout odesláním k okamžité kolposkopii, opakováním Pap nebo HPV testem. „Reflexní HPV testování“ v případě, že ASC-US pochází z cytologie na bázi tekutiny, má však své výhody. (Odhaduje se, že velká většina ASC-US je nyní zvládnuta testováním HPV.)
- Počáteční zvládnutí všech ostatních abnormalit Pap je okamžité odeslání ke kolposkopii, tj. nález atypických dlaždicových buněk nemůže vyloučit high-grade (ASC-H), atypické žlázové buňky (AGC), LSIL a intraepiteliální léze vysokého stupně (HSIL).
- Zvládnutí ASC-US a LSIL v adolescenci a postmenopauze: ACOG poskytuje alternativní strategii pro adolescenty s cytologií ASC-US nebo LSIL, kteří mohou podstoupit buď opakovanou cytologii po 6 a 12 měsících, nebo jeden HPV test po 12 měsících. ACOG nerozlišuje ženy po menopauze s ASC-US nebo LSIL jako „zvláštní situace“ s dalšími strategiemi řízení.
- CIN 2/3 by měla být obvykle léčena, uvádějí obě doporučení. Jedinou výjimkou je adolescentka s CIN 2, která může být sledována opakovanou cytologií a kolposkopií za 4 až 6 měsíců, pokud je považována za spolehlivou pro sledování, kolposkopie je adekvátní a endocervikální odběr je negativní.
- HPV pozitivní ASC-US, ASC-H nebo LSIL a buď CIN 1, nebo normální kolposkopický nález by měly být sledovány opakovaným Pap vyšetřením za 6 a 12 měsíců nebo jedním HPV testem za 12 měsíců s odesláním ke kolposkopii, pokud výsledky Pap ukazují ASC-US nebo pokročilejší abnormality nebo je HPV test pozitivní.
- Naproti tomu u netěhotných žen odeslaných pro atypické žlázové buňky „favor neoplasia“ (AGC-H) nebo adenokarcinom in situ (AIS) nebo opakované atypické žlázové buňky „not otherwise specified“ (AGC-NOS) nebo HSIL je při normálním nálezu nebo neuspokojivém výsledku kolposkopie nutný excizní zákrok. Jedinou výjimkou je adolescentka s cytologií HSIL a uspokojivým a normálním výsledkem kolposkopie a biopsie, která může být pečlivě sledována.
- Ženy léčené pro CIN 2/3 mohou být po léčbě sledovány cytologickým screeningem v šestiměsíčních intervalech 3krát nebo 4krát nebo jednorázovým HPV testem po 6 měsících, než se vrátí ke každoročnímu screeningu. Jakákoli opakovaná abnormální Pap na hranici ASC-US nebo pokročilejší abnormality nebo pozitivní HPV test vyžadují kolposkopické vyšetření.
.