US Pharm. 2013;38(3):33-41.
ABSTRAKT: Onemocnění žlučníku, zejména cholelitiáza(žlučové kameny), postihuje každoročně více než 20 milionů Američanů. Pacientičasto zůstávají nediagnostikováni, protože cholelitiáza se často neprojevujepříznaky. Příznaky sahají od nevolnosti nebo břišních potíží až po biliární koliku a žloutenku. Onemocnění žlučníku se nejpřesněji diagnostikují pomocí zobrazovacích metod. Měly by však být zahrnuty laboratorní hodnoty, jako je krevní obraz, vyšetření jaterních funkcí a sérové amylázy a lipázy, které pomohou rozlišit typ onemocnění žlučníku a/nebo identifikovat související komplikace. Nejúčinnější léčbou pacientů s onemocněním žlučníku je operace. Onemocnění žlučníku je ovlivněno dietou, cvičením a výživou a pacienti by měli být povzbuzováni, aby tyto zdravé návyky začlenili do svého životního stylu a snížili tak riziko onemocnění žlučníku.
Nejčastější formou onemocnění žlučníku je cholelitiáza (žlučové kameny).1 Cholelitiáza postihuje ročně více než 20 milionů Američanů, což má za následek přímé náklady ve výši více než 6,3 miliardy dolarů.2Žlučové kameny jsou obvykle asymptomatické a obvykle jsou objeveny během chirurgického zákroku pro nesouvisející onemocnění nebo během autopsie.1,2 Ve Spojených státech je cholelitiáza nejčastější hospitalizační diagnózou mezi gastrointestinálními a jaterními onemocněními.3,4Ačkoli jsou žlučové kameny obvykle asymptomatické, u některých pacientů dochází k progresi symptomatického onemocnění. Primárním klinickým projevem a komplikací cholelitiázy je cholecystitida (zánět žlučníku).1,2 Méně často se u pacientů s těžkými případy může vyvinout žlučníková pankreatitida, perforace žlučníku nebo jiná onemocnění žlučníku (TABULKA 1).1,5-8

Patofyziologie
Žlučové kameny jsou tvrdé, oblázkovité struktury, které ucpávají cystický vývod. Tvorbě žlučových kamenů často předchází přítomnostžlučového kalu, viskózní směsi glykoproteinů, vápenatých usazenin a krystalů cholesterolu ve žlučníku nebo žlučových cestách.5 V USA je většina žlučových kamenů tvořena převážně žlučí přesycenou cholesterolem.1,2Toto přesycení, které je důsledkem toho, že koncentrace cholesterolu je vyšší než jeho procento rozpustnosti, je způsobeno především nadměrnou sekrecí cholesterolu v důsledku změněného jaterního cholesterolmetabolismu.1,3 Narušená rovnováha mezi pronukleačními (podporujícími krystalizaci) a antinukleačními (bránícími krystalizaci) proteiny ve žluči může rovněž urychlovat krystalizaci cholesterolu ve žluči.1-3,5 Jako pronukleační protein byl zdokumentován mucin, směs aglykoproteinů vylučovaných buňkami žlučového epitelu. Předpokládá se, že právě snížená degradace mucinu lysozomálními enzymy podporuje tvorbu krystalů cholesterolu.3
Na tvorbě žlučových kamenů se podílí také ztráta motility svalové stěny žlučníku a nadměrná kontrakce svěrače.1 Tato hypomotilita vede k prodloužené stázi žluči (opožděnému vyprazdňování žlučníku) spolu se sníženou funkcí rezervoáru.3,5Nedostatečný průtok žluči způsobuje hromadění žluči a zvýšenou náchylnost k tvorbě kamenů. V důsledku hypomotility může docházet k neefektivnímu plnění a vyššímupodílu jaterní žluči odváděné ze žlučníku do malého žlučovodu.1,5
Občas jsou žlučové kameny tvořeny bilirubinem, chemickou látkou, kterávzniká v důsledku standardního rozkladu RBC. Infekce žlučových cest a zvýšený enterohepatální cyklus bilirubinu jsoupředpokládané příčiny tvorby bilirubinových kamenů. Bilirubinové kameny,často označované jako pigmentové kameny, se vyskytují především u pacientů s infekcemi žlučových cest nebo chronickými hemolytickými onemocněními (nebo poškozenými RBC).1,3,6 Pigmentové kameny jsou častější v Asii a Africe.3,6
Patogeneze cholecystitidy nejčastěji zahrnujeimplikaci žlučových kamenů v hrdle močového měchýře, Hartmannově vaku nebo vcystickém vývodu; žlučové kameny však nejsou při cholecystitidě vždy přítomny.5 Tlak na žlučník se zvyšuje, orgán se zvětšuje, jeho stěny zesilují, snižuje se prokrvení a může se tvořit anexudát.2,5 Cholecystitida může být akutní nebo chronická, přičemž opakované epizody akutního zánětu mohou vést k chronické cholecystitidě. Žlučník může být infikován různými mikroorganismy, včetně těch, které tvoří plyny. Zapálený žlučník může projít nekrózou a gangrénou, a pokud se neléčí, může přejít v symptomatickou sepsi.1,2,5 Pokud se cholecystitida řádně neléčí, může dojít k perforaci žlučníku, což je vzácný, ale život ohrožující jev.2,5,7Cholecystitida může také vést ke žlučníkové pankreatitidě, pokud kameny proniknou až do Oddiho svěrače a nejsou odstraněny, čímž dojde k zablokování pankreatického vývodu.1
Rizikové faktory
K onemocnění žlučníku přispívají genetické faktory a faktory prostředí.1,3 Ženské pohlaví, předchozí těhotenství a rodinná anamnéza žlučníkového onemocnění vysoce korelují s cholelitiázou.1,3 Přibližně 60 % pacientů s akutní cholecystitidou tvoří ženy; onemocnění však bývá závažnější u mužů.2 Estrogeny zvyšují hladinu cholesterolu a jeho nasycení ve žluči a podporují hypomotilitu žlučníku.1 Snížená motilita žlučníku je běžně pozorována během těhotenství.9
Další rizikové faktory zahrnují vysoký příjem tuků a sacharidů ve stravě, sedavý způsob života, diabetes mellitus 2. typu a dyslipidemii (zvýšené triglyceridy a nízký HDL).3,9 Strava s vysokým obsahem tuků a sacharidů predisponuje pacienta k obezitě, kterázvyšuje syntézu cholesterolu, žlučovou sekreci cholesterolu a hypersaturaci cholesterolu. Přímá souvislost mezi vysokým příjmem tuků ve stravě a rizikem vzniku cholelitiázy však nebyla prokázána, protože předchozí studie přinesly rozporuplné výsledky.9Akutní cholecystitida vzniká častěji u symptomatických pacientů s cholelitiázou a diabetem mellitem 2. typu než u nesymptomatických pacientů bez něj.2 U těchto pacientů je také vyšší pravděpodobnost výskytu komplikací.
Nejvyšší prevalenci cholelitiázy mají američtí Indiáni, přičemž v této populaci dosahuje onemocnění epidemických rozměrů. Žlučníkové onemocnění se vyskytuje také u chilských a mexických Hispánců.3,9 Kromě etnické příslušnosti hraje u žlučových kamenů roli také věk. pacienti, u kterých se vyvine komplikovaná symptomatická cholelitiáza, bývají starší a typická pacientka se žlučníkovými kameny je čtyřicátnice.1,2
Klinický obraz
Žlučníkové kameny jsou obvykle asymptomatické. V neobvyklém případě, že se u pacienta rozvine symptomatická cholelitiáza, může se projevovat od mírné nevolnosti nebo břišního diskomfortu až po biliární koliku a žloutenku.1,5,10Biliární kolika, obvykle ostrého charakteru, je postprandiální bolest v epigastriu nebo pravém kvadrantu, která trvá několik minut až několik hodin. Bolest často vyzařuje do zad nebo pravého ramene a v intenzivnějších případech může být doprovázena nevolností a zvracením. při fyzikálním vyšetření se odhalí citlivost v pravém horním kvadrantu a hmatný infiltrát v oblasti žlučníku.5,10Cholecystitida se projevuje stejným způsobem; obstrukce cystického vývodu je však trvalá (spíše než přechodná) a častá je horečka.10 U pacienta s cholecystitidou se také může objevit Murphyho příznak (nepříjemné pocity tak silné, že pacient přestane při palpaci žlučníku vdechovat) nebo žloutenka. Žloutenka, žluté zbarvení kůže a očních sklér, se objevuje, když je společný žlučovod ucpaný v důsledku impaktovaného kamene v Hartmannově váčku (Mirizziho syndrom). Mohou být přítomny i další nespecifické příznaky, jako jsou zažívací potíže, nesnášenlivost tučných nebo smažených jídel, říhání a nadýmání.1,5,10
Diagnostika
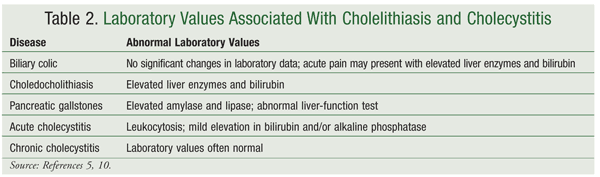
Současné techniky diagnostiky onemocnění žlučníku jsou méně invazivní a umožňují pacientům rychlejší zotavení, než tomu bylo u dřívějších diagnostických postupů.10 Ačkoli je výskyt cholelitiázy v USA poměrně vysoký, jen málo pacientů má příznaky.4To může komplikovat a prodlužovat diagnostiku. Do laboratorních testů by mělo být zařazeno vyšetření krevního obrazu, jaterních funkcí a sérové amylázy a lipázy, které pomohou rozlišit různé typy onemocnění žlučníku a/nebo identifikovat komplikace způsobené onemocněním žlučníku (TABULKA 2).5,10
Diagnózu cholelitiázy, cholecystitidy a dalších onemocnění žlučníku lze potvrdit pomocí řady různých zobrazovacích technik. ultrasonografie a cholescintigrafie jsou zobrazovací vyšetření nejčastěji používaná k diagnostice cholelitiázy a cholecystitidy.10Pozitivní nálezy při ultrazvukovém vyšetření zahrnují kameny, ztluštění stěny žlučníku, pericholecystickou tekutinu a Murphyho příznak (tj. bolest) při kontaktu s ultrazvukovou sondou.10Ultrasonografie provedená nalačno odhalí správnoudiagnózu ve více než 90 % případů, ale žlučové kameny mohou být v 50 % případů přehlédnuty.3
K posouzení funkce žlučníku a k diagnostice akutnícholecystitidy se používá cholesterolová cintigrafie, nazývaná také scan hepatobiliární iminodiazetické kyseliny (HIDA). Skenování HIDA nepomáhá při identifikaci cholelitiázynebo chronické cholecystitidy.11 U ambulantních pacientů poskytuje cholescintigrafie správnou diagnózu ve více než 95 % případů. Cholescintigrafie však může dávat falešně pozitivní výsledky u 30-40 % hospitalizovaných pacientů, zejména u těch, kteří dostávají parenterální výživu. U těchto pacientů je preferovanou diagnostickou metodou ultrasonografie.10 Výsledky cholescintigrafie jsou považovány za abnormální, pokud radioaktivní stopová látka nebo barvivo nezobrazí žlučník, pomalu se pohybuje žlučovody nebo je detekováno mimo žlučový systém.12
Při podezření na choledocholitiázu může být přínosná endoskopická retrográdní cholangiopankreatografie (ERCP). ERCP se používá k identifikaci běžných kamenů ve žlučových cestách a může být použita i k jejich odstranění.ERCP je spojena s komplikacemi, jako je pankreatitida. Neinvazivní metody, jako je endoskopická ultrasonografie, lze použít k detekcicholelitiázy, ale ne k odstranění kamenů.4,11 Lze použít CT, které je však považováno za méně přesné než ostatní zobrazovací metody, protože odhalí přibližně 75 % žlučových kamenů.4,10Magnetická rezonanční cholangiopankreatografie (MRCP) je zobrazovací metoda používaná k detekci choledocholitiázy a dalších abnormalit žlučových cest. Senzitivita MRCP je přibližně 98 %.4,11
Léčba
Pacienti s asymptomatickou cholelitiázou nevyžadují léčbu.5Léčbou volby symptomatické cholelitiázy je v současnosti laparoskopická cholecystektomie, zatímco dříve to byla otevřenácholecystektomie.3,10 Laparoskopická cholecystektomie jespojena s kratší dobou hospitalizace a rychlejší rekonvalescencí než otevřená cholecystektomie. Mezi absolutní kontraindikace tohoto zákroku patří neschopnost snášet celkovou anestezii, záchvatovitá krvácivá porucha a konečné stadium jaterního onemocnění.3,5U pacientů, kteří nemohou nebo nechtějí podstoupit operaci, může endoskopická dekomprese vnitřním žlučníkovým stentem pomoci zabránit vzniku komplikací a může sloužit jako paliativní dlouhodobá léčba.5 Neoperační léčba, která zahrnuje rozpouštění žlučových kamenů pomocí perorálních žlučových kyselin a litotrypsi rázovou vlnou, může být u těchto pacientů další možností. Neoperační léčba je však časově náročná a je spojena s vysokými náklady, nízkou účinností a vysokou mírou recidivy.5,13
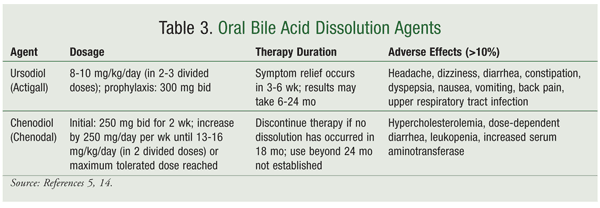
Mezi ústní žlučové kyseliny používané k rozpouštění žlučových kamenů patří kyselina chenodeoxycholová (chenodiol) a kyselina ursodeoxycholová (ursodiol) (TABULKA 3).5,14Ústní žlučové kyseliny jsou nejúčinnější u malých žlučových kamenů (0,5-1 cm) a jejich odstranění může trvat až 24 měsíců. Ursodiol je nejčastěji používanou perorální žlučovou kyselinou, a to díky bezpečnějšímu profilu vedlejších účinků ve srovnání s chenodiolem. Chenodiol je spojen s průjmem závislým na dávce a také s hepatotoxicitou, hypercholesterolemií a leukopenií, což omezuje jeho použití.14
Při prevenci a léčbě cholelitiázy mohou být prospěšné změny výživy a životního stylu. Vzhledem k tomu, že obezita je spojena se zvýšeným rizikem vzniku cholelitiázy, může snížení hmotnosti pomoci zabránit tvorbě žlučových kamenů.15 Příliš rychlé snížení hmotnosti však může podpořit tvorbu žlučových kamenů. Mezi dietní faktory, které mohou pomoci zabránit tvorbě žlučových kamenů, patří polynenasycené tuky, mononenasycené tuky,vláknina a kofein.15 Bylo prokázáno, že rybí tuk a mírná konzumace alkoholu snižují hladinu triglyceridů, snižují nasycení žlučového cholesterolu a zvyšují HDL.3,9
Pacienti s akutní cholecystitidou vyžadují hospitalizaci proúplný střevní klid, parenterální tekutiny a výživu a intravenózní antibiotika.5 Chirurgické možnosti léčby cholecystitidyzahrnují perkutánní cholecystostomii, otevřenou cholecystostomii alaparoskopickou cholecystostomii.10
Závěr
Onemocnění žlučníku jsou nejčastěji sekundární cholelitiázou. zatímco většina případů žlučových kamenů je asymptomatická, některé případy mohou progredovat do symptomatického onemocnění. Mezi faktory, které mohou zvyšovat riziko nebo náchylnost k onemocnění žlučníku, patří pohlaví, etnický původ, anamnéza, rodinná anamnéza a dieta a výživa. Onemocnění žlučníku jediagnostikováno především pomocí zobrazovacích technik. Tyto diagnostické technikymají své výhody i nevýhody a především se liší jejich přesnost.Jedna technika může být upřednostněna před druhou v závislosti na typu onemocnění žlučníku nebo na přítomných příznacích. Asymptomatičtí pacienti zpravidla nevyžadují léčbu. Chirurgický zákrok je nejčastější léčbou, ale pro pacienty, kteří nemohou nebo nechtějí podstoupit operaci, jsou k dispozici nechirurgické alternativy. Lékárníci mohou hrát roli v léčbě onemocnění žlučníku tím, že budou pacienty informovat o rizikových faktorech onemocnění žlučníku – zejména o cholelitiáze – a o tom, jak lze toto riziko snížit správnou výživou, dietou a cvičením.
1. Mills JC, Stappenbeck TS, Bunnett NW. Gastrointestinální onemocnění. In: Stravovací a gastrointestinální onemocnění: McPhee SJ, Hammer GD, eds. Pathophysiology of Disease: An Introduction to Clinical Medicine. Vydání šesté. New York, NY: McGraw-Hill Medical; 2010.
2. Strasberg SM. Akutní kalkulózní cholecystitida. N Engl J Med. 2008;358:2804-2811.
3. Marschall HU, Einarsson C. Gallstone disease. J Intern Med. 2007;261:529-542.
4. Bar-Meir S. Gallstones: prevalence, diagnosis and treatment. Isr Med Assoc J. 2001;3:111-113.
5. Kalloo AN, Kantsevoy SV. Žlučové kameny a onemocnění žlučových cest. Prim Care. 2001;28:591-606.
6. Choi Y, Silverman WB. Poruchy žlučových cest, poruchy žlučníku a žlučokamenová pankreatitida. American College ofGastroenterology.http://patients.gi.org/topics/biliary-tract-disorders-gallbladder-disorders-and-gallstone-pancreatitis.Accessed 27. října 2012.
7. Derici H, Kara C, Bozdag AD, et al. Diagnostika a léčba perforace žlučníku. World J Gastroenterol. 2006;12:7832-7836.
8. Myers RP, Shaffer EA, Beck PL. Polypy žlučníku: epidemiologie, přirozený průběh a léčba. Can J Gastroenterol. 2002;16:187-194.
9. Cuevas A, Miquel JF, Reyes MS, et al. Diet as a risk factor for cholesterol gallstone disease. J Am Coll Nutr. 2004;23:187-196.
10. Vogt DP. Onemocnění žlučníku: aktualizace diagnostiky a léčby. Cleve Clin J Med. 2002;69:977-984.
11. Lékařské centrum Marylandské univerzity. Gallstones and gallbladderdisease.www.umm.edu/patiented/articles/what_gallstones_gallbladder_disease_000010_1.htm.Accessed 27. listopadu 2012.
12. Mayo Clinic. HIDA scan. www.mayoclinic.com/health/hida-scan/MY00320/DSECTION=results. Přístup 27. listopadu 2012.
13. Ahmed A, Cheung RC, Keeffe EB. Management žlučových kamenů a jejich komplikací. Am Fam Physician. 2000;61:1673-1680.
14. Nunes D. Rozpouštěcí terapie při léčbě žlučových kamenů. UpToDate . www.uptodate.com/contents/dissolution-therapy-for-the-treatment-of-gallstones. Přístup 4. února 2013.
15. Gaby AR. Nutriční přístupy k prevenci a léčbě žlučových kamenů. Altern Med Rev. 2009;14:258-267.
.