30letý muž s rozmazaným centrálním viděním
Alex W. Cohen, MD, PhD a Jordan M. Graff, MD
9. března 2008
Aktualizováno Lindsay K. McConnell, MD
8. května 2017
Hlavní stížnost:
Historie současného onemocnění: Rozmazané centrální vidění levého oka: Třicetiletý muž bílé pleti si v posledních několika týdnech všiml centrálního zkreslení vidění a ztráty zraku na levém oku (OS). Jeho místní optometrista ho odeslal na oddělení oftalmologie a zrakových věd Univerzity v Iowě k dalšímu vyšetření.
Předchozí oční anamnéza:
Lékařská anamnéza: Pacient neuvedl žádná předchozí systémová onemocnění ani choroby.
Medikace:
Rodinná anamnéza: Žádné: Žádné familiární oční onemocnění a jinak bez příčin.
Sociální anamnéza: Žádné oční onemocnění: Ženatý, žije s manželkou. Pracuje jako počítačový programátor. Pacient žije celý život v údolí řeky Mississippi.
Oční vyšetření:
- Zraková ostrost, bez korekce: Pravé oko (OD)–20/20; OS–20/40
- Pohyblivost:
- Intraokulární tlak: OD — 15 mmHg; OS — 16 mmHg
- Zornice: Zornice reagují na světlo stejně. Žádný relativní aferentní pupilární defekt (RAPD)
- Konfrontační zorné pole (CVF):
- Vyšetření vnějšího a předního segmentu: Plné, OU
- Vyšetření vnějšího a předního segmentu: Normální, OU
- Vyšetření rozšířeného fundu (DFE):
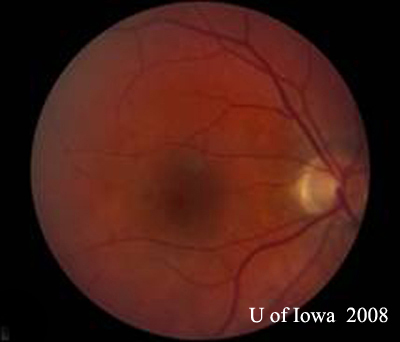
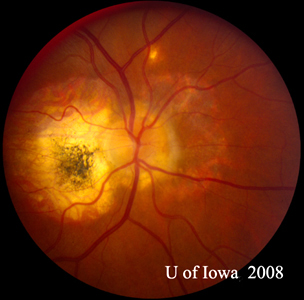
- OD: Čistý sklivec a zdravý zrakový nerv bez bledosti nebo otoku. Je přítomna peripapilární atrofie a tmavá pigmentace. Normální makula a cévy. Na periferii je několik „vyražených“ chorioretinálních jizev.
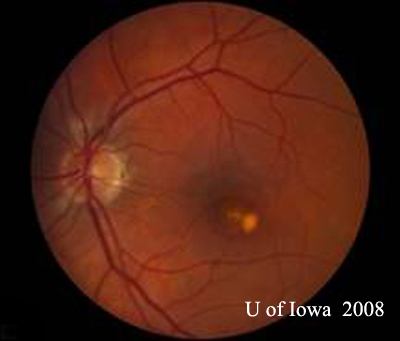
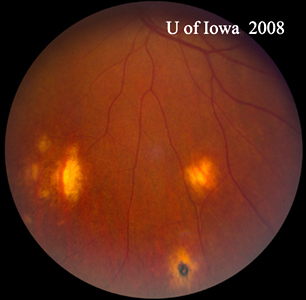
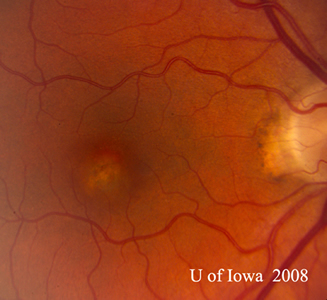
- OS: Čistý sklivec zcela bez buněk nebo známek zánětu. Hlava zrakového nervu je zdravá, bez bledosti nebo otoku. Je přítomna peripapilární atrofie a zvýšená pigmentace. V makule je vyvýšená nažloutlá subretinální léze (viz obrázky 1 a 2).
| A: 30stupňová fotografie fundu, OD. Všimněte si peripapilárních atrofických změn. | B: 30stupňová fotografie fundu, OS. Obdobně jsou patrné peripapilární atrofické a pigmentové změny. Všimněte si chorioretinálního „histospotu“ uvnitř makuly a nepřítomnosti jakéhokoli zánětu sklivce. |
 |
 |
|
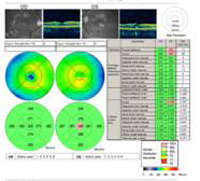
A: Skeny optické koherenční tomografie (OCT) obou očí ukazují zvýšení centrální tloušťky makuly (CMT) OS (295 µm) ve srovnání s OD (205 µm). A). |
B: Všimněte si přítomnosti subretinální tekutiny a narušení foveální deprese, OS. |
 |
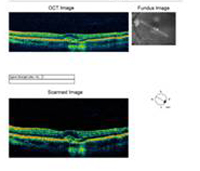 |
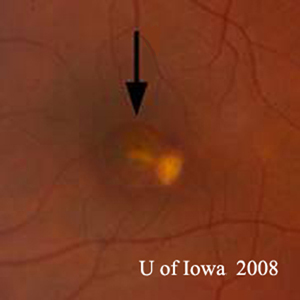
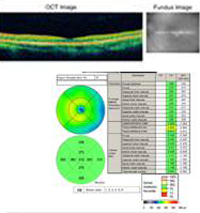
Průběh: Tento pacient má anamnézu a klinický vzhled silně naznačující předpokládaný syndrom oční histoplazmózy (POHS). Ačkoli jeho tlustá, žlutá makulární léze není zcela klasická (viz obrázek 5 a diskuse níže), vše nasvědčuje tomu, že se v této levé makule v místě chorioretinální jizvy vyvinula choroidální neovaskulární membrána (CNVM). Dlouze jsme s pacientem diskutovali o možnostech léčby, včetně zavedených klinických studií pro makulární laser nebo fotodynamickou terapii (PDT) této léze. Kromě toho byl pacient informován o prvních výsledcích v literatuře a osobních zkušenostech, které naznačují dobré výsledky při off-label použití intravitreálního bevacizumabu (Avastin). Pacient se rozhodl pro intravitreální injekci, která proběhla bez komplikací. Znovu byl navštíven za čtyři týdny po injekci, kdy se jeho vidění zlepšilo na 20/20 a léze sítnice byla klinicky i pomocí OCT suchá (obrázek 4).
Diskuse: Syndrom předpokládané oční histoplazmózy (POHS) je klinická diagnóza stanovená na základě konstelace očních nálezů, které byly původně popsány v roce 1960. Tento syndrom je zánětlivé onemocnění, které bylo postulováno jako důsledek systémové infekce dimorfní houbou Histoplasma capsulatum. Nebyly však provedeny žádné potvrzující studie, které by tuto houbu přímo zapojily do patogeneze onemocnění. Epidemiologické údaje spíše naznačují, že výskyt POHS je značně zvýšený v oblastech, které jsou endemické pro organismy Histoplasma. Klasicky je známo, že lidé žijící v údolí řek Ohio a Mississippi mají až 70 % pozitivních kožních testů na expozici H.capsulatum. Převážná většina pacientů s POHS skutečně reaguje na tento kožní test pozitivně. Pouze asi 4,4 % pacientů s pozitivním kožním testem má však průkaz POHS. Vztah mezi H. capsulatum a POHS proto zůstává předpokládaný.
Je třeba poznamenat, že pacienti s POHS jsou často mladí a jinak zdraví a sítnicové léze mohou u této populace v produktivním věku způsobit významnou funkční ztrátu zraku.
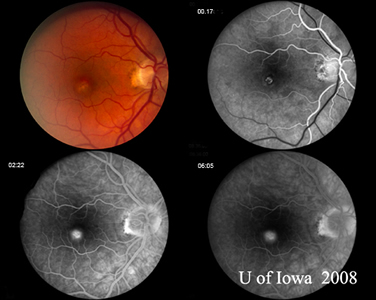
Diagnóza POHS je stanovena na základě identifikace klasických nálezů na fundu. Těmi jsou přítomnost peripapilární atrofie nebo pigmentace, přítomnost charakteristických „děrovaných“ chorioretinálních atrofických lézí a nepřítomnost postižení překrývajícího sklivce. Předpokládá se, že peripapilární změny představují regresi choroidální neovaskulární membrány (CNVM) a „proděravělé“ léze představují oblasti hematogenního výsevu H. capsulatum do sítnice. Je třeba poznamenat, že mnoho periferních „vyražených“ chorioretinálních jizev může být také spojeno s malými CNVM, na které není klinicky upozorněno a které spontánně regredují. Klasické příklady těchto lézí lze vidět na obrázku 5. Často se stává, jako v případě zde prezentovaném, že POHS upoutá pozornost oftalmologa symptomatickou CNVM zahrnující makulu nebo foveu. V tomto případě byla makulární léze poněkud neobvyklá s hustou žlutou substancí, zatímco CNVM u POHS je často šedozelená krajkovitá síť vycházející z chorioretinální jizvy (viz obrázek 6), která je definována na počátku angiogramu a uniká pozdě.
| A: POHS u pacienta s výraznou peripapilární atrofií a pigmentovými změnami, demonstrující vzhled regredované peripapilární CNVM, která byla postulována jako zdroj těchto lézí. | B: Periferní chorioretinální jizvy u pacienta s POHS. |
 |
 |
| A: Šedozelený makulární CNVM u pacienta s POHS | B: Fluoresceinový angiogram pacienta na obrázku 6A ukazuje klasický obraz úniku spojený s CNVM u pacienta s POHS. |
 |
 |
Patogeneze CNVM není známa; několik autorů však předpokládá, že po hematogenním rozšíření organismů do sítnice dochází k vzniku oblastí fokálního zánětu, který vede k narušení Bruchovy membrány, a tím predisponuje ke vzniku CNVM. Předpokládá se také, že POHS je důsledkem autoimunitního spouštěče, který je podnícen přítomností infekčního organismu. V každém případě jsou pacienti obvykle identifikováni v asymptomatickém stavu (menšina) nebo přicházejí k oftalmologovi se stížnostmi na zhoršené vidění.
Léčba POHS se v posledních několika letech vyvíjela, a přestože neexistuje přímá terapie zaměřená na organismus, bylo identifikováno několik modalit, které jsou prospěšné při léčbě doprovodné CNVM. V minulosti vedla laserová fotokoagulace k potlačení dobře definovaných, klasických extrafoveálních, juxtafoveálních a peripapilárních lézí u POHS bylo možné dosáhnout. Výsledný centrální skotom byl však někdy nepřijatelný namísto novějších terapeutických možností. Fotodynamická terapie (PDT) s verteporfinem byla schválena FDA pro léčbu CNVM související s POHS koncem roku 2001 a ukázala se jako bezpečná a účinná pro léčbu tohoto onemocnění. Jakmile se ukázalo, že anti-VEGF látky jsou účinné při léčbě CNVM související s AMD, byly v polovině roku 2000 publikovány kazuistiky, které ukazovaly jejich úspěšnost při léčbě neovaskulárních membrán u pacientů s POHS. Po zveřejnění četných kazuistik a retrospektivních přehledů prokazujících účinnost léčby anti-VEGF přípravky se staly standardem péče využívajícím stejné principy jako při léčbě CNVM související s AMD.
Diagnostika: Předpokládaný syndrom oční histoplazmózy (POHS) s CNVM
EPIDEMIOLOGIE
|
ZNAČKY
|
SYMPTOMY
|
TREATMENT
|
Diferenciální diagnóza pro makulární chorioretinální jizvu s přidruženou tekutinou:
- Toxoplazmóza (měla by zánět sklivce)
- Myopická degenerace
- Angiodové pruhy
- Věk-Related Macular Degeneration (AMD)
- Central Serous Chorioretinopathy (CSCR)
- Punctate Inner Choroidopathy (PIC)
- Multifocal Choroiditis (MFC)
- Idiopathic CNVM
- Prasad AG, Van Gelder RN. Předpokládaný syndrom oční histoplazmózy. Curr Opin Ophthalmol 2005;16(6):364-368. https://www.ncbi.nlm.nih.gov/pubmed/16264347
- Oliver A, Ciulla TA, Comer GM. Nové a klasické poznatky o domnělém syndromu oční histoplazmózy a jeho léčbě. Curr Opin Ophthalmol 2005;16(3):160-165. https://www.ncbi.nlm.nih.gov/pubmed/15870572
- Rosenfeld PJ, Saperstein DA, Bressler NM, Reaves TA, Sickenberg M, Rosa RH, Jr, Sternberg P, Jr, Aaberg TM, Sr., Aaberg TM, Jr, Verteporfin in Ocular Histoplasmosis Study G. Photodynamic therapy with verteporfin in ocular histoplasmosis: uncontrolled, open-label 2-year study. Ophthalmology 2004;111(9):1725-1733. https://www.ncbi.nlm.nih.gov/pubmed/15350329
- Adan A, Navarro M, Casaroli-Marano RP, Ortiz S, Molina JJ. Intravitreální bevacizumab jako počáteční léčba choroidální neovaskularizace spojené s předpokládaným syndromem oční histoplazmózy. Graefes Arch Clin Exp Ophthalmol 2007;245(12):1873-1875. https://www.ncbi.nlm.nih.gov/pubmed/17786466
- Schadlu R, Blinder KJ, Shah GK, Holekamp NM, Thomas MA, Grand MG, Engelbrecht NE, Apte RS, Joseph DP, Prasad AG, Smith BT, Sheybani A. Intravitreální bevacizumab pro choroidální neovaskularizaci u oční histoplazmózy. Am J Ophthalmol 2008;145(5):875-878. https://www.ncbi.nlm.nih.gov/pubmed/18321466
- Weingeist TA, Watzke RC. Oční postižení histoplasma capsulatum. Int Ophthalmol Clin 1983;23(2):33-47. https://www.ncbi.nlm.nih.gov/pubmed/6189798
- Cionni DA, Lewis SA, Petersen MR, Foster RE, Riemann CD, Sisk RA, Hutchins RK, Miller DM. Analýza výsledků intravitreálního bevacizumabu při léčbě choroidální neovaskularizace sekundární k oční histoplazmóze. Ophthalmology 2012;119(2):327-332. https://www.ncbi.nlm.nih.gov/pubmed/22133795
- Stářím podmíněná makulární degenerace a další příčiny choroidální neovaskularizace. Základní a klinický vědecký kurz (BCSC), sekce 12: Sítnice a sklivec. San Francisco: American Academy of Ophthalmology; 2014-2015.
Navržený formát citací
McConnell LK. Revize ; EyeRounds.org. July 5, 2017; Dostupné z: http://www.EyeRounds.org/cases/83-Presumed-Ocular-Histoplasmosis-POHS.htm.
.