Estela Laredo Sal
Diplomada en Fisioterapia
ANATOMIE DESCRIPTIVE DE LA CHEVILLE
L’union de la jambe et du pied au niveau de l’articulation de la cheville assure la transmission des forces exercées sur le membre inférieur en position debout et lors de la locomotion.
L’articulation de la cheville se compose de trois articulations :
- L’articulation tibiopéronéale-astragaline
- Les articulations sous-taliennes (antérieure et postérieure)
Articulation tibiopéronéale-astragaline
Elle est constituée d’un « linceul » formé par le tibia et le péroné dans lequel pénètre l’astragale.
Les surfaces articulaires qui le composent sont :
- Trochlée, formée par le tibia et le péroné, représentée par la surface inférieure de l’épiphyse inférieure du tibia, la surface externe de la malléole tibiale interne et la surface interne de la malléole péronière.
- La surface articulaire du talus pour cette articulation est représentée par la poulie astragalienne (sur la face supérieure), la facette en forme de virgule (située sur la face interne qui s’articule avec la malléole interne) et par une surface articulaire ovoïde pour le péroné sur la face externe.
La capsule articulaire prend insertion au voisinage des surfaces articulaires
Une telle articulation est classée comme une trochléarthrose et n’aura donc qu’un seul axe de mouvement par lequel elle effectuera la flexion-extension ; par conséquent, les attaches ligamentaires sont surtout sur les côtés.
Le ligament latéral interne de la cheville prend naissance au niveau de la malléole tibiale et à partir de là, il va se diviser en deux faisceaux, le superficiel ou deltoïde jusqu’au calcanéum et le profond qui court jusqu’au talus
Il est en tension permanente du fait de la position normale du pied, tournée légèrement vers l’extérieur
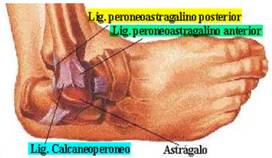
Le ligament latéral externe de la cheville naît de la malléole péronière et se divise en trois :
- Faisceau péronéoastotalien antérieur, se termine au niveau du col de l’astragale.
C’est le faisceau le plus fréquemment lésé
- Faisceau péronéo-calcanéen, s’insérant sur la face postéro-externe du calcanéum
- Faisceau péronéoastragalien postérieur, se termine sur la face postéro-externe du talus.
Ce ligament dans son ensemble limite l’inversion ; les entorses de la cheville sont généralement dues à une hyperinversion du pied.
Articulations astragalo-calcanéennes
Les articulations astragalo-calcanéennes antérieures et postérieures plus le ligament interosseux forment un ensemble désigné sous le nom d’articulation subtalaire
Le ligament interosseux ou ligament articulé occupe le sinus du tarse ; le sinus n’est que la superposition de deux rainures, l’une de l’astragale et l’autre du calcanéum, et il est traversé par le ligament qui maintient les deux os fermement ensemble et les fait bouger à l’unisson.
Notez la position particulière de l’astragale, qui est supérieure au reste et lui permet de répartir le poids du corps en partie vers le calcanéum et en partie vers les têtes métatarsiennes.
BIOMÉCANIQUE DE L’ARTICULATION DE LA CHEVILLE
Par un axe bimalléolaire et avec l’astragale collaborant avec les os du pied, la cheville peut effectuer des mouvements de flexion/extension (dorsiflexion/flexion plantaire)
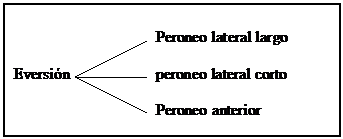
En collaborant le talus avec les os de la jambe, on obtient des mouvements combinés qui sont l’inversion (approche + rotation interne + flexion plantaire) et l’éversion (séparation + rotation externe + dorsiflexion)
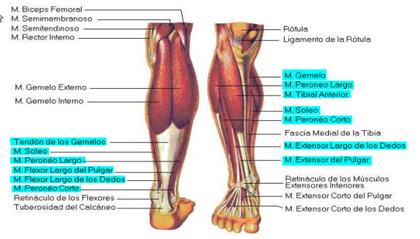
Lazes musculaires
Anatomie de la cheville et blessures les plus fréquentes
Anatomie de la cheville et blessures
Anatomie de la cheville et blessures les plus fréquentes. anatomie et blessures les plus fréquentesl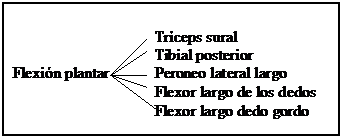

.
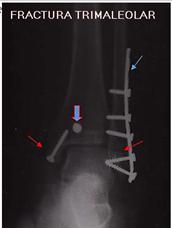
Fractures de la cheville
Les fractures de la cheville sont le type de fracture le plus fréquent traité par les chirurgiens orthopédistes-
Les fractures de la cheville sont le type de fracture le plus fréquent traité par les chirurgiens orthopédistes.
Elles sont provoquées par des mouvements forcés du pied en adduction, abduction, pronation, supination, combinée, torsion, choc vertical (formes très diverses)
Les fractures au-dessus de la syndesmose n’affectent pas directement l’articulation tibio-péroné-astragalienne et n’ont donc généralement pas de complications autres qu’une éventuelle raideur post-immobilisation ; l’articulation elle-même est plus difficile à récupérer, sauf si elle est parfaitement réduite.
CLASSIFICATION

CLINIQUE
- Douleur
- Déformation
- Impuissance fonctionnelle
- Impuissance fonctionnelle
- Mouvement anormal
- Crépitation
.
TRAITEMENTOTHOPÉDIQUE
Réduction et fixation par plâtre pendant 8 à 12 semaines.12 semaines, plâtre de marche (talon) après 4-6 semaines.
Physiothérapie pendant l’immobilisation plâtrée : mobilisation des articulations libres, musculation isométrique de la jambe et de la cuisse, exercices impliquant l’ensemble du membre inférieur tels que soulèvement, écartement, etc. également verticalisation progressive et marche sans appui, équilibre sur le membre sain, mise en charge progressive lorsque des signes de consolidation sont observés.
Après ablation du plâtre
- Massage circulatoire du pied et du membre inférieur en déclin
- Bandage élastique pendant la journée
- Thermothérapie (IF, paraffine, chaleur profonde)
- Électrothérapie angulaire (basse fréquence, US)
- Electrothérapie, US)
- Mobilisations actives et passives de toutes les articulations du pied et du genou si nécessaire
- Hydrothérapie
- Kinésithérapie assistée de la musculature de la cheville et du pied
- Correction du mouvement du pied pendant la marche
- Rééducation proprioceptive avec des planches instables
- Entraînement à l’effort comme les escaliers, bicyclettes, sports progressifs
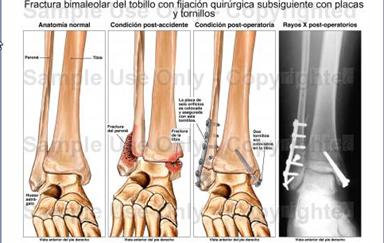
TRAITEMENT SURGIQUE
La fracture est réduite et fixée par ostéosynthèse (fixateur externe, plaque avec vis…).). En plus plâtre/plaque pour l’immobilisation sauf dans les fixateurs externes-
Appui complet entre 2 et 12 semaines (habituellement à 8 semaines). Plus tôt si les ligaments sont intacts.
Physiothérapie avec plâtre : même traitement que l’orthopédie.
Après retrait du plâtre : dans ce cas même traitement que l’orthopédie également sauf suppression de l’électrothérapie en cas de matériel d’ostéosynthèse et ajout du massage des cicatrices.

 L’anatomie de la cheville et les blessures les plus fréquentesl
L’anatomie de la cheville et les blessures les plus fréquentesl L’anatomie de la cheville et les blessures les plus fréquentes. Anatomie de la cheville et blessures les plus fréquentesl » width= »107″ height= »91″>
L’anatomie de la cheville et les blessures les plus fréquentes. Anatomie de la cheville et blessures les plus fréquentesl » width= »107″ height= »91″>

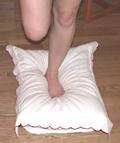
Pathologie de la cheville la plus fréquente :
SPINCE
La cheville est stabilisée latéralement par les ligaments latéraux, le ligament externe (LLE) étant le plus fréquemment lésé, à son tour des 3 fascicules qui composent le ligament le plus touché dans les entorses est généralement le ligament péronéoastotalien antérieur (LPA) ; les lésions du ligament latéral interne (LLI) étant rares.
Les lésions du LLE sont causées par des mouvements brusques où l’articulation décrit un mouvement d’approche + rotation interne du pied ou, en d’autres termes, par une hyperinversion qui dépasse l’élasticité du ligament.
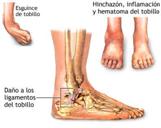

Les blessures du LLI sont dues à une position forcée en valgus + rotation externe.
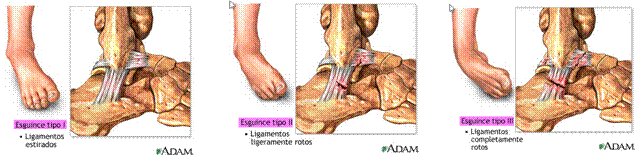
CLASSIFICATION
- Grade I : entorse bénigne sans rupture ligamentaire. Sensibilité légère avec gonflement discret, stabilité
- Grade II : entorse avec rupture partielle du ligament. Douleur, gonflement, ecchymose, stabilité, difficulté à marcher.
- Grade III : rupture complète du ligament péronéoastragalien antérieur et postérieur. Douleur sévère, gonflement, saignement, instabilité, incapacité à marcher.
CLINIQUE
- Vérifier le mécanisme de la blessure
- Douleur, qui augmente avec l’inversion
- Edème (non lié au grade)
Traitement
Les entorses de la cheville sont traitées selon leur classification. Les entorses de grade I et II sont traitées de manière conservatrice alors que les entorses de grade III sont le plus souvent traitées chirurgicalement
Conservatrice (pendant les 72 premières heures)
- Repos avec surélévation + bandage élastique compressif
- Cryothérapie plusieurs fois par jour
- Bandage fonctionnel (déambulation en décharge partielle). Attention en cas d’œdème
- Cyriax sélectif, selon la tolérance du patient
- Échographie pulsée avec gel AINS
Le traitement vedette des premières heures après l’entorse consiste à appliquer la technique communément appelée RICES ou ICE ou PRICES, ce qui signifie finalement la même chose.
RICES
Glace
Compression
Elévation
Stabilisation
Conservateur (après les premières 72h)
- Bains contrastés
- Positionnement du déclin. plusieurs fois par jour
- Cyriax sélectif et drainage
- Bandage fonctionnel = stabilité maximale + mobilité sélective
- Tibiopéronéal, astragalien et…et sous-talienne avec une kinésithérapie passive très prudente (1ère isométrie)
- Thermothérapie sous forme de micro-ondes
- Kinésithérapie globale de la cheville manuelle et progressivement résistée (travail des fléchisseurs dorsaux et plantaires et éversion-inversion)
- Propioception (appui monopodal, sur une surface instable, déséquilibres, jeux de balle…)
- Reprise de l’activité sportive à partir de la 2e semaine
Chirurgicale
- Carrelage des pieds 4 semaines
- Physiothérapie
Tendinopathie du talon d’Achille
Tendinopathie : une atteinte du tendon qui peut impliquer les cellules tendineuses, la matrice extracellulaire ou les deux.
Théories :
- Défaut de vascularisation.
- Lésion thermique : le dégagement de chaleur pendant l’exercice provoque une hyperthermie affectant les ténocytes et la capacité de réparation du tendon est perdue.
- Irritation biomécanique.

Ces types de blessures sont fréquentes dans certaines modalités athlétiques, basket-ball, cyclisme, ski de fond, patinage,…qui nécessitent une surcharge excentrique excessive du triceps.
Le tendon d’Achille ne possède pas de véritable gaine synoviale, mais est entouré d’un paratendon (tissu aréolaire gras qui sépare le tendon de sa gaine). La douleur initiale de la tendinite d’Achille est due à l’atteinte du paratendon plutôt que du tendon lui-même.
Facteurs prédisposants :
-Court-circuit musculaire
-Hypertrophie musculaire (mollet) qui diminue l’élasticité du tendon
-Diminution de la force musculaire
-Saut avec contractions excentriques du triceps
-Pieds arqués en provoquant une mauvaise absorption des chocs au sol
-.Pieds plats (>pronation et entraîne une torsion des tendons)
-Chaussures inadaptées ou frottement de celles-ci
-Mauvaise vascularisation entraînant une dégénérescence hypoxique
-Vieillissement (diminution de la force et de l’élasticité musculaire, mauvaise vascularisation)
-Les blessures antérieures
-Le sexe masculin
-Les surfaces d’entraînement excessivement dures et/ou glissantes
-Les erreurs d’entraînement : Surcharges de répétition et microtraumatismes
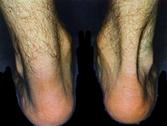
Prototype : les ruptures sont + fréquentes chez l’homme sédentaire de la quarantaine, ayant une activité physique intense le week-end, avec une mauvaise préparation.
Trip : douleur à la contraction isométrique + douleur à l’étirement + douleur à la palpation
TRAITEMENT PHYSIOTHÉRAPEUTIQUE
- Relatif au repos sportif : natation…
- Cryothérapie plusieurs fois par jour
- Échographie pulsée
- Frottement transversal profond si toléré
- Tableau d’exercices et d’étirements (élément fondamental de la récupération)
Directives :
- il est recommandé de faire les exercices tous les jours de la semaine, deux fois par jour, pendant au moins 12 semaines;
- vous ferez 3 séries de 15 répétitions, avec un court repos après chaque série.
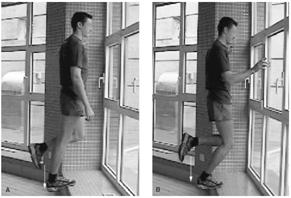
1. Exercice excentrique : à partir de la position de départ, en appui unipodal avec le genou en extension, le poids total du corps est chargé sur l’avant-pied avec la cheville en flexion plantaire. Le talon est lentement abaissé jusqu’à ce qu’il se trouve sous l’avant-pied. Enfin, la jambe saine est utilisée pour revenir à la position de départ.
2. Exercice excentrique sélectif du soléaire : le même exercice est effectué comme ci-dessus mais avec le genou en légère flexion.
NOTE : Ils ont comparé les résultats avec ceux d’un groupe témoin de 15 patients chez qui la chirurgie était indiquée. Dans les trois mois suivant le début du traitement, tous les patients qui ont suivi le programme d’exercices se sont améliorés et ont pu reprendre leurs activités sportives, au même niveau qu’auparavant. Les patients qui ont subi une intervention chirurgicale n’ont atteint le même niveau d’activité physique que 6 mois après l’opération. Par la suite, ces auteurs ont suivi les patients dont l’état s’était amélioré avec le programme d’exercices sur le long terme et tous sauf un ont maintenu cette amélioration.
Résultat homogène : amélioration plus importante et plus durable que les étirements et les exercices concentriques
3. Étirement du triceps Suralis
Position de départ : debout, une jambe en avant. La jambe à étirer est placée derrière, le genou en extension. Le genou (rotule) doit être aligné avec le 2ème métatarsien-
-Exercice : déplacez le corps vers la jambe avant, qui est en flexion, sans soulever les talons du sol, jusqu’à ce que vous sentiez une tension dans le triceps suralis de la jambe arrière-
Tenir 30 secondes
Faire 2-3 répétitions
4. Étirement du soléaire
Même position, mais avec le genou arrière également en flexion.
Tenir pendant 30 secondes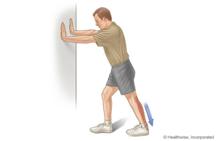
Faire 2 à 3 répétitions
Aponévrosite plantaire
L’aponévrosite plantaire est une inflammation aiguë de l’aponévrose plantaire du pied. Le principal symptôme est une douleur plantaire dans la zone du talon ou du milieu du pied, qui n’est généralement pas due à un traumatisme, mais à l’usure d’un travail régulier, c’est-à-dire à des microtraumatismes répétitifs. Le problème peut être causé ou aggravé par des chaussures inadaptées, une mauvaise posture, un travail excessif dans cette zone (la course en descente, par exemple, punit beaucoup le talon ; saut…..)
Origine multifactorielle : obésité, pieds plats ou valgus, faiblesse des muscles intrinsèques du pied ou du triceps, âge avancé : diminution de la force et de la capacité de régénération
On pense généralement que la fasciite plantaire est causée par une épine calcanéenne, mais la recherche a déterminé que ce n’est pas le cas. Sur les radiographies, les épines du talon sont visibles chez les personnes avec et sans fasciite plantaire.
TRAITEMENT
- Relatif au repos
- Application de glace plusieurs fois par jour
- Application de glace. fois par jour
- Chaussures appropriées et utilisation d’orthèses ou de semelles intérieures
- Tapis neuromusculaire
- Étirements du fascia
Exercice 1 : Etirement avec des sangles

Patient assis au lit, membre inférieur en extension. Placez une sangle autour de la plante du pied et tenez chaque extrémité d’une main
Tirez la sangle pour amener la cheville en dorsiflexion sans fléchir le genou. Maintenez cette position pendant 10 à 20 secondes. Lorsque la douleur s’atténue, effectuez activement.
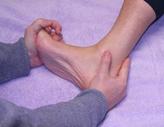
Exercice 2 : étirement avec extension des orteils. Test
Patient assis sur une chaise avec le pied affecté sur le dessus du genou controlatéral-
Avec la main sur le côté opposé au pied à étirer amener les orteils en dorsiflexion pendant que le pouce de l’autre main court le long du fascia pour vérifier l’augmentation de la tension qui se produit dans le fascia pendant l’étirement. Maintenir pendant 10sec
Exercice 3 : tonification des muscles intrinsèques
Patient assis sur une chaise. Pied posé au sol sur une serviette-
Sans lever le talon, effectuer des flexions des orteils en essayant de froisser la serviette sous le pied-
Exercice 4 : Étirements des extrinsèques du mollet, du soléaire et du triceps (expliqués en page10)
BIBLIOGRAPHIE
Livres de référence:
- Anatomie humaine : descriptive, topographique et fonctionnelle. Henri Rouvière et André Delmas. Editorial Masson
- Fondamentaux de la physiothérapie. Serafina Alcántara, Miguel Ángel Hernández, Eugenia Ortega et María del Valle Sanmartín. Editorial Sintesis
- Dictionnaire de la physiothérapie. Stuart Porter. Editorial Eselvier
- Atlas de anatomía humana Netter
- Manuel de vente funcional de tobillo y pie. Pedro Fernández de Sousa-Dias. Zone scientifique de Menari.
Matériel didactique pour le diplôme de physiothérapie:
- Anatomie du système locomoteur
- Physiothérapie sportive
- Physiothérapie spéciale I
Cours d’extension universitaire (Université d’Oviedo) : Réhabilitation de l’appareil locomoteur, nouvelles avancées
- Biomécanique clinique des tissus et articulations de l’appareil locomoteur dans les états de santé et de maladie. Miguel Enrique del Valle Soto. Université d’Oviedo.
- Nouvelles avancées dans la réhabilitation du membre inférieur. Dr. Manuel Bea Muñoz. Hôpital de Jarrio.
- Bandages fonctionnels : principes, objectifs et techniques d’application en rééducation. Ramón Marcelino García Miranda.
Pages web:
- www.efisioterapia.net
- www.abcfisioterapia.com
- www.fisaude.com
- www.formacionsanitaria.com
- Encyclopédie médicale : www.nlm.nih.gov/medlineplus/spanish/encyclopedi.html.
- www.traumazamora.org
- www.visionmedicavirtual.com
- www.areasaludplasencia.es
- www.elatleta.com
- www.vitaly.eu
- www.google.es
Protocoles de traitement Hôpital Universitaire Central des Asturies:
- Traitement de la cheville : entorse de la cheville
- Traitement de la cheville : tendinite d’Achille
- Traitement du pied : fasciite plantaire
.