Si vous possédez des actions Johnson et Johnson, vous avez probablement assez de problèmes sur les bras. La société ne cesse de se faire marteler par des procès alléguant que le talc contenu dans la poudre pour bébé a donné des cancers aux femmes (1). Donc, vous n’avez certainement pas besoin que je claque le Tylenol, qui a enregistré des ventes mondiales de près de 2 milliards de dollars en 2016.
Mais, ne me blâmez pas. Ce n’est pas ma citation. C’est une partie d’une interview écrite que j’ai faite en juillet dernier avec Aric Hausknecht, M.D., « Pain In The Time Of Opioid Denial : Un entretien avec Aric Hausknecht, M.D. »
« Le Tylenol est de loin le médicament le plus dangereux jamais fabriqué »
Aric Hausknecht, M.D. 30 juillet 2017
Pourquoi le Dr Hausknecht, neurologue new-yorkais et spécialiste de la gestion de la douleur, dirait-il cela ? Sortie de son contexte, une déclaration aussi radicale peut sembler hyperbolique. Le médicament le plus dangereux jamais fabriqué ? Je lui ai demandé de développer. Il l’a fait :
« Chaque année, un nombre important d’Américains subissent des surdoses intentionnelles et non intentionnelles associées au Tylenol (acétaminophène) qui peuvent entraîner une morbidité et une mortalité graves. L’analyse des bases de données nationales montre que les surdoses associées à l’acétaminophène sont à l’origine d’environ 50 000 visites aux urgences et 25 000 hospitalisations par an. L’acétaminophène est la première cause nationale d’insuffisance hépatique aiguë, selon les données d’une étude en cours financée par les National Institutes for Health. L’analyse des fichiers de mortalité nationaux montre qu’environ 450 décès surviennent chaque année à la suite de surdoses associées à l’acétaminophène ; 100 d’entre eux sont involontaires. »
Indice thérapeutique – Une pierre angulaire de la pharmacologie
Lorsqu’on évalue la toxicité d’un médicament, un paramètre critique est appelé l’indice thérapeutique (IT). Le TI est le rapport entre la dose toxique et la dose efficace. De toute évidence, plus le TI est élevé, mieux c’est, car plus la séparation entre la dose thérapeutique et la dose toxique est grande, moins le risque de surdosage est élevé. Voici quelques exemples de médicaments à faible TI :
- Lithium (trouble bipolaire)
- Warfarin (anticoagulant)
- Théophylline (asthme)
- Digoxine (diverses affections cardiaques)
Et quelques exemples de médicaments à TI élevé :
- Benadryl (diphenhydramine, antihistaminique, somnifère)
- Valium (sédatif, hypnotique) (2)
- Neurontin (gabapentine, syndrome des jambes sans repos, multiples indications neurologiques hors étiquette)
Tylenol (acétaminophène) un analgésique (antidouleur) obtient un laissez-passer dans l’esprit de beaucoup de gens parce qu’il ne vient pas avec les responsabilités des AINS, tels que l’aspirine et l’ibuprofène – saignements, brûlures d’estomac, toxicité rénale, ulcères et allergie aux salicylates. L’absence de toxicité gastro-intestinale est à l’origine de la perception répandue selon laquelle le Tylenol est plus sûr. À certains égards, il l’est, mais à d’autres, il ne l’est pas. Il peut laisser votre estomac tranquille, mais pas votre foie.
Les statistiques du Dr Hausknecht peuvent sembler déroutantes. Comment peut-il y avoir 50 000 visites aux urgences et 25 000 hospitalisations, et pourtant seulement 450 décès par an ? C’est parce que, lorsqu’ils sont traités à temps, les dommages irréversibles au foie causés par une surdose aiguë d’acétaminophène peuvent être évités. Il existe un antidote appelé N-acétylcystéine. Mais le danger de ce médicament ne vient pas seulement des doses aiguës. L’utilisation aiguë et chronique d’acétaminophène peut entraîner des lésions hépatiques permanentes, non pas parce que l’acétaminophène lui-même est toxique, mais parce que le foie le transforme en quelque chose qui l’est (figure 1), scellant ainsi son propre destin. (Toutes mes excuses pour la biochimie.)
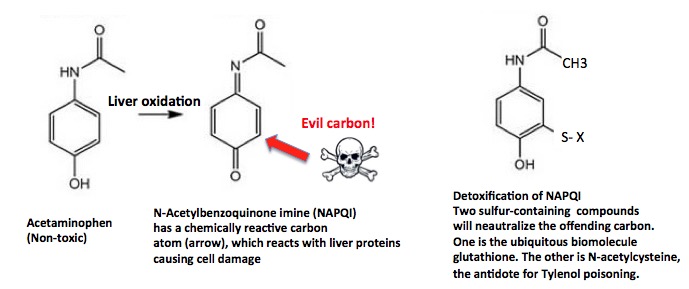
Figure 1 : Activation métabolique et détoxification de l’acétaminophène. L’oxydation par les enzymes hépatiques forme la N-acétylbenzoquinoneimine, une molécule chimiquement réactive et toxique. L’atome de carbone (flèche rouge) « attaque » irréversiblement diverses protéines du foie. L’antidote, la N-acétylcystéine, absorbe (désactive) la benzoquinone imine, mais seulement si elle est administrée à temps. Il n’inverse pas les lésions hépatiques.
Donc, quel est l’index thérapeutique du Tylenol ? Vous pourriez être plutôt surpris. Avant 2011, la dose quotidienne maximale d’acétaminophène recommandée par la FDA était de 4 000 mg. Elle est maintenant de 3 000 mg. La dose létale estimée du médicament est de 10 grammes en une journée, ce qui n’est pas terriblement différent de la dose quotidienne maximale. L’IT est donc d’environ 3, ce qui est plutôt mauvais, surtout par rapport à d’autres médicaments perçus comme beaucoup plus dangereux :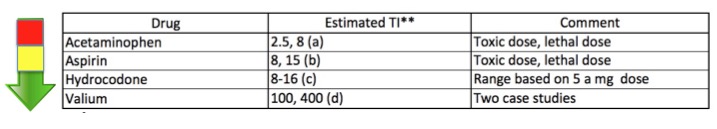
a) http://www.acutetox.eu/pdf_human_short/1-Acetaminophen%20revised.pdf
b) https://medlineplus.gov/ency/article/002542.htm
c) https://www.fda.gov/ohrms/dockets/dailys/03/Aug03/082903/03p-0398-cp0000…att-6-vol1.pdf
d) https://www.ncbi.nlm.nih.gov/pubmed/357765
** L’indice thérapeutique (IT) est une mesure approximative, mais indicative, de la probabilité d’un surdosage toxique ou mortel. Il ne s’agit pas d’une mesure de toxicité absolue, mais plutôt de la marge de sécurité entre les doses thérapeutiques et les doses toxiques ou létales.
Indices thérapeutiques approximatifs pour certains médicaments courants. Plus l’IT est élevé, plus la probabilité d’un surdosage est faible.
Il est plutôt intéressant de constater que le CDC, qui s’est fermement inséré dans l’anus de votre médecin pour rédiger des ordonnances pour du Valium ou de l’hydrocodone, n’est que trop heureux de recommander aux patients souffrant de douleurs de prendre un médicament qui est plus susceptible de provoquer une surdose que l’un ou l’autre.
« Plusieurs thérapies pharmacologiques non opioïdes (y compris l’acétaminophène, les AINS et certains antidépresseurs et anticonvulsivants) sont efficaces pour la douleur chronique. En particulier, l’acétaminophène et les AINS peuvent être utiles pour l’arthrite et la lombalgie… »
La directive du CCD sur la prescription d’opioïdes pour la douleur chronique – États-Unis, 2016
Suivant : « Donc, le Tylenol n’est pas si sûr, mais au moins il fonctionne, n’est-ce pas ? »
NOTES:
(1) Il semblerait que la preuve du préjudice soit totalement hors de propos dans la salle d’audience. Il est loin d’être clair que le talc est nocif. Mais il est encore plus loin d’être clair qu’il existe *une* preuve qu’Eva Echeverria, victime d’un cancer de l’ovaire qui a utilisé de la poudre pour bébé toute sa vie, a contracté la maladie à partir de la poudre. Avocats 1, Science 0.
(2) Il est très difficile de mourir d’une overdose de Valium en l’absence d’alcool, d’opioïdes ou d’autres dépresseurs du système nerveux central. (Voir : « Le Valium peut-il vous tuer ? »). Dans deux études de cas, des personnes ont survécu à des surdoses de 500 et 2 000 mg (50 et 400 pilules de cinq milligrammes, respectivement). Mais 50 comprimés de Tylenol de force normale (16,25 g) représentent environ le double de la dose létale estimée. Oui, une dose unique de 500 pilules de Valium est moins dangereuse que 50 pilules de Tylenol.