L’emodinamica (o emodinamica in inglese britannico), che significa letteralmente “movimento del sangue” è lo studio del flusso sanguigno o della circolazione. Tutte le cellule animali richiedono ossigeno (O2) per la conversione di carboidrati, grassi e proteine in anidride carbonica (CO2), acqua ed energia in un processo noto come respirazione aerobica.
Sangue
Il sangue è un liquido complesso ed è considerato così prezioso che viene talvolta chiamato “oro rosso” perché le cellule e le proteine che contiene possono essere vendute per più del costo dello stesso peso in oro. Un adulto umano medio ha più di 5 litri di sangue nel suo corpo, che trasporta ossigeno e nutrienti alle cellule viventi e porta via i loro prodotti di scarto. Fornisce anche cellule immunitarie per combattere le infezioni e contiene piastrine che possono formare un tappo in un vaso sanguigno danneggiato per prevenire la perdita di sangue. Attraverso il sistema circolatorio, il sangue si adatta ai bisogni del corpo. Quando si esercita, il cuore pompa più forte e più veloce per fornire più sangue e quindi ossigeno ai muscoli. Durante un’infezione, il sangue trasporta più cellule immunitarie al sito dell’infezione, dove si accumulano per allontanare gli invasori nocivi.

Il sangue è composto per il 55% da plasma e per il 45% da elementi formati. Il buffy coat contiene leucociti in una sospensione concentrata, provenienti dal sangue intero o dal midollo osseo. La generazione di un buffy coat da campioni di sangue intero aiuta a concentrare grandi volumi di campione e a ridurre la gestione della separazione cellulare a valle. Il plasma contiene il 91,5% di acqua, il 7% di proteine e l’1,5% di altri soluti. Gli elementi formati sono meno dell’1% di piastrine; meno dell’1% di leucociti (globuli bianchi) e più del 99% di eritrociti (globuli rossi), che nell’uomo sono tipicamente un disco biconcavo senza nucleo. Gli eritrociti contengono il pigmento emoglobina, che conferisce il colore rosso al sangue, e trasportano ossigeno e anidride carbonica da e verso i tessuti. Il plasma sanguigno normale si comporta come un fluido newtoniano a tassi fisiologici di taglio. La viscosità del plasma normale varia con la temperatura nello stesso modo in cui varia quella del suo solvente acqua; un aumento di 5 °C della temperatura nell’intervallo fisiologico riduce la viscosità del plasma di circa il 10%. La pressione osmotica della soluzione è determinata dal numero di particelle presenti e dalla temperatura. La pressione osmotica del plasma influenza la meccanica della circolazione in diversi modi. Un’alterazione della differenza di pressione osmotica attraverso la membrana di una cellula sanguigna causa uno spostamento di acqua e un cambiamento del volume della cellula. I cambiamenti di forma e di flessibilità influenzano le proprietà meccaniche del sangue intero. Un cambiamento nella pressione osmotica del plasma altera l’ematocrito, cioè la concentrazione di volume dei globuli rossi nel sangue intero, ridistribuendo l’acqua tra gli spazi intravascolari ed extravascolari. Questo a sua volta influenza la meccanica del sangue intero. Il globulo rosso è altamente flessibile e di forma biconcava.
Il sistema circolatorio
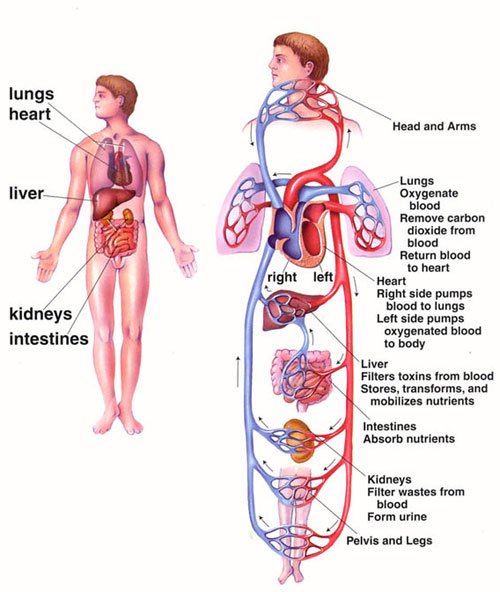
Il sistema circolatorio funziona per trasportare il sangue per fornire O2, nutrienti e sostanze chimiche alle cellule del corpo per garantire la loro salute e il corretto funzionamento, e per rimuovere i prodotti di scarto cellulare. Il sistema circolatorio è una serie di tubi collegati, che comprende il cuore, le arterie, la microcircolazione e le vene.
Il cuore è il motore del sistema circolatorio che genera la portata cardiaca (CO) contraendosi e rilassandosi ritmicamente. Questo crea cambiamenti nelle pressioni regionali e, combinato con un complesso sistema valvolare nel cuore e nelle vene, assicura che il sangue si muova nel sistema circolatorio in una direzione. Il “battito” del cuore genera un flusso sanguigno pulsatile che viene condotto nelle arterie, attraverso la microcircolazione e infine, attraverso il sistema venoso, torna al cuore. L’aorta, l’arteria principale, lascia il cuore sinistro e procede a dividersi in arterie sempre più piccole fino a diventare arteriole e infine capillari, dove avviene il trasferimento di ossigeno. I capillari si collegano alle venule, in cui il sangue deossigenato passa dalle cellule di nuovo nel sangue, e il sangue poi viaggia di nuovo attraverso la rete di vene fino al cuore destro. La microcircolazione – arteriole, capillari e venule – costituisce la maggior parte dell’area del sistema vascolare ed è il luogo del trasferimento di O2, glucosio e substrati enzimatici nelle cellule. Il sistema venoso riporta il sangue deossigenato al cuore destro dove viene pompato nei polmoni per essere ossigenato e la CO2 e altri rifiuti gassosi scambiati ed espulsi durante la respirazione. Il sangue ritorna poi al lato sinistro del cuore dove ricomincia il processo. Chiaramente il cuore, i vasi e i polmoni sono tutti attivamente coinvolti nel mantenimento di cellule e organi sani, e tutti influenzano l’emodinamica.
L’emodinamica può essere definita come i fattori fisici che governano il flusso sanguigno. Questi sono gli stessi fattori fisici che governano il flusso di qualsiasi fluido, e si basano su una legge fisica fondamentale, cioè la legge di Ohm, che afferma che la corrente (I) è uguale alla differenza di tensione (ΔV) divisa per la resistenza (R). Nel rapportare la legge di Ohm al flusso del fluido, la differenza di tensione è la differenza di pressione (ΔP; talvolta chiamata pressione di guida, pressione di perfusione o gradiente di pressione), la resistenza è la resistenza al flusso (R) offerta dal vaso sanguigno e dalle sue interazioni con il sangue che scorre, e la corrente è il flusso di sangue (F). Questa relazione emodinamica può essere riassunta da:
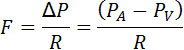
Per il flusso di sangue in un vaso sanguigno, il ΔP è la differenza di pressione tra due punti qualsiasi lungo una data lunghezza del vaso. Quando si descrive il flusso di sangue per un organo, la differenza di pressione è generalmente espressa come la differenza tra la pressione arteriosa (PA) e la pressione venosa (PV). Per esempio, il flusso di sangue per il rene è determinato dalla pressione dell’arteria renale, dalla pressione della vena renale e dalla resistenza vascolare renale.
Il flusso di sangue attraverso una valvola cardiaca segue la stessa relazione di un vaso sanguigno; tuttavia, la differenza di pressione è costituita dalle due pressioni su entrambi i lati della valvola. Per esempio, la differenza di pressione attraverso la valvola aortica che guida il flusso attraverso quella valvola durante l’espulsione ventricolare è la pressione intraventricolare (PIV) meno la pressione aortica (PAo). La resistenza (R) è la resistenza al flusso che è legata in gran parte alla dimensione dell’apertura della valvola. Pertanto, la relazione che descrive il flusso attraverso la valvola aortica è:


In condizioni di flusso laminare ideale, in cui la resistenza vascolare è indipendente dal flusso e dalla pressione, la relazione tra pressione, flusso e resistenza può essere rappresentata come mostrato nella figura a destra. Poiché il flusso e la resistenza sono reciprocamente correlati, un aumento della resistenza diminuisce il flusso a qualsiasi dato ΔP. Inoltre, a qualsiasi flusso dato lungo un vaso sanguigno o attraverso una valvola cardiaca, un aumento della resistenza aumenta il ΔP.
Le variazioni di resistenza sono il mezzo principale con cui il flusso sanguigno è regolato all’interno degli organi perché i meccanismi di controllo nel corpo generalmente mantengono le pressioni arteriose e venose del sangue entro un intervallo ristretto. Tuttavia, i cambiamenti nella pressione di perfusione, quando si verificano, influenzano il flusso.
La relazione di cui sopra indica anche che esiste una relazione lineare e proporzionale tra il flusso e la pressione di perfusione. Questa relazione lineare, tuttavia, non è seguita quando le condizioni patologiche portano ad un flusso turbolento, perché la turbolenza diminuisce il flusso a qualsiasi pressione di perfusione data. Inoltre, la natura pulsatile del flusso nelle grandi arterie altera anche questa relazione in modo che sono richieste pressioni maggiori per un dato flusso. In altre parole, la pulsatilità, come la turbolenza, aumenta la resistenza al flusso.
Fonti:
http://www.cvphysiology.com/Hemodynamics/H001.htm
http://en.wikipedia.org/wiki/Hemodynamics
http://www.hemodynamicsociety.org/hemodyn.html
https://teach.lanecc.edu/naylore/225Lectures/02B/L2B.html
https://www.ncbi.nlm.nih.gov/books/NBK2263/
https://basicmedicalkey.com/blood/
https://www.stemcell.com/how-to-prepare-a-buffy-coat.html
Editato da John Sandham