INTRODUZIONE
I tassi di incidenza e mortalità dell’infarto miocardico acuto (IMA) sono maggiori nei maschi che nelle femmine in tutti i registri di popolazione per questa malattia1-4 (Figura 1). Il rapporto di mortalità AMI tra maschi e femmine dipende dall’età5 e varia tra i paesi con un’ampiezza da 2 a quasi 6 nel gruppo di età da 35 a 64 anni6 (Figura 2). In media, le femmine che sviluppano un IMA lo fanno da 7 a 10 anni più tardi rispetto ai maschi.7,8 Nonostante queste differenze, si ritiene che la malattia coronarica continuerà ad essere la principale causa individuale di morte nei paesi sviluppati e, probabilmente, in quelli in via di sviluppo.9
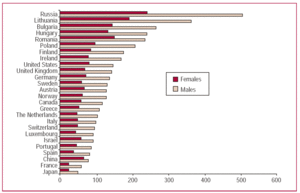
Figura 1. Tassi adattati all’età per 1 000 000 di popolazione nei maschi e nelle femmine alla morte per cardiopatia ischemica in diversi paesi sviluppati nel 2002.
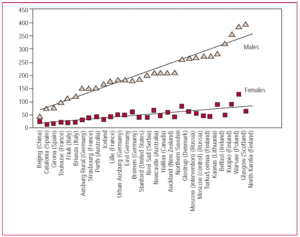
Figura 2. Rapporto maschi/femmine per quanto riguarda il tasso di mortalità in 38 centri MONICA-WHO ordinati per tasso crescente di mortalità della popolazione nei maschi dai 35 ai 64 anni. Adattato da Chambless et al.6
Il vantaggio delle femmine per quanto riguarda l’incidenza e la mortalità si perde quando si presenta un IMA, poiché la mortalità della popolazione a 28 giorni è maggiore nelle femmine, soprattutto nei pazienti ospedalizzati.10-36
L’età più avanzata e la prevalenza di comorbidità (in particolare diabete, ipertensione e insufficienza cardiaca) nelle femmine spiega alcune di queste differenze7 e sono state citate tra le cause che portano a questa situazione sfavorevole. Tuttavia, le differenze si mantengono in molti studi nonostante l’aggiustamento per questi fattori.10,11,14,15,19,30,32,33,36 La prognosi a medio e lungo termine è, tuttavia, simile in entrambi i sessi tra i sopravvissuti a 28 giorni dall’inizio dei sintomi quando si prendono in considerazione le differenze relative alle caratteristiche dei due sessi.32-46
Il problema delle malattie cerebrovascolari (CVD) in Catalogna e in Spagna ha continuato a diminuire in entità dagli anni ’50 in termini di mortalità della popolazione, e lo ha fatto più velocemente che per la cardiopatia ischemica. Questa rapida riduzione della mortalità CVD significa che la Spagna è tra i paesi con i tassi più bassi del mondo sviluppato (Figura 3). Il tasso standardizzato di incidenza cumulativa nella fascia di età tra i 45 e gli 84 anni solo in Catalogna (268/100 000) (dati non pubblicati) è leggermente superiore a quello osservato a metà degli anni ’80 in Francia (238/100 000), e molto inferiore a quello di alcuni paesi sviluppati.47 Anche i tassi di incidenza e di mortalità (dati non pubblicati) di CVD sono più alti nei maschi che nelle femmine48 (Figura 4).
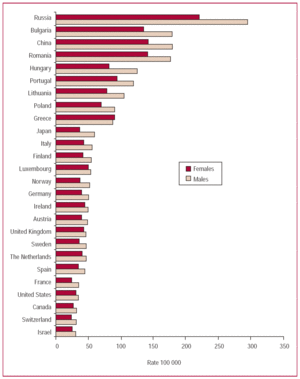
Figura 3. Tassi per 100.000 abitanti aggiustati per età al momento della mortalità per malattia cerebrovascolare in diversi paesi industrializzati nei maschi e nelle femmine, nel 2002.
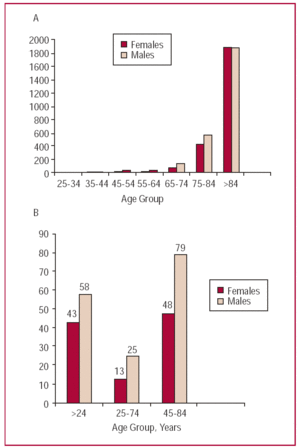
Figura 4. Tassi di morte specifici (A) e standardizzati (B) per età e sesso su 100.000 abitanti, dovuti a malattie cerebrovascolari in coloro che hanno più di 24 anni per decennio in Catalogna 2002.
Le differenze tra i sessi nella prognosi dell’IMA sono state analizzate in studi osservazionali e come endpoint secondario in studi clinici, nonché in altre ricerche che non erano state inizialmente progettate per affrontare questo tema. Tutti gli approcci hanno vantaggi e svantaggi: mentre gli studi di popolazione offrono una visione più ampia che include le morti preospedaliere dovute a queste cause, i registri ospedalieri offrono l’opportunità di analizzare in modo più dettagliato le caratteristiche cliniche dei pazienti e la comorbidità. Una grave limitazione che rende difficile confrontare i risultati dei diversi studi risiede nel fatto di utilizzare criteri diversi per selezionare i pazienti.
MORTALITÀ DA INFARTO MIOCARDICO ACUTO
Mortalità di popolazione
I registri di popolazione hanno il vantaggio di includere i pazienti che muoiono per IMA prima di essere ricoverati in ospedale e, quindi, offrono la possibilità di analizzare la mortalità che si verifica prima e dopo il ricovero in questa popolazione.
Si è scoperto che i casi mortali sono distribuiti in modo diverso per sesso: mentre la morte improvvisa si verifica più frequentemente nei maschi, le femmine hanno una prognosi complessiva peggiore entro 28 giorni dopo l’inizio dei sintomi con la maggior parte dei casi mortali tendono a verificarsi in pazienti ospedalizzati e 24 ore dopo l’ammissione.6,22,24
Questa distribuzione indica che le femmine muoiono più spesso per insufficienza cardiaca che per complicazioni acute dovute all’ischemia miocardica, come le aritmie ventricolari.
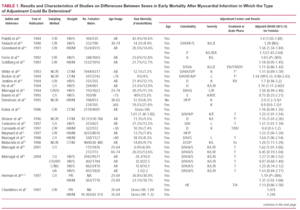
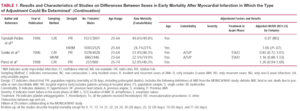
In generale, la mortalità aggiustata per età nelle femmine di età compresa tra 35 e 64 anni è solo leggermente maggiore che nei maschi (51,3 e 49.4%, rispettivamente),6 anche se esiste una notevole variabilità geografica: in 13 dei 29 centri inclusi nello studio MONICA (Monitoring Trends and Determinants of Cardiovascular Diseases), il rapporto femmine/maschi era significativamente >1 ma, sorprendentemente, nei rimanenti non sono state trovate differenze significative sfavorevoli ai maschi (Tabella 1). In Spagna, è stata descritta un’interazione tra sesso ed età per quanto riguarda la mortalità a 28 giorni, tale che le femmine 49
La maggior parte degli eventi fatali (mediana, 70% nei maschi e 64% nelle femmine) si verifica prima che i pazienti riescano ad arrivare in ospedale.4,6,13,49-51 Dopo il ricovero, la mortalità aggiustata per età è maggiore tra le femmine (26,9 e 21,8%, rispettivamente; rapporto, 1,24).4,6
C’è una forte correlazione inversa tra il tasso di eventi della popolazione e il rapporto di mortalità tra maschi e femmine (Figura 5). I paesi dell’Europa meridionale costituiscono un esempio di questo fenomeno: c’è una bassa incidenza di AMI insieme a un alto rapporto di mortalità femmine/maschi.2,6 Le ragioni di questa notevole variabilità geografica nella mortalità della popolazione possono chiaramente essere trovate nelle differenze culturali, nei sistemi sanitari e, senza dubbio, nelle differenze effettive nell’incidenza e nella gravità dell’AMI. Nonostante tutto questo, nessuna di queste ipotesi è stata esplorata a fondo fino ad oggi, e dovrebbe essere un’area di interesse per la ricerca futura.
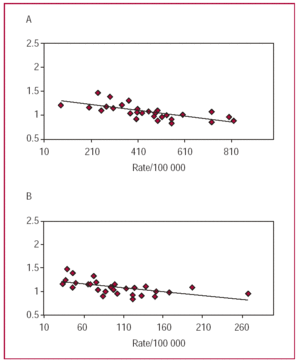
Figura 5. Odds ratio di mortalità femminile/maschile in 38 centri MONICA/Organizzazione Mondiale della Sanità, ordinati per incidenza nella popolazione di infarto del miocardio nei maschi da 35 a 64 anni (A), e per incidenza nella popolazione nelle femmine della stessa età (B).
Osservazioni nei pazienti ospedalizzati
L’alta mortalità pre-ospedaliera in entrambi i sessi è una seria sfida per la salute pubblica e se questa può essere ridotta avrebbe un impatto maggiore sulla mortalità totale a 28 giorni per AMI di qualsiasi altro progresso terapeutico fino ad oggi. Detto questo, bisogna ammettere che il sistema sanitario deve anche dirigere i suoi sforzi verso i pazienti che riescono ad arrivare in ospedale e, quindi, diminuire la mortalità ospedaliera dovuta all’IMA.51
C’è una mancanza di informazioni dettagliate sul quadro clinico e la storia medica di un numero sostanziale di pazienti che muoiono prima di arrivare in ospedale, rendendo così difficile determinare con precisione l’eziologia della morte coronarica,1,5 e che sono poi inclusi nei registri della popolazione (1%-51%). Tuttavia, queste informazioni sono disponibili per quanto riguarda i pazienti inclusi nei registri ospedalieri,6,12,21,49,52 che sono, quindi, gli unici in cui è possibile determinare se la maggiore mortalità nelle femmine dopo un IMA è legata a una maggiore comorbidità o gravità della malattia.22
La tabella 1 presenta le caratteristiche e i risultati di base degli studi pubblicati fino ad oggi in cui è stato possibile stimare il rischio relativo di morte dopo un IMA per le femmine e determinare per quali variabili il rischio era aggiustato. In 14 dei 19 registri che hanno incluso i pazienti consecutivamente, il rischio relativo (RR) per le donne era >1,20, e in 9 questo era >1,39. In 10 di questi studi, il RR era statisticamente significativo. Bisogna sottolineare che il RR era di 1,50 in tutti gli studi sull’area mediterranea – soprattutto spagnola – e che includevano un’ampia fascia di età. Solo 3 degli studi hanno riportato un RR inferiore a 1; in 2 di essi i pazienti avevano >64 anni, ma il rischio non ha raggiunto la significatività statistica.
Nello studio MONICA-WHO, un modello simile è stato trovato nel rapporto tra il rapporto di mortalità a 28 giorni maschio/femmina e l’incidenza di AMI tra i pazienti ospedalizzati.5 Il rapporto mortalità femminile/maschile era anche più alto nelle aree con tassi di incidenza dell’IMA più bassi.13-16
MORTALITÀ A LUNGO TERMINE
Pochi studi hanno confrontato la mortalità maschile e femminile oltre i 6 mesi. La tabella 2 presenta una selezione di articoli che hanno descritto l’evoluzione dei pazienti tra 6 mesi e 14 anni.13,30,31,34,36-38,41,42
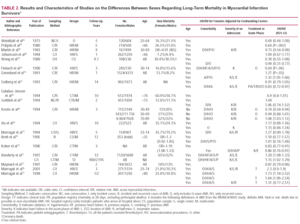
Se si considera l’età media al momento della comparsa dei sintomi dell’IMA, un follow-up di oltre 15 anni darebbe risultati simili in entrambi i sessi.
Un maggior rischio di mortalità nelle femmine è stato trovato nei follow-up 10,14,39 Al contrario, negli studi che hanno analizzato periodi più lunghi, non sono state osservate differenze tra maschi e femmine, 13,29,30,32-34,37,43,44 maggior rischio di morte nelle femmine35 o statisticamente significativo minore mortalità tra le femmine.31,36,38,41,42,44
SOGGETTI DI VARIAZIONE CHE INCIDONO SULLA COMPARABILITÀ DEI RISULTATI
I criteri di selezione variano da uno studio all’altro. La base della popolazione può cambiare la visione dei risultati.53 Il limite massimo di età è uno dei fattori cruciali per la valutazione delle differenze di popolazione tra i sessi; tuttavia, anche l’inclusione nei registri ospedalieri di casi incidenti o di casi incidenti più quelli ricorrenti, di IMA non ad onda Q o di pazienti con angina instabile può limitare la comparabilità tra loro.
Molti studi che hanno affrontato il ruolo giocato dal sesso nella sopravvivenza dell’IMA non erano originariamente progettati con questo scopo, come gli studi clinici o i registri di IMA che includevano pazienti non consecutivi.11,19,20,25,32
C’è un gran numero di tempi di follow-up utilizzati per stabilire la mortalità: a 28 giorni su scala di popolazione o nei pazienti ospedalizzati, a 28 giorni tra i sopravvissuti a 24 ore, e la mortalità pre-ospedaliera o a 24 ore, sono tutti esempi della variabilità che si può trovare in letteratura, insieme ad altri meno precisi, come il periodo di ospedalizzazione.
Un’altra fonte di variazione e incertezza è legata ad alcuni studi che hanno escluso i pazienti morti in pronto soccorso. Questo bias è particolarmente importante, dato che la maggior parte dei decessi avviene nelle prime 24 ore.6
Le tabelle 1 e 2 includono il RR aggiustato o odds ratio (OR). Tuttavia, c’è una grande eterogeneità nel numero e nel tipo di variabili incluse in questo aggiustamento. Oltre all’età, che è chiaramente un fattore di confondimento legato sia alla mortalità che al sesso, anche altre variabili legate al rischio precedente in ogni paziente richiedono un aggiustamento per tenere conto della loro capacità di rispondere alla malattia. Inoltre, le procedure di rivascolarizzazione utilizzate subito dopo l’insorgenza dei sintomi possono cambiare radicalmente la prognosi e dovrebbero anche essere incluse nei modelli. Infine, per determinare se il rischio maggiore nelle femmine è attribuibile a una maggiore gravità, si possono includere modelli con variabili come lo shock cardiogeno, l’edema polmonare o le aritmie ventricolari gravi che potrebbero aiutare a valutare questa situazione di maggior rischio grave. Sfortunatamente, le analisi multivariate effettuate in molti degli studi elencati nelle tabelle 1 e 2 consistono solo in regressioni logistiche a tappe. Questo fatto ostacola la comparabilità dei risultati.
POSSIBILI SPIEGAZIONI DELLA PEGGIORE PROGNOSI A BREVE TERMINE NELLE FEMMINE DOPO UN PRIMO INFARTO MIOCARDICO
La classe Killip misura la presenza e la gravità della disfunzione ventricolare sinistra ed è uno dei più potenti predittori di mortalità dopo un IMA.54 Le femmine che la presentano hanno un background di insufficienza cardiaca più frequente rispetto ai maschi e di solito ricevono più farmaci diuretici e inotropi.26 Tuttavia, nel complesso, le femmine ricevono meno trattamento dei maschi (vedi sotto).55-59 La funzione diastolica durante l’ischemia miocardica è probabilmente legata alla maggiore frequenza di classe Killip III-IV riscontrata nelle femmine nella fase acuta dell’IMA. Tuttavia, questo non è necessariamente accompagnato da una peggiore frazione di eiezione (infatti, è stato osservato il contrario) o da lesioni necrotiche più estese che nei maschi.28,29,35 Come menzionato, le femmine presentano una classe Killip peggiore rispetto ai maschi durante la fase acuta dell’IMA.13,28,59 Indipendentemente dall’età di presentazione, le femmine sviluppano complicazioni più gravi dei maschi in termini di insufficienza cardiaca e reinfarto, anche quando la funzione ventricolare è simile all’ammissione. Questo potrebbe indicare che c’è una minore riserva cardiaca nelle femmine che porta a una peggiore funzione diastolica.25 Queste possibili differenze tra i sessi per quanto riguarda la funzione diastolica richiedono probabilmente uno studio approfondito.
Sorprendentemente, le femmine sembrano anche sviluppare più frequentemente rigurgito mitralico, rottura del setto, rottura della parete libera, aneurismi ventricolari, asistolia e blocco atrioventricolare avanzato rispetto ai maschi dopo un IMA,14,31,59 ma meno fibrillazione o tachicardia ventricolare.14
Per spiegare queste differenze è stata suggerita anche la possibilità che le femmine abbiano arterie coronarie di calibro inferiore, meno vasi collaterali o un’ischemia più duratura.21,25,28
Alcune teorie sono basate sulla fisiopatologia. Queste includono l’esistenza di stati di ipercoagulabilità60 e spasmo coronarico,61 che sono meccanismi descritti nelle giovani femmine che potrebbero spiegare una maggiore mortalità dopo IMA rispetto ai maschi, sia a breve che a lungo termine; tali differenze non sono state trovate quando l’età era >75,62,63
È stato descritto anche un possibile meccanismo genetico, per cui le femmine sarebbero più suscettibili a presentare eventi ischemici rispetto ai maschi quando c’è una storia familiare di cardiopatia ischemica.64
PRESENTAZIONE DEI SINTOMI DELL’INFARTO NELLE FEMMINE
Alcuni studi hanno dimostrato che le femmine presentano attacchi cardiaci silenziosi più frequentemente dei maschi dopo i 55 anni di età,24 il che potrebbe essere facilmente spiegato dalla maggiore prevalenza del diabete tra i pazienti con IMA. Questo spiegherebbe anche il fatto che le femmine presentano segni di grave insufficienza cardiaca come primo sintomo dell’IMA più frequentemente dei maschi.13,16,21 Sembra che le femmine non solo presentino sintomi più moderati dell’IMA, ma sviluppino più frequentemente sintomi atipici, come disagio addominale e dispnea.54 Tra il 13 e il 25% degli episodi ischemici miocardici sono privi di sintomi a causa della presenza del diabete e dell’età avanzata.28
RITARDO DELL’OSPEDALIZZAZIONE
In media, i ricoveri in ospedale sono ritardati di 1 ora rispetto ai maschi, probabilmente a causa dei sintomi atipici.56,59 Questo fattore, insieme a quelli descritti sopra e all’età avanzata, spiegherebbe il minore ricorso alla trombolisi e, in parte, la peggiore prognosi a breve termine.14,25,28,29,52
USO DI PROCEDURE DIAGNOSTICHE E TERAPEUTICHE
Le donne ricevono anche un trattamento farmacologico meno aggressivo, con meno aspirina, beta-bloccanti (sia nella fase acuta che alla dimissione) e inibitori dell’enzima di conversione dell’angiotensina.56,58,59 Tali differenze sono probabilmente spiegate dall’età più avanzata, dalla comorbidità e dalla classe Killip all’ammissione. Inoltre, le donne vengono sottoposte a meno procedure diagnostiche (angiografia coronarica) e terapeutiche (come l’intervento di bypass coronarico e l’angioplastica) e queste vengono effettuate più tardi rispetto ai maschi, anche dopo aver aggiustato per l’età e la sede dell’IMA.11,12,25,54,55 In alcuni studi sembra che la percentuale di angiografie coronariche e interventi percutanei sia più bassa tra le donne, ma questa differenza scompare dopo l’aggiustamento per la comorbilità e l’età,59 e persiste solo nei casi in cui le indicazioni sono più incerte.57 Un recente sottostudio in pazienti con sindrome coronarica acuta non-ST elevazione evidenzia il sottoutilizzo dell’angiografia nelle donne, specialmente nei gruppi ad alto rischio, così come un aumento a breve termine dell’angina refrattaria e delle riammissioni dovute all’angina.58 Se si tiene conto che le femmine con IMA presentano sintomi più gravi dei maschi, è ragionevole supporre che anche l’assenza di differenze nell’uso delle procedure diagnostiche e dei trattamenti invasivi possa essere interpretata come un loro sottoutilizzo in pazienti che beneficerebbero di un approccio più aggressivo.58 Nei paesi a bassa incidenza non si osservano differenze nell’uso di queste procedure.13,14
Viste le difficoltà che si incontrano nel confrontare i risultati degli studi pubblicati, sembra consigliabile trovare un modo per analizzare e presentare risultati standardizzati, che potrebbe consistere nell’includere casi consecutivi di IMA con onda Q ricoverati in ospedale (non solo quelli con unità coronarica). Non è nemmeno necessario imporre limiti di età, ma è consigliabile effettuare sottoanalisi nel sottogruppo dai 25 ai 74 anni. Il follow-up standard a 28-30 giorni e l’aggiustamento del rischio di morte nelle femmine per età, diabete, ipertensione e fumo sono ugualmente raccomandati per facilitare la comparabilità tra gli studi.
In generale, la mortalità per CVD è più bassa nelle femmine fino a 84 anni, e la mortalità della popolazione per AMI è da due a sette volte inferiore a quella dei maschi dai 25 ai 64 anni. Questo vantaggio è perso una volta che si è verificato un primo AMI: la mortalità a 28 giorni nelle femmine tende ad essere circa il 20% più grande quando aggiustato per l’età, soprattutto tra quelli da aree con una bassa incidenza di questa malattia. Nei pazienti ospedalizzati, la mortalità è maggiore nelle femmine, ma esclusivamente tra i pazienti con un primo IMA con onda Q: questa differenza non è stata trovata in Spagna per le restanti sindromi coronariche acute.52 C’è una differenza percepita nella distribuzione dei decessi tra maschi e femmine durante i 28 giorni dall’inizio dei sintomi che indica diversi meccanismi di morte: fibrillazione ventricolare nei maschi e insufficienza ventricolare nelle femmine. I trattamenti utilizzati sono proporzionalmente meno aggressivi nelle femmine. Tutto ciò indica che è necessario un cambiamento di atteggiamento in tutti i contesti sanitari affinché sia possibile identificare più tempestivamente le femmine che hanno iniziato a mostrare i sintomi di una sindrome coronarica acuta, al fine di accelerare la diagnosi e aumentare l’uso di procedure diagnostiche e terapeutiche, tali da essere proporzionali alla gravità del quadro presentato.65
Sezione sponsorizzata dal Laboratorio Dr Esteve