US Pharm. 2013;38(3):33-41.
ABSTRACT: malattia della cistifellea, in particolare colelitiasi (calcoli biliari), colpisce più di 20 milioni di americani ogni anno. Patientsoften andare undiagnosed perché colelitiasi spesso non presenta withsymptoms. I sintomi variano da nausea o disagio addominale a biliarycolica e ittero. Le malattie della cistifellea sono diagnosticate più accuratamente tramite tecniche di imaging. Tuttavia, i valori di laboratorio come l’emocromo, i test di funzionalità epatica e l’amilasi e la lipasi sierica dovrebbero essere inclusi per aiutare a distinguere il tipo di malattia della cistifellea e/o identificare le complicazioni associate. Il trattamento più efficace per i pazienti con malattia della cistifellea è la chirurgia. La malattia della cistifellea è influenzata da dieta, esercizio e nutrizione, e i pazienti dovrebbero essere incoraggiati a incorporare queste abitudini sane nel loro stile di vita al fine di ridurre il loro rischio di disturbi della cistifellea.
La forma più comune di malattia della cistifellea è colelitiasi (calcoli biliari).1 Colelitiasi colpisce più di 20 milioni di americani ogni anno, con un costo diretto di oltre $ 6,3 miliardi.2I calcoli biliari sono generalmente asintomatici e tipicamente vengono scoperti durante una procedura chirurgica per una condizione non correlata o durante un’autopsia.1,2 Negli Stati Uniti, la colelitiasi è la diagnosi di ricovero più comune tra le malattie gastrointestinali ed epatiche.3,4Although i calcoli biliari sono solitamente asintomatici, alcuni pazienti progrediscono nella malattia tosintomatica. La manifestazione clinica primaria e la complicazione della colelitiasi è la colecistite (infiammazione della cistifellea).1,2 Meno comunemente, i pazienti con casi gravi possono sviluppare pancreatite da calcoli, perforazione della cistifellea o altre malattie della cistifellea (TABELLA 1).1,5-8

Patofisiologia
I calcoli sono strutture dure, simili a ciottoli, che ostruiscono il prodotto cistico. La formazione di calcoli biliari è spesso preceduta dalla presenza di fango biliare, una miscela viscosa di glicoproteine, depositi di calcio e cristalli di colesterolo nella cistifellea o nei dotti biliari.5 Negli Stati Uniti, la maggior parte dei calcoli biliari consiste in gran parte di bile sovrasatura di colesterolo.1,2Questa ipersaturazione, che risulta dalla concentrazione di colesterolo superiore alla sua percentuale di solubilità, è causata principalmente dall’ipersecrezione di colesterolo dovuta a un alterato metabolismo epatico del colesterolo.1,3 Un equilibrio distorto tra proteine pronucleanti (che promuovono la cristallizzazione) e antinucleanti (che inibiscono la cristallizzazione) nella bile può anche accelerare la cristallizzazione del colesterolo nella bile.1-3,5 La mucina, miscela di aglicoproteine secrete dalle cellule epiteliali biliari, è stata documentata come una proteina pronucleante. È la diminuita degradazione della mucina da parte degli enzimi lisosomiali che si ritiene promuova la formazione di cristalli di colesterolo.3
La perdita di motilità della parete muscolare della cistifellea e l’eccessiva contrazione sfinterica sono anche coinvolte nella formazione di calcoli biliari.1 Questa ipomotilità porta ad una stasi biliare prolungata (svuotamento ritardato della cistifellea), insieme ad una diminuzione della funzione del serbatoio.3,5La mancanza di flusso biliare causa un accumulo di bile e una maggiore predisposizione alla formazione di calcoli. Riempimento inefficace e un higherproportion di bile epatica deviata dalla cistifellea al dotto biliare piccolo può verificarsi come risultato di hypomotility.1,5
Occasione, calcoli biliari sono composti di bilirubina, una sostanza chimica che è prodotta come risultato della ripartizione standard di RBCs. L’infezione delle vie biliari e l’aumento della circolazione enteroepatica della bilirubina sono le cause suggerite della formazione di calcoli di bilirubina. I calcoli di bilirubina, spesso indicati come calcoli di pigmento, sono visti principalmente in pazienti con infezioni delle vie biliari o malattie emolitiche croniche (o RBC danneggiati).1,3,6 I calcoli di pigmento sono più frequenti in Asia e Africa.3,6
La patogenesi della colecistite coinvolge più comunemente theimpaction di calcoli biliari nel collo della vescica, Hartmann’s pouch, o il dotto cistico; calcoli biliari non sono sempre presenti in colecistite, tuttavia.5 La pressione sulla cistifellea aumenta, l’organo si allarga, le pareti si ispessiscono, l’apporto di sangue diminuisce e può formarsi un anexudato.2,5 La colecistite può essere acuta o cronica, con ripetuti episodi di infiammazione acuta che potenzialmente portano alla colecistite cronica. La cistifellea può essere infettata da vari microrganismi, compresi quelli che formano gas. Una cistifellea infiammata può andare incontro a necrosi e cancrena e, se non trattata, può progredire fino alla sepsi sintomatica.1,2,5 L’incapacità di trattare correttamente la colecistite può portare alla perforazione della cistifellea, un fenomeno raro ma pericoloso per la vita.2,5,7La colecistite può anche portare alla pancreatite da calcoli biliari se i calcoli scendono fino allo sfintere di Oddi e non vengono rimossi, bloccando così il dotto pancreatico.1
Fattori di rischio
Fattori genetici e ambientali contribuiscono alla malattia della colecisti.Sesso femminile, gravidanze precedenti e storia familiare di colecistite sono altamente correlati alla colelitiasi.1,3 Circa il 60% dei pazienti con colecistite acuta sono donne; tuttavia, la malattia tende ad essere più grave negli uomini.2 Gli estrogeni aumentano il colesterolo e la sua saturazione nella bile e promuovono l’ipomotilità della colecisti.1 La diminuzione della motilità della colecisti è comunemente osservata durante la gravidanza.9
Altri fattori di rischio includono un elevato apporto dietetico di grassi e carboidrati, uno stile di vita sedentario, diabete mellito di tipo 2 e dislipidemia (aumento dei trigliceridi e basso HDL).3,9 Una dieta ricca di grassi e carboidrati predispone un paziente all’obesità, che aumenta la sintesi del colesterolo, la secrezione biliare di colesterolo e l’ipersaturazione del colesterolo. Tuttavia, una correlazione diretta tra l’assunzione di grassi e il rischio di colelitiasi non è stata stabilita perché gli studi precedenti hanno dato risultati controversi.9 La colecistite acuta si sviluppa più frequentemente nei pazienti con colelitiasi sintomatica con diabete mellito di tipo 2 rispetto ai pazienti insintomatici senza it.2 Questi pazienti hanno anche maggiori probabilità di avere complicazioni.
Gli indiani americani hanno la più alta prevalenza di colelitiasi, con la malattia che raggiunge proporzioni epidemiche in questa popolazione. La malattia della colecisti è anche prevalente negli ispanici cileni e messicani.3,9 Oltre all’etnia, l’età gioca un ruolo nella malattia della colecisti. I pazienti che sviluppano colelitiasi sintomatica complicata tendono ad essere più vecchi, e il tipico paziente con calcoli biliari è sui 40 anni.1,2
Presentazione clinica
I calcoli biliari sono generalmente asintomatici. Nel caso raro che un paziente sviluppi una colelitiasi sintomatica, la presentazione può variare da una lieve nausea o disagio addominale a colica biliare e ittero.1,5,10La colica biliare, di solito di natura acuta, è un dolore epigastrico postprandiale o al quadrante destro che dura da diversi minuti a diverse ore. Il dolore spesso si irradia alla schiena o alla spalla destra, e nei casi più intensi può essere accompagnato da nausea e vomito.La colecistite si presenta nello stesso modo; tuttavia, l’ostruzione del dotto cistico è persistente (piuttosto che transitoria), e la febbre è comune.10 Un paziente con colecistite può anche presentare il segno di Murphy (disagio così grave che il paziente smette di inspirare durante la palpazione della colecisti) o l’ittero. L’ittero, uno scolorimento giallo della pelle e la sclera degli occhi, si verifica quando il dotto biliare comune è ostruito a causa di una pietra impattata nel sacchetto di Hartmann (sindrome di Mirizzi). Altri sintomi aspecifici, come indigestione, intolleranza ai cibi grassi o fritti, eruttazione e flatulenza, possono anche essere presenti.1,5,10
Diagnosi
Le tecniche attuali per la diagnosi della malattia della colecisti sono meno invasive e permettono ai pazienti di recuperare più rapidamente di quanto avveniva con le precedenti procedure diagnostiche.10 Anche se l’incidenza della colelitiasi è abbastanza alta negli Stati Uniti, pochi pazienti presentano sintomi.4Questo può complicare e prolungare la diagnosi. L’emocromo, il test di funzionalità epatica e l’amilasi e la lipasi del siero dovrebbero essere inclusi nei test di laboratorio per aiutare a discriminare tra i vari tipi di malattia della colecisti e/o identificare le complicazioni causate dalla malattia della colecisti (TABELLA 2).5,10
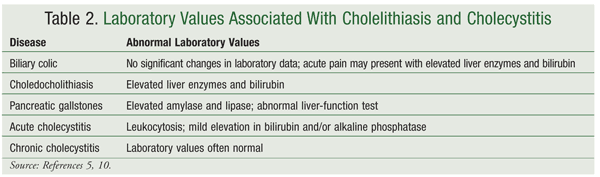
La diagnosi di colelitiasi, colecistite e altre malattie della cistifellea può essere confermata attraverso una serie di diverse tecniche di imaging.I risultati positivi dell’ecografia includono calcoli, ispessimento della parete della colecisti, liquido pericolecistico e il segno di Murphy (cioè il dolore) al contatto con la sonda ecografica.10L’ecografia eseguita a digiuno rivela la diagnosi corretta in più del 90% dei casi, ma i calcoli delle vie biliari possono essere mancati nel 50% dei casi.3
La colescintigrafia, chiamata anche scansione dell’acido iminodiacetico epatobiliare (HIDA), è usata per valutare la funzione della colecisti e per diagnosticare la colecistite acuta. La scansione HIDA non è utile per identificare la colelitiasi o la colecistite cronica.11 Nei pazienti ambulatoriali, la colecintigrafia fornisce una diagnosi corretta più del 95% delle volte. Tuttavia, la colecintigrafia può produrre risultati falsi positivi nel 30%-40% dei pazienti ospedalizzati, in particolare quelli che ricevono una nutrizione parenterale. L’ecografia è il metodo diagnostico preferito in questi pazienti.10 I risultati della colecolintigrafia sono considerati anormali quando il tracciante radioattivo o il colorante non visualizza la colecisti, si muove lentamente attraverso i dotti biliari o viene rilevato al di fuori del sistema biliare.12
Se si sospetta una coledocolitiasi, la colangiopancreatografia retrograda endoscopica (ERCP) può essere utile. L’ERCP è usata per identificare i calcoli biliari comuni e può anche essere usata per rimuoverli. l’ERCP è associata a complicazioni come la pancreatite. Tecniche non invasive, come l’ultrasonografia endoscopica, possono essere utilizzate per rilevare la colelitiasi, ma non per rimuovere i calcoli.4,11 La TAC può essere utilizzata, ma è considerata meno accurata di altri metodi di imaging, in quanto rileva circa il 75% dei calcoli biliari.4,10 La colangiopancreatografia a risonanza magnetica (MRCP) è un metodo di imaging utilizzato per rilevare la coledocolitiasi e altre anomalie del tratto biliare. La MRCP ha una sensibilità di circa 98%.4,11
Trattamento
I pazienti con colelitiasi asintomatica non richiedono trattamento.5Il trattamento di scelta per la colelitiasi sintomatica è attualmente la colecistectomia laparoscopica, mentre in precedenza era la colecistectomia aperta.3,10 La colecistectomia laparoscopica è associata a una degenza ospedaliera più breve e un periodo di recupero più veloce della colecistectomia aperta. Le controindicazioni assolute a questa procedura includono l’incapacità di sopportare l’anestesia generale, un disturbo di sanguinamento intrattabile, e la malattia epatica allo stadio finale.3,5 Nei pazienti che non sono in grado o non vogliono sottoporsi a un intervento chirurgico, endoscopicadecompressione da stent cistifellea interna può aiutare a prevenirecomplications da sviluppare e può servire come palliativo a lungo terminetreatment.5 terapia non operativa, che comprende dissoluzione di calcoli biliari utilizzando acidi biliari orale e litotripsia onda d’urto, può essere un’altra opzione in tali pazienti. Tuttavia, la terapia non operativa richiede tempo ed è associata a costi elevati, bassa efficacia e un alto tasso di ricorrenza.5,13
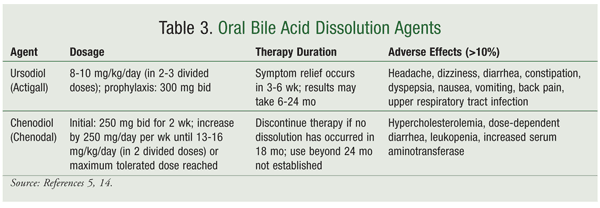
Gli acidi biliari orali utilizzati per la dissoluzione dei calcoli biliari includono l’acido chenodeossicolico (chenodiolo) e l’acido ursodeossicolico (ursodiolo) (TABELLA 3).5,14Gli acidi biliari orali sono più efficaci per piccoli calcoli biliari (0,5-1 cm) e possono richiedere fino a 24 mesi per eliminare i calcoli. L’ursodiolo è l’acido biliare orale più comunemente usato, secondariamente al suo profilo di effetti collaterali più sicuro rispetto al chenodiolo. Il chenodiolo è associato a diarrea dose-dipendente così come con epatotossicità, ipercolesterolemia e leucopenia, che limitano il suo uso.14
La nutrizione e lo stile di vita possono essere utili per la prevenzione e il trattamento della colelitiasi. Poiché l’obesità è associata a un aumento del rischio di colelitiasi, la perdita di peso può aiutare a prevenire la formazione di calcoli biliari.15 Tuttavia, una perdita di peso troppo rapida può favorire la formazione di calcoli biliari. I fattori dietetici che possono aiutare a prevenire la formazione di calcoli biliari includono grassi polinsaturi, grassi monoinsaturi, fibre e caffeina.15 L’olio di pesce e il consumo moderato di alcol hanno dimostrato di abbassare i trigliceridi, ridurre la saturazione del colesterolo bilaterale e aumentare le HDL.3,9
I pazienti con colecistite acuta richiedono l’ospedalizzazione per il completo riposo intestinale, fluidi e nutrizione parenterale e antibiotici per via endovenosa.5 Le opzioni di trattamento chirurgico per la colecistite comprendono la colecistostomia percutanea, la colecistostomia aperta e la colecistostomia laparoscopica.10
Conclusione
Le malattie della colecisti sono più comunemente secondarie alla colelitiasi. I fattori che possono aumentare il rischio o la suscettibilità alla malattia della cistifellea includono il sesso, l’etnia, la storia medica, la storia familiare, la dieta e l’alimentazione. La malattia della cistifellea è diagnosticata principalmente tramite tecniche di imaging. Queste tecniche diagnostiche hanno i loro pro e contro, e, soprattutto, la loro precisione varia. Una tecnica può essere preferito rispetto ad un altro a seconda del tipo di malattia della cistifellea o i sintomi presenti. I pazienti asintomatici generalmente non richiedono un trattamento. La chirurgia è il trattamento più comune, ma alternative non chirurgiche sono disponibili per i pazienti che non possono o non vogliono sottoporsi alla chirurgia. I farmacisti possono svolgere un ruolo nel trattamento della malattia della cistifellea educando i pazienti sui fattori di rischio per la malattia della cistifellea – in particolare la colelitiasi – e su come il rischio può essere ridotto con una corretta alimentazione, dieta ed esercizio fisico.
1. Mills JC, Stappenbeck TS, Bunnett NW. Malattia gastrointestinale. In: McPhee SJ, Hammer GD, eds. Fisiopatologia della malattia: Un’introduzione alla medicina clinica. 6a ed. New York, NY: McGraw-Hill Medical; 2010.
2. Strasberg SM. Colecistite acuta calcolosa. N Engl J Med. 2008;358:2804-2811.
3. Marschall HU, Einarsson C. Gallstone disease. J Intern Med. 2007;261:529-542.
4. Bar-Meir S. Calcoli: prevalenza, diagnosi e trattamento. Isr Med Assoc J. 2001;3:111-113.
5. Kalloo AN, Kantsevoy SV. Calcoli biliari e malattia biliare. Prim Care. 2001;28:591-606.
6. Choi Y, Silverman WB. Disturbi del tratto biliare, disturbi della cistifellea e pancreatite da calcoli biliari. American College of Gastroenterology.http://patients.gi.org/topics/biliary-tract-disorders-gallbladder-disorders-and-gallstone-pancreatitis.Accessed 27 ottobre 2012.
7. Derici H, Kara C, Bozdag AD, et al. Diagnosi e trattamento della perforazione della cistifellea. World J Gastroenterol. 2006;12:7832-7836.
8. Myers RP, Shaffer EA, Beck PL. Polipi della cistifellea: epidemiologia, storia naturale e gestione. Can J Gastroenterol. 2002;16:187-194.
9. Cuevas A, Miquel JF, Reyes MS, et al. Dieta come fattore di rischio per la malattia di colesterolo gallstone. J Am Coll Nutr. 2004;23:187-196.
10. Vogt DP. Malattia della cistifellea: un aggiornamento su diagnosi e trattamento. Cleve Clin J Med. 2002;69:977-984.
11. Università del Maryland Medical Center. Gallstones and gallbladderdisease.www.umm.edu/patiented/articles/what_gallstones_gallbladder_disease_000010_1.htm.Accessed 27 novembre 2012.
12. Clinica Mayo. HIDA scan. www.mayoclinic.com/health/hida-scan/MY00320/DSECTION=results. Accesso 27 novembre 2012.
13. Ahmed A, Cheung RC, Keeffe EB. Gestione dei calcoli biliari e le loro complicazioni. Am Fam Physician. 2000;61:1673-1680.
14. Nunes D. Dissoluzione terapia per il trattamento di calcoli biliari. UpToDate . www.uptodate.com/contents/dissolution-therapy-for-the-treatment-of-gallstones. Accesso 4 febbraio 2013.
15. Gaby AR. Approcci nutrizionali per la prevenzione e il trattamento dei calcoli biliari. Altern Med Rev. 2009;14:258-267.
.