Khan MJ, Castle PE, Lorincz AT, et al. The elevated 10-year risk of cervical precancer and cancer in women with human papillomavirus (HPV) type 16 or 18 and the possible utility of type-specific HPV testing in clinical practice. J Natl Cancer Inst. 2005;97:1072-1079.
HPV-screening die typen 16 en 18 onderscheidt van andere oncogene (hoog-risico) HPV-typen identificeert vrouwen met het grootste risico op CIN 2/3+ en kan een minder agressieve behandeling van vrouwen met andere hoog-risico HPV-infecties mogelijk maken.
De oplossing voor het dilemma dat vrouwen met een normale cytologie maar een positieve HPV-test 6 tot 12 maanden moeten wachten om Pap- en HPV-tests te herhalen alvorens de noodzaak van colposcopie te bepalen, kan worden opgelost door type-specifieke HPV-tests. De 10-jaars cumulatieve incidentie van CIN 3 en baarmoederhalskanker (CIN 3+) bij 20.810 vrouwen die bij de inschrijving eenmaal op HPV werden getest, was slechts 0,8% bij de vrouwen die negatief testten op hoog-risico HPV door Hybrid Capture 2. Daarentegen ontwikkelde CIN 3+ zich binnen 10 jaar bij 17% van de HPV-16-positieve vrouwen en 14% van de HPV-18-positieve vrouwen.
Vrouwen die positief waren voor andere hoog-risicotypen HPV, maar negatief voor HPV 16 en 18, hadden veel minder risico: slechts 3% ontwikkelde CIN 3+.
Wanneer gestratificeerd naar leeftijd om de analyse te beperken tot vrouwen van 30 jaar en ouder, was de cumulatieve incidentie van CIN 3+ 20% bij HPV-16-positieve vrouwen en 15% bij HPV-18-positieve vrouwen (FIGUUR 1). Zet deze resultaten eens af tegen de voorspellende waarde van 11% op 10 jaar voor een LSIL Pap voor hetzelfde niveau van cervicale neoplasie. Met andere woorden, een enkele positieve HPV 16 of 18 test is bijna twee keer zo waarschijnlijk om vrouwen met een hoog risico op CIN 3+ te identificeren als een LSIL Pap-resultaat, na verloop van tijd.
FIGUUR 1 Positieve HPV 16 of 18 gekoppeld aan 14% tot 17% incidentie van CIN3+
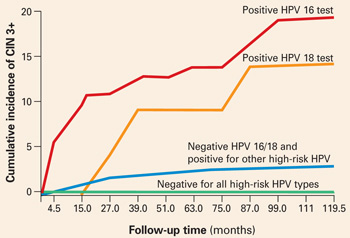
De cumulatieve incidentie van CIN 3+ over een periode van 10 jaar, als functie van een enkele HPV-testuitslag bij aanmelding. Vrouwen die positief waren voor HPV 16 of 18 hadden een veel hogere incidentie van CIN 3+, vergeleken met vrouwen die negatief waren voor HPV 16 en 18 maar positief voor andere hoog-risico HPV-types door Hybrid Capture 2, of negatief voor alle hoog-risico HPV-types. Aangepast van Khan et al.
Follow-up volgens risico
Deze bevindingen ondersteunen een follow-up strategie die risicostratificatie mogelijk maakt van HPV-geïnfecteerde vrouwen voor wie een optimaal interval voor herhaalde screening onduidelijk is.
- Vrouwen die positief zijn voor HPV 16 of 18 moeten worden doorverwezen voor colposcopie, omdat zij het grootste risico lopen door een positieve hoog-risico HPV-test.
- Vrouwen die alleen positief zijn voor andere hoogrisicotypes kunnen worden gerustgesteld met de veiligheid van een interval van 12 maanden zonder colposcopie, en alleen worden doorverwezen voor colposcopie als de herhaalde Pap slechter dan atypische squameuze cellen van onbepaalde betekenis (ASC-US) laat zien of de HPV-test opnieuw positief is (FIGUUR 2).
FIGUUR 2 Type-specifiek testen in de klinische praktijk
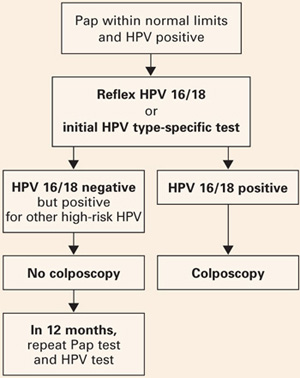
Voorgesteld beheer van vrouwen van 30 jaar of ouder, die gelijktijdig worden gescreend met zowel een Pap-test als een HPV-test, met typering voor HPV 16/18. Aangepast van Khan et al.
2 typespecifieke tests in de pijplijn
Huidig is de enige door de FDA goedgekeurde test voor gecombineerde screening van vrouwen van 30 jaar en ouder de Hybrid Capture 2 High-risk HPV-test, die test op een panel van de 13 meest voorkomende HPV-typen waarvan bekend is dat ze baarmoederhalskanker veroorzaken, maar die niet rapporteert over afzonderlijke typen.
Maar 2 type-specifieke HPV-tests kunnen in 2006 beschikbaar komen, waardoor clinici deze strategie zouden kunnen volgen.
Digene is bijna klaar om een 16, 18, 45 type-specifieke “reflex”-test op de markt te brengen (op een positief Hybrid Capture 2 HPV-panel), en Roche bereidt zich voor om zijn type-specifieke Linear Array HPV-test goedgekeurd te krijgen.
2 Beter beheer van screenpositieven
Nieuw praktijkbulletin over het beheer van abnormale tests
ACOG-praktijkbulletin, nummer 66. Beheer van abnormale baarmoederhalscytologie en -histologie. Washington, DC: American College of Obstetricians and Gynecologists; September 2005.
Het nieuwe Practice Bulletin dat afgelopen september is gepubliceerd, weerspiegelt in de meeste opzichten de meest recente consensusrichtlijnen van de American Society for Colposcopy and Cervical Pathology (ASCCP).1
Kernpunten
- ASC-US kan worden beheerd door doorverwijzing naar onmiddellijke colposcopie, door herhaalde Pap, of door HPV-testen. Echter, “reflex HPV-testen” wanneer ASC-US afkomstig is van cytologie op basis van vloeistof heeft voordelen. (Geschat wordt dat een grote meerderheid van ASC-US nu wordt beheerd door HPV-testen.)
- Het initiële beheer van alle andere Pap-afwijkingen is door onmiddellijke verwijzing naar colposcopie, dat wil zeggen, het vinden van atypische plaveiselcellen kan hooggradige (ASC-H), atypische kliercellen (AGC), LSIL, en hooggradige intra-epitheliale laesies (HSIL) niet uitsluiten.
- Beheer van ASC-US en LSIL in de adolescentie en postmenopauze: ACOG biedt een alternatieve strategie voor adolescenten met ASC-US of LSIL cytologie, die ofwel herhaalde cytologie op 6 en 12 maanden of een enkele HPV-test op 12 maanden kunnen krijgen. ACOG onderscheidde postmenopauzale vrouwen met ASC-US of LSIL niet als “speciale situaties” met aanvullende managementstrategieën.
- CIN 2/3 moet gewoonlijk worden behandeld, zeggen beide richtlijnen. De enige uitzondering is de adolescente met CIN 2, die kan worden gevolgd met herhaalde cytologie en colposcopie na 4 tot 6 maanden als ze betrouwbaar wordt geacht voor follow-up, de colposcopie adequaat is, en de endocervicale sampling negatief is.
- HPV-positieve ASC-US, ASC-H, of LSIL en ofwel CIN 1 of normale colposcopiebevindingen moeten worden gevolgd door herhaalde Pap op 6 en 12 maanden, of een enkele HPV-test op 12 maanden, met verwijzing naar colposcopie als ofwel de Pap-resultaten ASC-US of een meer gevorderde afwijking laten zien of de HPV-test positief is.
- Daarentegen is een excisieprocedure vereist voor normale bevindingen, of een onbevredigende colposcopie bij niet-zwangere vrouwen die worden doorverwezen voor atypische kliercellen “gunstige neoplasie” (AGC-H), of adenocarcinoom in situ (AIS), of herhaalde atypische kliercellen “niet anders gespecificeerd” (AGC-NOS), of HSIL. De enige uitzondering is een adolescent met HSIL-cytologie en een bevredigende en normale colposcopie en biopsie, die nauwgezet mogen worden gevolgd.
- Vrouwen die voor CIN 2/3 zijn behandeld, kunnen na de behandeling worden gecontroleerd door cytologische screening met een interval van 6 maanden, 3 of 4 keer, of door een enkele HPV-test met een interval van 6 maanden, alvorens terug te keren naar jaarlijkse screening. Elke herhaalde abnormale Pap op de drempel van ASC-US of meer gevorderde afwijking of een positieve HPV-test vereist colposcopische evaluatie.