Una vez que se ha completado el estudio de la incontinencia y se ha tomado la decisión de proceder con un procedimiento de cabestrillo, quedan opciones. La primera es la elección del material del injerto. Los injertos orgánicos requieren un procedimiento de extracción o pueden obtenerse de un banco de tejidos. Los injertos autólogos incluyen el epitelio vaginal, la fascia del recto o la fascia lata. Los aloinjertos incluyen la dermis cadavérica, la fascia lata, la duramadre y el pericardio. Los injertos heterólogos incluyen la dermis porcina y la submucosa del intestino delgado. Hay múltiples injertos inorgánicos disponibles. En segundo lugar está la elección del enfoque quirúrgico. Los distintos procedimientos de cabestrillo que se realizan hoy en día son técnicamente algo similares. Los procedimientos de cabestrillo anteriores se realizaban mediante un enfoque combinado abdominal y vaginal, con la mayor parte de la disección realizada por vía vaginal; sin embargo, los nuevos cabestrillos obturadores y de incisión única sólo requieren una disección vaginal. Como se informó a principios del siglo XX, es posible realizar un abordaje abdominal completo, pero puede asociarse a una mayor lesión uretral. Al principio se evitaba el procedimiento combinado debido a la preocupación por la contaminación vaginal y el aumento de la infección postoperatoria. Con las técnicas quirúrgicas mejoradas y la cobertura antibiótica actuales, los procedimientos combinados abdominales y vaginales son seguros. Las variantes de cabestrillo incluyen un cabestrillo completo, un cabestrillo de parche, un cabestrillo TVT, cabestrillos obturadores (TVT-Obturator, Monarch, TOT) o cabestrillo de incisión única (TVT Secur, Miniarc).
Como parte de la preparación preoperatoria, se revisan con la paciente los riesgos y beneficios del procedimiento, junto con las restricciones postoperatorias. Muchos cirujanos enseñan a todos los pacientes el autosondaje intermitente limpio antes de la cirugía. El día de la cirugía, el paciente debe recibir la profilaxis antibiótica adecuada, según la alergia del paciente y su historial médico, 60 minutos antes de la cirugía. La paciente se coloca en posición de litotomía dorsal y se prepara y cubre de forma estéril para la cirugía abdominal y vaginal. Se coloca una sonda de Foley por vía transuretral.
Cabestrillo de longitud completa
Si se planea un cabestrillo de longitud completa, se prepara el injerto de elección y se empapa en solución antibiótica. Si se planifica un injerto fascial autólogo, se realiza un procedimiento de recogida de la fascia lata o la fascia del recto utilizando un extractor de fascia de Wilson o un extractor de venas. Del mismo modo, si se utiliza un aloinjerto, éste también debe hidratarse en una solución antibiótica. En general, el injerto debe medir aproximadamente 2 × 12-18 cm para un cabestrillo de longitud completa, según el hábito del paciente. Se realiza una incisión suprapúbica transversal a 2 dedos por encima de la sínfisis del pubis, que mide aproximadamente 4 cm. La fascia del recto subyacente debe quedar expuesta con una disección cortante o roma. A continuación, se infiltra el epitelio vaginal anterior con solución salina estéril o con una solución anestésica/epinefrina diluida. Se realiza una incisión vaginal anterior en la línea media, de unos 3 cm, a nivel de la unión uretrovesical. El epitelio vaginal se diseca bruscamente del tejido periuretral y perivesical. La disección debe completarse lateralmente hasta la rama inferior del pubis. Se aplica una suave tracción a la sonda de Foley para permitir la identificación y palpación del globo, que indica la unión uretrovesical. Se descomprime la vejiga. Con el cirujano protegiendo la uretra con la mano no dominante, se perfora la membrana perineal bilateralmente, permitiendo la entrada en el espacio de Retzius, utilizando tijeras de Metzenbaum o tijeras curvas de Mayo en un ángulo de 45°, siempre lateral a la uretra y directamente detrás de la sínfisis púbica (Fig. 1). La porción media del cabestrillo se asegura con una sutura retardada y absorbible a lo largo de la uretra proximal, con el borde más proximal en la base de la vejiga para evitar que el material del injerto se pliegue o se doble. Al igual que se hace con una uretropexia con aguja, se pasan las pinzas de embalaje con la guía de un dedo vaginal, desde la incisión abdominal a través del espacio de Retzius hasta la incisión vaginal. El brazo del injerto se agarra y se lleva de nuevo a través de la incisión abdominal. Esto se repite en el lado opuesto (Fig. 2). Al pasar por el espacio de Retzius, el cirujano tiene cuidado de comenzar medial al tubérculo púbico para evitar la lesión del nervio ilioinguinal. Una vez pasados ambos brazos del cabestrillo, se realiza una uretrocistoscopia para descartar una lesión uretral o vesical. La función ureteral también se confirma mediante una inyección intravenosa de índigo carmín. Se coloca una sonda suprapúbica bajo guía cistoscópica para el drenaje vesical postoperatorio y las pruebas de vaciado. Los brazos del cabestrillo se suturan a la fascia del recto con sutura permanente para permitir un ángulo de unión uretrovesical de 0° con el plano horizontal. Las incisiones se irrigan con solución antibiótica. Las incisiones vaginales y abdominales se reaproximan con sutura retardada y absorbible (Fig. 3).
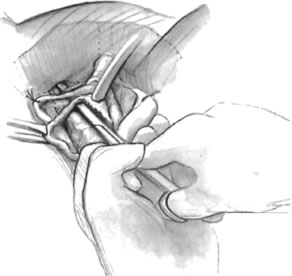 Fig. 1. Técnica de entrada vaginal con tijeras de Metzenbaum. La membrana perineal se perfora en el margen inferior del hueso púbico guiado por el dedo índice del cirujano. (Karram MM: Procedimientos de suspensión transvaginal con agujas. En Hurt WG : Urogynecologic Surgery, p 59, 2nd edn. Filadelfia, Lippincott Williams & Wilkins, 2000)
Fig. 1. Técnica de entrada vaginal con tijeras de Metzenbaum. La membrana perineal se perfora en el margen inferior del hueso púbico guiado por el dedo índice del cirujano. (Karram MM: Procedimientos de suspensión transvaginal con agujas. En Hurt WG : Urogynecologic Surgery, p 59, 2nd edn. Filadelfia, Lippincott Williams & Wilkins, 2000)
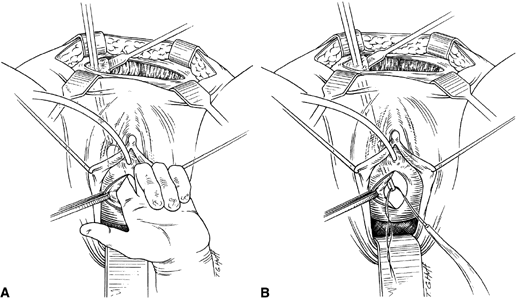 Fig. 2. A. Con el dedo del cirujano en el túnel vaginal, se guían las pinzas de embalaje a través del espacio retropúbico hasta el campo vaginal. B. Se agarran los brazos del cabestrillo y se elevan las pinzas de empaquetamiento para pasar los extremos del cabestrillo al campo abdominal.(Ostergard DR, Bent AE : Urogynecology and Urodynamics, Theory and Practice, 4th ed, pp 574-575. Baltimore, Williams & Wilkins, 1996. De Hurt WG : Urogynecologic Surgery. Gaithersburg, MD, Aspen, 1992)
Fig. 2. A. Con el dedo del cirujano en el túnel vaginal, se guían las pinzas de embalaje a través del espacio retropúbico hasta el campo vaginal. B. Se agarran los brazos del cabestrillo y se elevan las pinzas de empaquetamiento para pasar los extremos del cabestrillo al campo abdominal.(Ostergard DR, Bent AE : Urogynecology and Urodynamics, Theory and Practice, 4th ed, pp 574-575. Baltimore, Williams & Wilkins, 1996. De Hurt WG : Urogynecologic Surgery. Gaithersburg, MD, Aspen, 1992)
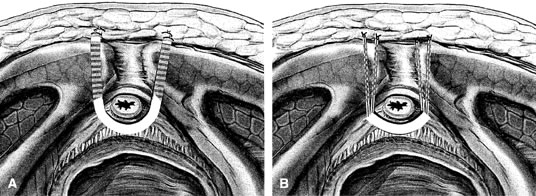 Fig. 3. A. Cabestrillo completo: fijación del material del cabestrillo a la fascia del recto anterior. B. Cabestrillo de parche: fijación del material del cabestrillo a la fascia del recto anterior mediante sutura permanente. (Karram MM, Walter M: Urogynecology and Reconstructive Pelvic Surgery, 2nd edn, p 183. St. Louis, Mosby, 1999)
Fig. 3. A. Cabestrillo completo: fijación del material del cabestrillo a la fascia del recto anterior. B. Cabestrillo de parche: fijación del material del cabestrillo a la fascia del recto anterior mediante sutura permanente. (Karram MM, Walter M: Urogynecology and Reconstructive Pelvic Surgery, 2nd edn, p 183. St. Louis, Mosby, 1999)
Eslinga de parche
Una variación de la eslinga completa es la eslinga de parche. Este procedimiento puede realizarse con un parche de vagina in situ, como describieron Raz y asociados en 1989,2 o con otros injertos orgánicos o inorgánicos. El cabestrillo de parche se ha descrito como una variación del procedimiento de Pereyra o Raz.25 El parche debe medir aproximadamente 2 × 5 cm. La preparación quirúrgica, las incisiones abdominales y vaginales y las disecciones se completan como se describe para el cabestrillo de cuerpo entero. La entrada en el espacio de Retzius puede realizarse o no, según la preferencia del cirujano. Al igual que en el procedimiento de cabestrillo completo, la porción media del injerto de parche se fija suburetralmente utilizando sutura absorbible retardada para evitar que el injerto se pliegue o se doble. De forma helicoidal, se pasa una sutura permanente a lo largo del eje del injerto de parche. Se pasa un porta ligaduras de Stamey con la guía de un dedo vaginal, desde la incisión abdominal a través del espacio de Retzius hasta la incisión vaginal de cada lado para la transferencia de la sutura. Una vez transferidos ambos brazos de sutura, se realiza una uretrocistoscopia tras la administración de índigo carmín intravenoso para descartar lesiones uretrales, vesicales o ureterales. Se coloca una sonda suprapúbica bajo guía cistoscópica para el drenaje vesical postoperatorio y las pruebas de vaciado. Los brazos de sutura se atan a un ángulo de unión uretrovesical de 0° con el plano horizontal. Las incisiones se irrigan con solución antibiótica. Las incisiones vaginales y abdominales se reaproximan con sutura retardada y absorbible (véase la Fig. 3).
Los procedimientos de cabestrillo completo y de parche se realizan con mayor frecuencia bajo anestesia general; sin embargo, si está médicamente indicado, pueden completarse con anestesia regional.
Eslinga de cinta vaginal sin tensión
El sistema TVT consta de un mango introductor reutilizable de acero inoxidable, una guía de catéter rígida reutilizable y el dispositivo de un solo uso. El dispositivo TVT consiste en una cinta de 1 × 40 cm de malla de polipropileno cubierta por una funda de plástico unida a dos agujas curvas de acero inoxidable (Fig. 4).
 Fig. 4. Sistema de cinta vaginal sin tensión (Gynecare, Somerville, NJ) compuesto por (en el sentido de las agujas del reloj desde la parte superior) una guía de catéter rígida, un introductor de agujas de acero inoxidable y un dispositivo de cinta vaginal sin tensión con malla de polipropileno unida a agujas de acero inoxidable. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 4. Sistema de cinta vaginal sin tensión (Gynecare, Somerville, NJ) compuesto por (en el sentido de las agujas del reloj desde la parte superior) una guía de catéter rígida, un introductor de agujas de acero inoxidable y un dispositivo de cinta vaginal sin tensión con malla de polipropileno unida a agujas de acero inoxidable. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
El procedimiento de TVT suele realizarse con anestesia local y sedación intravenosa. El procedimiento se realiza con la paciente en posición de litotomía dorsal con sus extremidades inferiores apoyadas en estribos tipo Allen. Se introduce una sonda Foley de 18F en la uretra y se vacía la vejiga. Se aplica anestesia local suprapúbica en dos puntos, 1-2 cm por encima de la sínfisis del pubis y 2-3 cm laterales a la línea media. La piel abdominal, el músculo recto subyacente y la fascia, así como la cara posterior del hueso púbico, se infiltran bilateralmente. A continuación, se realizan dos pequeñas incisiones cutáneas abdominales (0,5-1,0 cm) en estos puntos. No es necesario realizar ninguna otra disección abdominal.
A continuación se introduce un espéculo de Sims en la vagina para permitir la visualización de la pared vaginal anterior. El bulbo de Foley permanente se utiliza para identificar la ubicación de la salida de la uretra interna, mientras que el meato externo se visualiza fácilmente. Utilizando estos dos puntos como puntos de referencia, se identifica la región de la uretra media. La solución anestésica local se inyecta en la submucosa vaginal en la línea media y ligeramente lateral a cada lado de la uretra. Se colocan pinzas de Allis bilateralmente para la contratracción mientras se realiza una pequeña incisión sagital (1,5 cm) en la línea media a nivel de la uretra media. La incisión debe comenzar aproximadamente a 1 cm del meato uretral externo. A continuación se utilizan las tijeras de Metzenbaum para disecar mínimamente la pared vaginal, liberándola del tejido periuretral subyacente y desarrollando un pequeño túnel bilateral. Esta disección debe limitarse a una profundidad de 1-1,5 cm. Hay que tener cuidado de no perforar la fascia pubocervical ni lesionar la uretra (Fig. 5). Debe inyectarse una solución anestésica local adicional de forma bilateral utilizando una aguja espinal larga, colocando la solución a lo largo de los aspectos inferior y posterior de la sínfisis púbica.
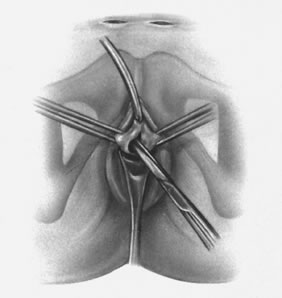 Fig. 5. La disección parauretral se realiza tras una incisión inicial en la línea media de la mucosa vaginal anterior a nivel de la uretra media. Obsérvense las pequeñas incisiones abdominales suprapúbicas bilaterales. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 5. La disección parauretral se realiza tras una incisión inicial en la línea media de la mucosa vaginal anterior a nivel de la uretra media. Obsérvense las pequeñas incisiones abdominales suprapúbicas bilaterales. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
La guía rígida del catéter se inserta en el catéter de Foley. El mango de la guía rígida se desplaza entonces hacia el lado ipsilateral del paso previsto de la próxima aguja de TVT. Con la ayuda del mango introductor, el cirujano coloca la punta de la aguja en el túnel periuretral previamente desarrollado (Fig. 6). Se necesitan dos manos para pasar la aguja con seguridad. La aguja se dirige ligeramente en sentido lateral, la mayoría de las veces en alineación directa con la axila ipsilateral del paciente. La aguja de la TVT se hace avanzar gradualmente aplicando una suave presión con la palma de la mano vaginal, con una guía continua de los dedos vaginales y una ligera presión de la segunda mano sobre el mango introductor. A medida que la punta de la aguja atraviesa la fascia endopélvica, se aprecia una clara disminución de la resistencia. En ese momento, con la deflexión hacia abajo del mango introductor, el cirujano guía la aguja superiormente a través del espacio de Retzius, con la aguja oponiéndose inmediatamente a la parte posterior de la sínfisis púbica (Fig. 7). Cuando la aguja se opone a la parte inferior del músculo recto y la vaina fascial, se aprecia de nuevo resistencia. En este punto, el mango introductor se utiliza únicamente para dirigir la presión hacia delante, haciendo avanzar la punta de la aguja a través de las pequeñas incisiones abdominales realizadas anteriormente. La mano no dominante del cirujano se utiliza suprapúbicamente para ayudar a guiar la punta de la aguja (Fig. 8).
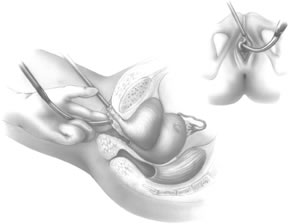 Fig. 6. Colocación de la punta de la aguja a través de la incisión vaginal dirigida lateralmente a la uretra. (Klutke C, Kuhn E, Lucente V: Monografía de recursos para cirujanos: Opinión de expertos sobre el uso del soporte sin tensión Gynecare TVT para la incontinencia. Junio de 2000)
Fig. 6. Colocación de la punta de la aguja a través de la incisión vaginal dirigida lateralmente a la uretra. (Klutke C, Kuhn E, Lucente V: Monografía de recursos para cirujanos: Opinión de expertos sobre el uso del soporte sin tensión Gynecare TVT para la incontinencia. Junio de 2000)
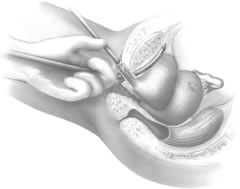 Fig. 7. Tras la perforación de la fascia endopélvica, la punta de la aguja se guía a través del espacio retropúbico a lo largo de la parte posterior de la sínfisis púbica. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 7. Tras la perforación de la fascia endopélvica, la punta de la aguja se guía a través del espacio retropúbico a lo largo de la parte posterior de la sínfisis púbica. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
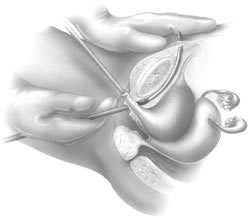 Fig. 8. Tras la perforación de la fascia del recto, se utiliza una mano para palpar la punta de la aguja suprapúbica y guiar la aguja hasta la incisión abdominal.(Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 8. Tras la perforación de la fascia del recto, se utiliza una mano para palpar la punta de la aguja suprapúbica y guiar la aguja hasta la incisión abdominal.(Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Se retira la guía de la sonda rígida y la sonda de Foley y se realiza una uretrocistoscopia diagnóstica para evaluar cualquier lesión involuntaria de la uretra o la vejiga. Una vez confirmada la correcta colocación de las agujas, éstas pasan completamente a través de la incisión abdominal. A continuación se repiten los pasos del procedimiento en el lado opuesto. Hay que tener cuidado de que la cinta no se retuerza bajo la uretra (Fig. 9).
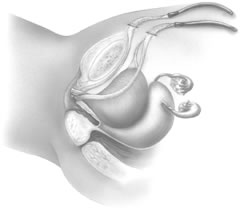 Fig. 9. Después de repetir la técnica en el otro lado, el cabestrillo de cinta vaginal sin tensión está colocado, con la cinta apoyada en la superficie posterior de la uretra media. (Kohli N, Miklos JR, Lucente V. Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 9. Después de repetir la técnica en el otro lado, el cabestrillo de cinta vaginal sin tensión está colocado, con la cinta apoyada en la superficie posterior de la uretra media. (Kohli N, Miklos JR, Lucente V. Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Después de la colocación correcta del dispositivo TVT y antes de retirar la funda de plástico protectora, se realiza una prueba de tos para identificar la posición correcta de la cinta. La prueba de la tos se realiza con la vejiga llena (250-300 mL de solución salina) (Fig. 10). Una vez obtenida la posición correcta de la cinta, se retira la funda de plástico y se deja la malla de prolene sin tensión bajo la uretra media. Los extremos abdominales de la cinta se cortan justo por debajo de la superficie de la piel. El procedimiento se completa con el cierre de las incisiones abdominales y vaginales (Fig. 11).
 Fig. 10. Las agujas se desprenden y se coloca un instrumento entre la cinta y la uretra. Una suave tracción en cada extremo pone la cinta en contacto con la uretra, y la tensión correcta se ajusta con una prueba de esfuerzo de tos intraoperatoria. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: Una técnica mínimamente invasiva para el tratamiento de la IUE femenina. Contemp Ob/Gyn May 1999)
Fig. 10. Las agujas se desprenden y se coloca un instrumento entre la cinta y la uretra. Una suave tracción en cada extremo pone la cinta en contacto con la uretra, y la tensión correcta se ajusta con una prueba de esfuerzo de tos intraoperatoria. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: Una técnica mínimamente invasiva para el tratamiento de la IUE femenina. Contemp Ob/Gyn May 1999)
 Fig. 11. Se cierran las incisiones. El procedimiento completado permite la fijación de la cinta por debajo de la uretra media con los extremos justo por debajo del nivel de la piel. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: Una técnica mínimamente invasiva para el tratamiento de la IUE femenina. Contemp Ob/Gyn May 1999)
Fig. 11. Se cierran las incisiones. El procedimiento completado permite la fijación de la cinta por debajo de la uretra media con los extremos justo por debajo del nivel de la piel. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: Una técnica mínimamente invasiva para el tratamiento de la IUE femenina. Contemp Ob/Gyn May 1999)
TVT Obturador
El cabestrillo obturador consiste en un trocar desechable de acero inoxidable sobre un mango de plástico en forma de espiral para pasar alrededor de la rama púbica inferior a través del espacio obturador. Incorpora la misma malla que el dispositivo TVT original (Fig. 12).
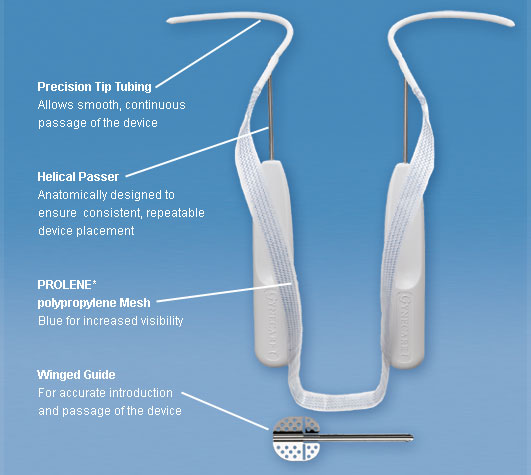 Fig. 12. Obturador TVT (Gynecare, Somerville, NJ)
Fig. 12. Obturador TVT (Gynecare, Somerville, NJ)
De nuevo, este cabestrillo puede realizarse bajo anestesia local con sedación intravenosa y se realiza con la paciente en posición de litotomía dorsal. La disección para la colocación es la diferencia clave con el enfoque del obturador. Después de realizar la incisión vaginal en la línea media, por debajo de la zona miduretral, de la misma manera que en el uso de la TVT, la disección parauretral se realiza a 45 grados de la línea media, justo por debajo de las ramas del pubis a ambos lados. Antes de la inserción del cabestrillo, se realizan marcas en la cara interna de los muslos, ya sea utilizando la uretra como punto de referencia, o mediante la palpación del agujero obturador, con el fin de marcar los lugares de salida anticipativa de los trócares. Estos lugares también se infiltran con anestesia local antes de la incisión. Una guía con alas de acero permite una colocación más fácil y segura de las puntas de los trocares en los túneles de disección parauretral y sirve de «calzador» para mantener el trocar en el espacio deseado. No es necesaria una guía de sonda rígida, ya que este cabestrillo no entra en el espacio de Retzius ni se acerca tanto a la vejiga durante la colocación (Fig. 13).
 Fig. 13. Inserción de la guía alada y del primer trocar obturador de la TVT
Fig. 13. Inserción de la guía alada y del primer trocar obturador de la TVT
Después de insertar la punta del trocar a lo largo del hueco de la guía alada, se empuja suavemente la punta hacia dentro a lo largo del recorrido de la guía hasta que se siente un ligero aumento seguido de una disminución de la resistencia y se perfora la membrana obturadora. A continuación se retira la guía alada, y el mango del dispositivo se gira cuidadosamente y se lleva de forma vertical hacia la línea media, llevando la punta del trocar al nivel de la piel y hacia la marca cutánea previamente trazada (Fig. 14).
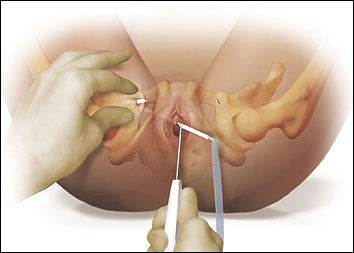 Fig. 14. La punta se saca a través de la piel de la cara interna del muslo mediante la rotación del mango del dispositivo
Fig. 14. La punta se saca a través de la piel de la cara interna del muslo mediante la rotación del mango del dispositivo
El trocar metálico se retira dejando la cánula de plástico con el arnés adjunto en su lugar. A continuación se tira de la malla a través de la incisión y se corta la cánula de plástico y se retira de la malla. El mismo procedimiento se repite en el segundo lado. Tras la colocación inicial, se puede realizar una cistoscopia y una prueba de tos con el arnés apretado lentamente en cada lado por igual, según se desee. Una vez determinada la colocación definitiva, ya sea visualmente o mediante la prueba de la tos, la malla se estabiliza utilizando una pinza hemostática u otro dispositivo y las vainas de plástico que cubren la cinta de la malla pueden retirarse bilateralmente. A continuación se cierran las incisiones como corresponde (Fig. 15).
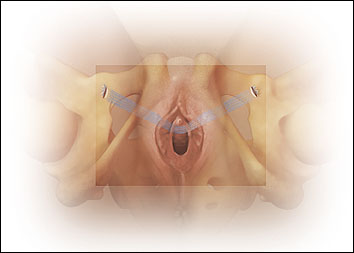 Fig. 15. La cinta obturadora se encuentra en posición de «hamaca» a 45 grados de la línea media.
Fig. 15. La cinta obturadora se encuentra en posición de «hamaca» a 45 grados de la línea media.
Eslingas de una sola incisión
TVT SECUR.
Al igual que sus predecesores, TVT y TVT Obturator (Ethicon, Somerville, NJ), TVT Secur es una malla o «cinta» de polipropileno. La geometría de la cinta es muy diferente con TVT Secur que con las versiones anteriores, ya que sólo mide 8 cm de longitud por 1 cm de anchura. Además, sus bordes se cortan con un láser en lugar de una cuchilla mecánica, lo que permite sellar térmicamente los bordes, lo que mantiene su forma plana impidiendo que se curve cuando se aplica fuerza. Los extremos de la malla están laminados con Vicryl (Ethicon, Somerville, NJ) y fundas de vellón de polidioxanona que ayudan a asegurar la malla en el tejido diana de modo que los dispositivos de inserción puedan retirarse tras la colocación final. La TVT Secur permite la flexibilidad de colocación en «U» (comparable al enfoque de cabestrillo retropúbico) o en «hamaca» (comparable a la TVT-O) utilizando el mismo instrumento. Aunque se requieren técnicas de disección afilada similares a las de los cabestrillos predecesores, deben realizarse incisiones parauretrales y vaginales ligeramente mayores (~1,5 cm) para acomodar la mayor anchura del dispositivo. El diafragma urogenital, el músculo obturador interno y la membrana obturadora no deben ser penetrados durante la disección brusca porque esto puede disminuir la capacidad de sujeción de las puntas de fijación. Asimismo, se debe tener cuidado de no infiltrar demasiado anestésico local en el tejido de sujeción objetivo, lo que puede afectar negativamente a la fuerza de extracción. Se utiliza un conductor de agujas para la estabilización mientras el pulgar del cirujano aplica presión durante la inserción. Se sigue recomendando la cistoscopia para ambos enfoques; sin embargo, el fabricante señala que la cistoscopia queda a discreción del médico para la configuración de hamaca (Fig. 16).
 Fig. 16. TVT Secur (Gynecare, Somerville, NJ)
Fig. 16. TVT Secur (Gynecare, Somerville, NJ)
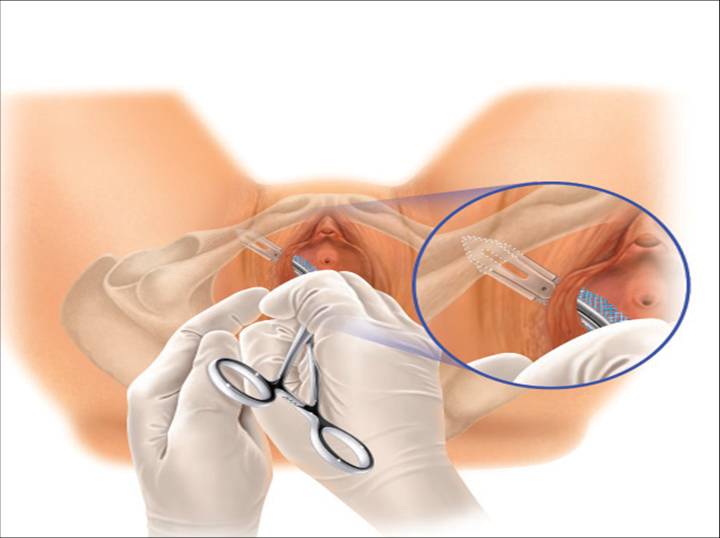 Fig. 17. Configuración en «U»
Fig. 17. Configuración en «U»
La colocación de la configuración en «U» es la más similar a la colocación original del TVT, con la punta del dispositivo girada unos 45 grados desde la línea media vertical. La punta plana del dispositivo debe estar en contacto directo e inmediato con la parte posterior del hueso púbico mientras se introduce en el tejido conectivo denso del diafragma urogenital. Se recomienda utilizar una guía de sonda rígida para desplazar la vejiga y la uretra hacia el lado opuesto durante la inserción (Fig. 17).
 Fig. 18. Configuración «hamaca»
Fig. 18. Configuración «hamaca»
Esta colocación es idéntica a la del abordaje con cabestrillo obturador. La punta del dispositivo de inserción se inclina hacia dentro en un ángulo de 45 grados desde la línea media sagital, mientras la punta se empuja justo por debajo del borde posterior de la rama isquiopúbica inferior y dentro del músculo obturador interno. Una vez más, es imprescindible un contacto estrecho con el hueso durante la colocación (Fig. 18).
Miniarc
El MiniArc utiliza una aguja de 2,3 mm separada de la malla que lleva adheridas unas puntas autofijadoras diferentes a las del TVT Secur. También cuenta con una función opcional de redoblamiento que da al cirujano la oportunidad de realizar más tensiones intraoperatorias durante la colocación si lo desea. Al igual que sus predecesores, MiniArc sólo requiere una única incisión vaginal de 1,5 cm y puede realizarse con anestesia local, espinal o general. Las puntas permanentes se colocan justo por encima de la membrana obturadora y mantienen el cabestrillo en su sitio. El Miniarc tiene una sola colocación de la misma manera que la configuración de la hamaca TVT Secur, con los brazos colocados en un ángulo de 45 grados fuera de la línea media. Sin embargo, la colocación deseada no es en el músculo obturador interno, sino justo en la membrana obturadora (Fig.19).