Khan MJ, Castle PE, Lorincz AT, et al. Das erhöhte 10-Jahres-Risiko von Gebärmutterhalskrebs und -krebs bei Frauen mit humanen Papillomaviren (HPV) vom Typ 16 oder 18 und der mögliche Nutzen von typspezifischen HPV-Tests in der klinischen Praxis. J Natl Cancer Inst. 2005;97:1072-1079.
HPV-Screening, das die Typen 16 und 18 von anderen onkogenen (Hochrisiko)-HPV-Typen unterscheidet, identifiziert Frauen mit dem größten Risiko für CIN 2/3+ und kann eine weniger aggressive Behandlung von Frauen mit anderen Hochrisiko-HPV-Infektionen ermöglichen.
Die Lösung für das Dilemma, dass Frauen mit normaler Zytologie, aber positivem HPV-Test 6 bis 12 Monate warten müssen, um Pap- und HPV-Tests zu wiederholen, bevor die Notwendigkeit einer Kolposkopie festgestellt wird, könnte durch typspezifische HPV-Tests gefunden werden. Die kumulative 10-Jahres-Inzidenz von CIN 3 und Gebärmutterhalskrebs (CIN 3+) bei 20 810 Frauen, die bei der Aufnahme in die Studie einmal auf HPV getestet wurden, betrug nur 0,8 % bei den Frauen, die mit Hybrid Capture 2 negativ auf Hochrisiko-HPV getestet wurden. Im Gegensatz dazu entwickelte sich CIN 3+ bei 17 % der HPV-16-positiven Frauen und 14 % der HPV-18-positiven Frauen innerhalb von 10 Jahren.
Frauen, die positiv für andere Hochrisiko-HPV-Typen, aber negativ für HPV 16 und 18 waren, hatten ein weitaus geringeres Risiko: nur 3 % entwickelten CIN 3+.
Bei einer Stratifizierung nach Alter, um die Analyse auf Frauen ab 30 Jahren zu beschränken, betrug die kumulative Inzidenz von CIN 3+ 20 % bei HPV-16-positiven Frauen und 15 % bei HPV-18-positiven Frauen (ABBILDUNG 1). Diese Ergebnisse stehen im Gegensatz zu dem 10-Jahres-Vorhersagewert von 11 % für einen LSIL-Pap-Test für den gleichen Grad an zervikaler Neoplasie. Mit anderen Worten: Ein einziger positiver HPV 16- oder 18-Test identifiziert Frauen mit hohem Risiko für CIN 3+ im Laufe der Zeit fast doppelt so häufig wie ein LSIL-Pap-Ergebnis.
Abbildung 1 Positives HPV 16 oder 18 in Verbindung mit 14 % bis 17 % Inzidenz von CIN 3+
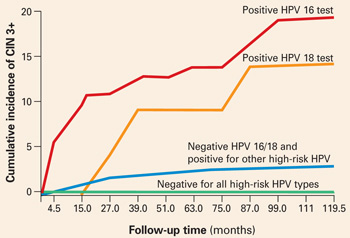
Die kumulative Inzidenz von CIN 3+ über einen Zeitraum von 10 Jahren in Abhängigkeit von einem einzelnen HPV-Testergebnis bei der Aufnahme. Bei Frauen, die positiv auf HPV 16 oder 18 getestet wurden, war die Inzidenz von CIN 3+ wesentlich höher als bei Frauen, die negativ auf HPV 16 und 18, aber positiv auf andere Hochrisiko-HPV-Typen (Hybrid Capture 2) oder negativ auf alle Hochrisiko-HPV-Typen getestet wurden. Adaptiert von Khan et al.
Nachuntersuchung nach Risiko
Diese Ergebnisse unterstützen eine Nachuntersuchungsstrategie, die eine Risikostratifizierung von HPV-infizierten Frauen ermöglichen würde, für die ein optimales Wiederholungsintervall für das Screening unklar ist.
- Frauen, die positiv auf HPV 16 oder 18 sind, sollten zur Kolposkopie überwiesen werden, da sie das größte Risiko eines positiven Hochrisiko-HPV-Tests tragen.
- Frauen, die nur für andere Hochrisikotypen positiv sind, könnten von der Sicherheit eines 12-monatigen Intervalls ohne Kolposkopie überzeugt werden und nur dann zur Kolposkopie überwiesen werden, wenn der erneute Pap-Test mehr als atypische Plattenepithelzellen von unbestimmter Signifikanz (ASC-US) zeigt oder der HPV-Test erneut positiv ist (ABBILDUNG 2).
ABBILD 2 Typspezifische Tests in der klinischen Praxis
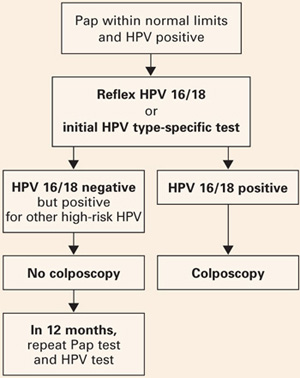
Vorgeschlagene Behandlung von Frauen im Alter von 30 Jahren oder älter, die gleichzeitig mit einem Pap-Test und einem HPV-Test untersucht werden, mit Typisierung auf HPV 16/18. Adaptiert von Khan et al.
2 typspezifische Tests in der Entwicklung
Der einzige von der FDA zugelassene Test für das kombinierte Screening von Frauen ab 30 Jahren ist der Hybrid Capture 2 High-risk HPV-Test, der auf eine Gruppe der 13 häufigsten HPV-Typen, die als Verursacher von Gebärmutterhalskrebs bekannt sind, testet, aber keine Angaben zu einzelnen Typen macht.
Aber 2006 könnten zwei typspezifische HPV-Tests verfügbar werden, die es den Ärzten ermöglichen würden, diese Strategie zu verfolgen.
Digene steht kurz vor der Markteinführung eines 16-, 18- und 45-Typ-spezifischen „Reflex“-Tests (auf ein positives Hybrid Capture 2 HPV-Panel), und Roche bereitet sich auf die Zulassung seines Typ-spezifischen Linear Array HPV-Tests vor.
2 Besserer Umgang mit Screening-Positiven
Neues Praxis-Bulletin zum Umgang mit abnormalen Tests
ACOG Practice Bulletin, Nummer 66. Management abnormer zervikaler Zytologie und Histologie. Washington, DC: American College of Obstetricians and Gynecologists; September 2005.
Das neue Praxis-Bulletin, das im September letzten Jahres veröffentlicht wurde, spiegelt in den meisten Punkten die jüngsten Konsensus-Leitlinien der American Society for Colposcopy and Cervical Pathology (ASCCP) wider.1
Schlüsselpunkte
- ASC-US kann durch Überweisung zur sofortigen Kolposkopie, durch einen erneuten Pap-Test oder durch einen HPV-Test behandelt werden. Ein „Reflex-HPV-Test“, wenn ASC-US aus der Flüssigzytologie stammt, hat jedoch Vorteile. (Es wird geschätzt, dass die große Mehrheit von ASC-US heute durch HPV-Tests behandelt wird.)
- Die Erstbehandlung aller anderen Pap-Anomalien erfolgt durch sofortige Überweisung zur Kolposkopie, d. h. der Befund von atypischen Plattenepithelzellen kann hochgradige (ASC-H), atypische Drüsenzellen (AGC), LSIL und hochgradige intraepitheliale Läsionen (HSIL) nicht ausschließen.
- Behandlung von ASC-US und LSIL in der Adoleszenz und nach der Menopause: Die ACOG bietet eine alternative Strategie für Jugendliche mit ASC-US- oder LSIL-Zytologie, die entweder eine Wiederholungszytologie nach 6 und 12 Monaten oder einen einmaligen HPV-Test nach 12 Monaten durchführen lassen können. Die ACOG unterscheidet nicht zwischen postmenopausalen Frauen mit ASC-US oder LSIL als „besondere Situationen“ mit zusätzlichen Behandlungsstrategien.
- CIN 2/3 sollte normalerweise behandelt werden, sagen beide Leitlinien. Die einzige Ausnahme ist die Heranwachsende mit CIN 2, die mit einer erneuten Zytologie und Kolposkopie nach 4 bis 6 Monaten nachuntersucht werden kann, wenn sie als zuverlässig für die Nachuntersuchung gilt, die Kolposkopie angemessen ist und die endozervikale Probenahme negativ ist.
- Bei HPV-positivem ASC-US, ASC-H oder LSIL und entweder CIN 1 oder normalem Kolposkopiebefund sollte nach 6 und 12 Monaten ein erneuter Pap-Test oder nach 12 Monaten ein einmaliger HPV-Test durchgeführt werden, mit Überweisung zur Kolposkopie, wenn entweder die Pap-Ergebnisse ASC-US oder eine fortgeschrittenere Abnormität zeigen oder der HPV-Test positiv ist.
- Im Gegensatz dazu ist bei normalen Befunden oder einer unbefriedigenden Kolposkopie bei nicht schwangeren Frauen, die wegen atypischer Drüsenzellen „favor neoplasia“ (AGC-H) oder Adenokarzinom in situ (AIS) oder wiederholter atypischer Drüsenzellen „not otherwise specified“ (AGC-NOS) oder HSIL überwiesen werden, ein Exzisionsverfahren erforderlich. Die einzige Ausnahme ist ein Jugendlicher mit HSIL-Zytologie und einer zufriedenstellenden und normalen Kolposkopie und Biopsie, der engmaschig überwacht werden kann.
- Frauen, die wegen CIN 2/3 behandelt werden, können nach der Behandlung durch Zytologie-Screening in 6-monatigen Abständen drei- oder viermal oder durch einen einmaligen HPV-Test nach 6 Monaten überwacht werden, bevor sie zum jährlichen Screening zurückkehren. Jeder wiederholte abnorme Pap-Test an der Schwelle zu ASC-US oder einer weiter fortgeschrittenen Abnormalität oder ein positiver HPV-Test erfordert eine kolposkopische Beurteilung.