John J Chen, MD, PhD; Angela R McAllister, MD; Elliott H Sohn, MD
February 17, 2014
Chief complaint:
Historiaa nykyisestä sairaudesta: Potilas on 43-vuotias mies, jolla on ollut heikentynyt näkö ja keskeinen skotooma OU viimeisten 10 vuoden ajan, joka on pahentunut asteittain. Hän kuvailee näön olevan hämärtynyt piste näön keskiosassa molemmin puolin. Potilas kävi optikon vastaanotolla kaksi vuotta sitten, eikä häntä pystytty taittamaan paremmin kuin 20/40 kummassakaan silmässä. Potilaalla on ollut molemmissa silmissä ajoittaisia fotopsioita viimeisten kahden vuoden aikana. Hän kiistää kelluvat silmät.
Aiempi silmähistoria:
Aiempi sairaushistoria: Masennus
Lääkitys: sertraliini, kalaöljy
Allergiat:
Perhehistoria:
Sosiaalinen historia: Potilas työskentelee kokkina. Hän ei tupakoi eikä käytä alkoholia.
Systeemien tarkastelu: Kaikki negatiiviset paitsi HPI
Silmätutkimus
Näöntarkkuus
- Oikea silmä (OD): 20/60
- Vasen silmä (OS): 20/60
Pupillit: 5→3, ei RAPD OU
Extraocular movements: Täydellinen OU
Vastakkainasettelun näkökentät: Täydellinen OU
Silmänsisäinen silmänpaine:
- OD: 21 mmHg
- OS: 19 mmHg
Ulkoinen
Valaisulamppututkimus
- Luomien/ripsivälien tutkimus: Normaali OU
- Sidekalvo/kalvo: Normaali OU
- Sarveiskalvo: Kirkas OU
- Etukammio: Syvä ja rauhallinen OU
- Iris: Normaali OU
- Linssi: Kirkas OU
- Vitreous: Normaali OU
Dilatoiva silmänpohjatutkimus
Näköhermojen kuppisuhde on 0,2 OU. Molempien silmien makulassa on harmaata kiiltoa, jossa on pinnallisia kiteytymiä, oikean kulman laskimoita ja telangiektoottisia verisuonia, jotka korostuvat ajallisesti. Verisuonet ja perifeerinen verkkokalvo ovat normaalit OU. Takimmaista lasiaisen irtaumaa ei ole (kuva 1).
Ammattitutkimukset
Fundus-kuvissa näkyy harmaata kiiltoa, jossa on pinnallisia kiteitä, oikeanpuoleisen kulman laskimoita ja telangiektoottisia verisuonia, jotka erottuvat selvemmin ajallisesti sekä oikean (A) että vasemmanpuoleisen (B) silmän makulassa (kuva 1).
Fluoresceiiniangiografia (FA) osoittaa foveaa ympäröiviä telangiektoottisia verisuonia, jotka erottuvat ajallisesti selvemmin ja joissa on vuoto OU (kuva 2).
Spektrialue-optinen koherenssitomografia (OCT) osoittaa pieniä foveaalisia kystoidisia onteloita sekä oikeassa (A) että vasemmassa (B) silmässä. Keskeinen makulan paksuus on 331 mikronia OD ja 320 mikronia OS (kuva 3).
Autofluoresenssikuvaus osoittaa lievää autofluoresenssin lisääntymistä foveaalisella alueella sekä oikeassa (A) että vasemmassa (B) silmässä (kuva 4).
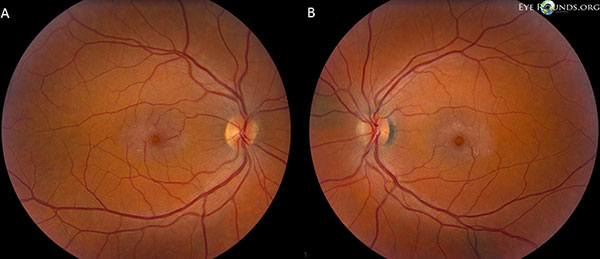
Kuva 1. Autofluoresenssikuvaus. Silmänpohjakuvissa näkyy harmaata kiiltoa, jossa on pinnallisia kiteytymiä, oikean kulman laskimoita ja telangiektoottisia verisuonia, jotka erottuvat ajallisesti selvemmin sekä oikean (A) että vasemman (B) silmän makulassa.
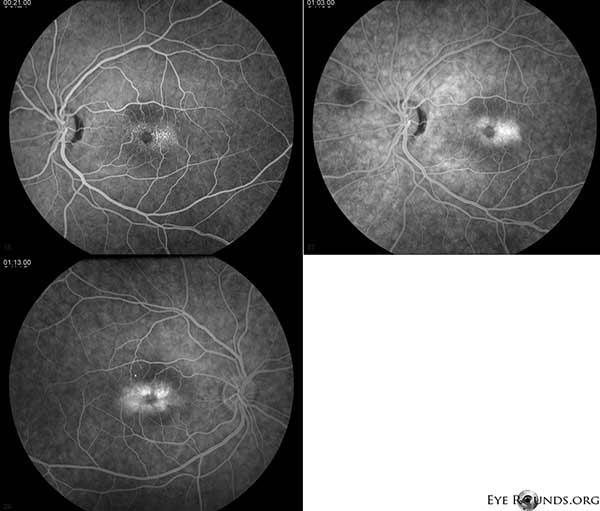
Kuva 2. Silmänpohjakuvat. Fluoresceiini-angiografia osoittaa foveaa ympäröiviä telangiektoottisia verisuonia, jotka ovat ajallisesti näkyvämpiä ja joissa on vuoto OU.
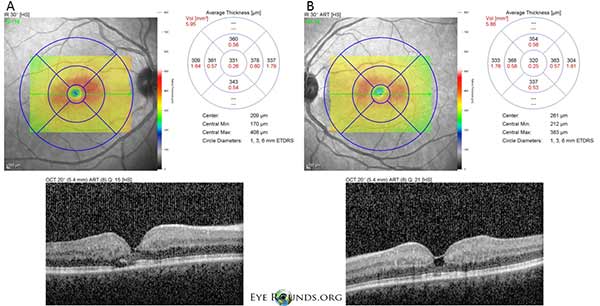
Kuva 3. Spektritason optinen koherenssitomografia (OCT) osoittaa pieniä foveaalisia kystoidisia onteloita sekä oikeassa (A) että vasemmassa (B) silmässä. Keskeinen makulan paksuus on 331 μm OD ja 320 μm OS.
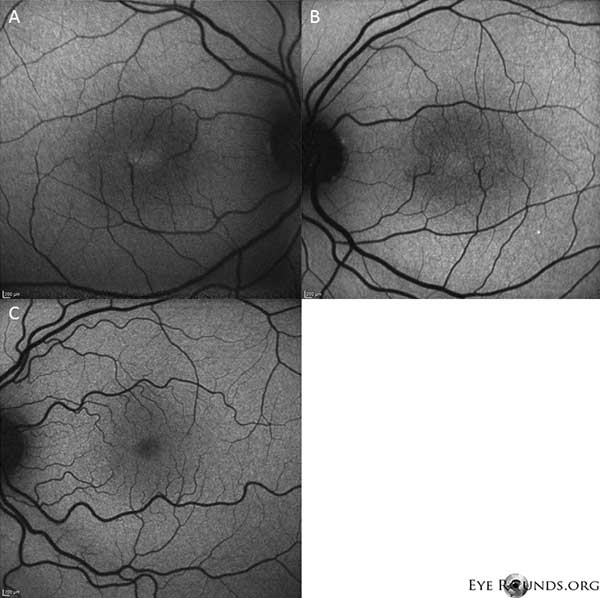
Kuva 4: Autofluoresenssikuvaus osoittaa autofluoresenssin lisääntymistä foveaalisella alueella sekä oikeassa (A) että vasemmassa (B) silmässä. Vertailun vuoksi esitetään silmä, jossa on normaali autofluoresenssi (C).
Diagnoosi
Idiopaattinen juxtafoveaalinen telangiektasia, tyyppi II (Macular Telangiectasia type 2 tai Mac Tel 2)
Keskustelu
Idiopaattinen juxtafoveaalinen telangiektasia (IJFT), tunnetaan myös nimellä idiopaattinen makulan telangiektasia, on harvinainen sairaus, jolle on ominaista telangiektoottiset verisuonet toisen tai molempien silmien juxtafoveaalisella alueella. Gassin mukaan IJFT voidaan jakaa kolmeen ryhmään fenotyypin perusteella: tyyppi I on tyypillisesti yksipuolinen sairaus, jolle on ominaista kapillaarien parafoveaalinen laajeneminen, mikroaneurysmat, vuoto ja lipidikerrostumat; tyyppi II on IJFT:n yleisin muoto, ja siinä esiintyy tyypillisesti molemminpuolisia juxtafoveaalisia telangiektasioita, joissa on minimaalista eksudaattia; tyyppi III on erittäin harvinainen, ja sille on ominaista okklusiivinen telangiektasia. Tässä katsauksessa keskitytään tyypin II IJFT:hen (makulaarinen telangiektasia tyyppi 2 tai Mac Tel 2).
Tyypin II IJFT:n esiintyvyys ei ole täysin tiedossa, mutta eräässä laajassa tutkimuksessa arvioitiin esiintyvyydeksi 1-5 tapausta 22 062:sta, kun taas eräässä toisessa tutkimuksessa arvioitiin esiintyvyydeksi joissakin väestöryhmissä jopa 0,1 prosenttia. Vaikka IJFT voi esiintyä missä iässä tahansa, keskimääräinen alkamisikä on 55 vuotta. Sukupuoleen ei ole taipumusta, eikä rotuun liittyvää taipumusta tunneta. Vaikka on olemassa muutamia tapausselostuksia monotsygoottisista kaksosista, joilla on tyypin II IJFT, mikä viittaa geneettisen komponentin mahdollisuuteen, väestötutkimuksista ei tällä hetkellä ole riittävästi näyttöä geneettisen yhteyden tukemiseksi. Useat tutkimukset viittaavat siihen, että tupakointi saattaa pahentaa tautia.
JFT tyyppi II on molemminpuolinen tauti, mutta se voi olla epäsymmetrinen ja näyttäytyä taudin alkuvaiheessa yksipuolisena prosessina. Potilailla on usein valituksia näön hämärtymisestä, metamorfopsiasta tai parakeskisistä skotoomista.
Tyypin II IJFT:ssä havaittavia varhaisia muutoksia ovat verkkokalvon parafoveaalinen harmaantuminen, pinnalliset kiteiset kerrostumat, subfoveaaliset kystoidiset ontelot, parafoveaaliset telangiektasiat ja suorakulmaiset verisuonet. Näöntarkkuus heikkenee hitaasti, ja siihen liittyy usein verkkokalvon pigmenttiepiteelin (RPE) hyperplasiaa. Noin kolmasosalla potilaista voi esiintyä akuuttina komplikaationa syvää verkkokalvon neovaskularisaatiota, jossa on verkkokalvon syöttöaukkoja, subretinaalista neovaskularisaatiota (SRNV), jota kutsutaan tällöin proliferatiiviseksi muodoksi. Taudin luonnollinen eteneminen johtaa merkittävään näön menetykseen suurimmalla osalla potilaista, joilla on IJFT tyyppi II. Watzken ym. artikkelissa 15 tai 20 silmään kehittyi 15 vuoden aikana joko sentraalinen RPE:n hyperplasia tai SRNV, jonka seurauksena näön heikkeneminen oli 20/70 tai huonompi.
IJFT-tyypin II silmänpohjalöydökset biomikroskoopiassa voivat olla hienovaraisia, erityisesti tautiprosessin alkuvaiheessa, ja sen vuoksi FA:lla, OCT:llä ja silmänpohjan autofluoresenssilla tehdyt kuvantamistutkimukset ovat tärkeässä asemassa diagnoosin tekemisen kannalta. FA nostaa esiin parafoveaaliset telangiektasoituneet verisuonet, jotka osoittavat varhaista hyperfluoresenssia ja vuotoa. Nämä verisuonet ovat usein näkyvämpiä temporaalisesti foveaan nähden. OCT osoittaa subfoveaaliset kystoidiset tilat, yleensä ilman kystoidista makulaödeemaa. Pitkälle edenneessä taudissa OCT:ssä on havaittavissa fotoreseptorihäiriöitä ja verkkokalvon ulkopinnan surkastumista. Silmänpohjan autofluoresenssilöydökset ovat MacTel II:n patogeenisiä, sillä fysiologinen hypoautofluoresenssi – eli lisääntynyt autofluoresenssi – on hävinnyt foveassa.
Tyypin II IJFT:n patogeneesi on epäselvä, mutta siihen saattaa liittyä pikemminkin parafoveolaaristen Mullerin solujen poikkeavuuksia kuin verkkokalvon kapillaarien ensisijainen poikkeavuus. Mullerin solut ovat tärkeitä verkkokalvon kapillaarien endoteelin ja ympäröivän verkkokalvon terveyden kannalta. On esitetty, että IJFT-tyypin II Mullerin solujen toimintahäiriö johtaa endoteelin rappeutumiseen, mikä voi johtaa verkkokalvon kapillaarien proliferaatioon ja teleangiektasiaan. Tätä tukee se, että IJFT-tyypin II potilaiden histopatologiassa on havaittu perifoveaalista Mullerin solujen köyhtymistä. IJFT-tyyppiä II sairastavilla potilailla havaittujen pinnallisten kiteiden ajatellaan edustavan rappeutuneiden Mullerin solujen jalkalevyjä. Lisäksi on spekuloitu, että IJFT-tyypin II:ssa OCT:ssä näkyvät tilat edustavat verkkokalvon degeneraatiosta johtuvaa kudoskatoa, joka johtuu nimenomaan Mullerin solujen toimintahäiriöstä tai katoamisesta, eivätkä niinkään nestetäytteisiä kystisiä tiloja.
IJFT-tyypin II:n tautimekanismin parempi ymmärtäminen on tärkeää, koska IJFT-tyypin II:n ei-proliferatiivisessa muodossa ilmenevälle näön heikkenemiselle ei ole edelleenkään olemassa mitään lopullista hoitoa. Bevatsitsumabin on osoitettu olevan tehokas IJFT-tyypin II:een liittyvän SRNV:n hoidossa, mutta se ei näytä vaikuttavan johdonmukaisesti ei-proliferatiivisen IJFT:n kulkuun tai kystisiin muutoksiin. Vastaavasti ranibitsumabi ei osoittanut toiminnallista hyötyä prospektiivisessa interventiotutkimuksessa, joka tehtiin potilailla, joilla oli ei-proliferatiivinen IJFT tyyppi II, vaikka sen osoitettiin aiheuttavan merkittävää verkkokalvon paksuuden vähenemistä ja vuodon vähenemistä FA:ssa. Oraalisten hiilihappoanhydraasin estäjien osoitettiin myös vähentävän merkittävästi verkkokalvon paksuutta, mutta ne eivät parantaneet merkittävästi näöntarkkuutta. Useita muita toimenpiteitä on kokeiltu, mukaan lukien fokusoidinen verkkolaser, fotodynaaminen hoito ja intravitreaalinen triamsinoloni, mutta ne eivät ole selvästi parantaneet kystoidisia onteloita tai näöntarkkuutta potilailla, joilla on tyypin II IJFT. Tehokkaan hoidon löytäminen on tärkeää, koska suurimmalla osalla potilaista, joilla on tyypin II IJFT, näkö heikkenee ajan myötä merkittävästi.
Potilaallamme korostuvat kaikki ei-proliferatiivisen IJFT-tyypin II varhaislöydökset, mukaan lukien verkkokalvon parafoveaalinen harmaantuminen, pinnalliset kiteiset verkkokalvokertymät, oikean kulman verisuonet ja parafoveaaliset teleangiektasiat (kuva 1). FA korosti lisäksi parafoveaalisia telangiektasioita, joissa näkyi selvä verkkokalvon vuoto ja värjäytyminen (kuva 2). OCT osoitti tyypilliset subfoveaaliset kystoidiset tilat (kuva 3). Lopuksi silmänpohjan autofluoresenssi osoitti lievää foveaalisen autofluoresenssin lisääntymistä, joka oli yhdenmukainen tyypin II IJFT:n kanssa (kuva 4). Onneksi potilaallamme ei ollut merkkejä pidemmälle edenneestä taudista, eikä myöskään merkkejä verkkokalvon pigmenttiepiteelin hyperplasiasta tai SRNV:stä. Potilaalle aloitettiin aluksi PO-metatsolamidihoito 50 mg kahdesti päivässä, ja makulan paksuus väheni 1,5 kuukauden kuluessa hoidosta (kuva 5). Sen jälkeen hänet vaihdettiin PO-asetatsolamidihoitoon vakuutuksen vuoksi, ja makulan paksuus ja subfoveaaliset kystat vähenivät edelleen seuraavan vuoden aikana, vaikka hän sieti vain 125 mg:n annosta (kuva 5). Myös näöntarkkuus parani viimeisimmässä seurannassa lievästi, ei merkitsevästi, 20/50 OD:hen ja 20/40 OS:ään.
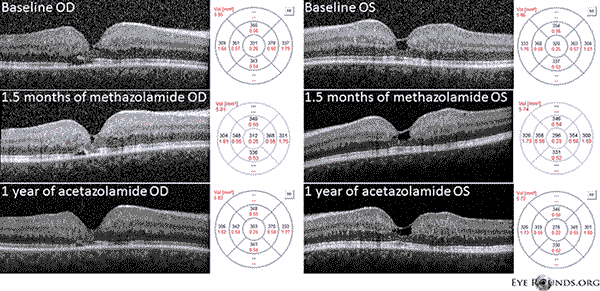
Kuva 5. Spektrialueen optinen koherenssitomografia (OCT) osoittaa subfoveaalisia kystan kaltaisia tiloja OU:n lähtötilanteessa. Verkkokalvon paksuuskartta on esitetty oikealla (CMT = 331 μm OD, CMT = 320 μm OS). 1,5 kuukauden metatsolamidihoidon jälkeen makulan paksuus pieneni (CMT = 312 μm OD, CMT = 296 μm OS). Yhden vuoden asetatsolamidihoidon jälkeen kystiset tilat ja makulan paksuus vähenivät edelleen (CMT = 303 μm OD, CMT = 278 μm OS). Kuvat otettiin samalla meridiaanilla ja rekisteröitiin alkuperäisen käynnin yhteydessä.
Differentiaalinen diagnoosi
- diabeettinen makulaödeema
- pseudofakinen makulaödeema
- lamellar/macular reikä
- Coatsin tauti
- retinaali vein occlusion
- radiationaalinen retinopatia
- Ealesin tauti
- okulaarinen iskeeminen oireyhtymä
- kiteinen retinopatia
- IJFT tyyppi I ja III (ks. taulukko).
- Proliferatiivinen tauti voidaan erehtyä luulemaan ikään liittyvän makuladegeneraation aiheuttamaksi suonikalvon neovaskularisaatioksi.
Taulukko: Idiopaattisen juxtafoveolaarisen telangiektasian kolmen tyypin ominaisuudet
| IJFT:n tyypit* |
Epidemiologia |
Oireet. ja oireet |
Hoito |
Ennuste |
|
IJFT tyyppi I |
Erityisesti miehiä. Keski-ikä 40v. |
Unilateraaliset näkyvät näkyvät telangiektoottiset verkkokalvokapillaarit, joilla on makulaödeema ja lipidilaskeuma/eksudaatti. |
Laserfotokoagulaatio voi vähentää eksudaatiota ja vakauttaa näkökykyä. |
Vaihteleva, enemmistö etenee hoitamattomana 20/70:een tai huonompaan |
|
IJFT tyyppi II |
Yhtäläinen sukupuoleen taipuvaisuus. Keski-ikä 55v. |
Bilateraalinen parafoveaalinen verkkokalvon harmaantuminen, pinnalliset kiteiset kerrostumat, subfoveaaliset cystoidiset ontelot, parafoveaaliset telangiektasiat (selvemmät FA:lla), oikeanpuoleiset suonet, RPE:n hyperplasia. SRNV kehittyy noin 1/3:lle potilaista. |
Ei tunnettua hoitoa ei-proliferatiiviseen IJFT tyyppi II:een. Intravitreaalinen anti-VEGF SRNV:hen. |
Vaihteleva, 2/3:lla silmistä etenee silmänpainetasolle 20/70 tai huonommaksi liittyen RPE:n liikakasvuun (hyperplasia) tai SRNV:hen. |
|
IJFT tyyppi III |
Erittäin harvinainen |
Bilateraalinen perifoveaalinen kapillaarinen obliteraatio, kapillaarinen telangiektasia ja minimaalinen eksudaatio, liittyy systeemi- tai aivosairauteen. |
Tuntematon harvinaisuutensa vuoksi |
Vaihteleva, harvinaisuutensa vuoksi enimmäkseen tuntematon |
| *Idiopaattinen juxtafoveaalinen telangiektasia (IJFT) tunnetaan myös nimellä idiopaattinen makulan telangiektasia. Idiopaattisen makulatelangiektasian luokituksen mukaan IJFT-tyyppi I on nimeltään aneurysmaattinen telangiektasia ja IJFT-tyyppi II on nimeltään perifoveaalinen telangiektasia. Harvinaisuutensa vuoksi IJFT-tyyppi III on jätetty pois idiopaattisen makulan telangiektasian luokituksesta. | ||||
Epidemiologia (IJFT-tyyppi II)
|
Oireet.
|
Tuntomerkit
|
Hoito
|
- Yannuzzi LA, Bardal AM, Freund KB, Chen KJ, Eandi CM, Blodi B. Idiopathic macular telangiectasia. Arch Ophthalmol 2006;124(4):450-60.
- Gass JD, Blodi BA. Idiopaattinen juxtafoveolaarinen verkkokalvon teleangiektasia. Luokituksen päivitys ja seurantatutkimus. Ophthalmology 1993;100(10):1536-46.
- Aung KZ, Wickremasinghe SS, Makeyeva G, Robman L, Guymer RH. Tyypin 2 makulaarisen telangiektasian esiintyvyysarviot: Melbourne Collaborative Cohort Study. Retina 2010;30(3):473-8.
- Klein R, Blodi BA, Meuer SM, Myers CE, Chew EY, Klein BE. Tyypin 2 makulan teleangiektasian esiintyvyys Beaver Dam -silmätutkimuksessa. Am J Ophthalmol 2010;150(1):55-62 e2.
- Watzke RC, Klein ML, Folk JC, Farmer SG, Munsen RS, Champfer RJ, Sletten KR. Pitkäaikainen juxtafoveaalinen verkkokalvon teleangiektasia. Retina 2005;25(6):727-35.
- Nowilaty SR, Al-Shamsi HN, Al-Khars W. Idiopaattinen juxtafoveolaarinen verkkokalvon telangiektasia: ajankohtainen katsaus. Middle East Afr J Ophthalmol 2010;17(3):224-41.
- Cohen SM, Cohen ML, El-Jabali F, Pautler SE. Optisen koherenssitomografian löydökset ei-proliferatiivisessa ryhmän 2a idiopaattisessa juxtafoveaalisessa verkkokalvon teleangiektasissa. Retina 2007;27(1):59-66.
- Schmitz-Valckenberg S, Fan K, Nugent A, Rubin GS, Peto T, Tufail A, Egan C, Bird AC, Fitzke FW. Toimintahäiriöiden ja morfologisten muutosten korrelaatio potilailla, joilla on ryhmän 2A idiopaattinen juxtafoveaalinen verkkokalvon telangiektasia. Arch Ophthalmol 2008;126(3):330-5.
- Wong WT, Forooghian F, Majumdar Z, Bonner RF, Cunningham D, Chew EY. Silmänpohjan autofluoresenssi tyypin 2 idiopaattisessa makulan teleangiektasiassa: korrelaatio optisen koherenssitomografian ja mikroperimetrian kanssa. Am J Ophthalmol 2009;148(4):573-83.
- Gass JD. Histopatologinen tutkimus oletetusta parafoveaalisesta telangiektasista. Retina 2000;20(2):226-7.
- Tout S, Chan-Ling T, Hollander H, Stone J. The role of Muller cells in the formation of the blood-retinal barrier. Neuroscience 1993;55(1):291-301.
- Newman E, Reichenbach A. The Muller cell: a functional element of the retina. Trends Neurosci 1996;19(8):307-12.
- Powner MB, Gillies MC, Tretiach M, Scott A, Guymer RH, Hageman GS, Fruttiger M. Perifoveaalinen Muller-solujen köyhtyminen makulan telangiektasia tyyppi 2:ssa. Ophthalmology 2010;117(12):2407-16.
- Gass JDM. Stereoskooppinen makulasairauksien atlas : diagnoosi ja hoito. 4th ed. St. Louis: Mosby, 1997.
- Roller AB, Folk JC, Patel NM, Boldt HC, Russell SR, Abramoff MD, Mahajan VB. Intravitreaalinen bevasitsumabi proliferatiivisen ja ei-proliferatiivisen tyypin 2 idiopaattisen makulan teleangiektasian hoitoon. Retina 2011;31(9):1848-55.
- Mandal S, Venkatesh P, Abbas Z, Vohra R, Garg S. Intravitreaalinen bevasitsumabi (Avastin) subretinaalisen neovaskularisaation hoidossa, joka on sekundaarinen tyypin 2A idiopaattisen juxtafoveaalisen teleangiektasian yhteydessä. Graefes Arch Clin Exp Ophthalmol 2007;245(12):1825-9.
- Konstantinidis L, Mantel I, Zografos L, Ambresin A. Intravitreaalinen ranibitsumabi idiopaattiseen juxtafoveaaliseen verkkokalvotelangiektasiaan liittyvän neovaskulaarisen kalvon ensisijaisena hoitona. Graefes Arch Clin Exp Ophthalmol 2009;247(11):1567-9.
- Matsumoto Y, Yuzawa M. Intravitreaalinen bevasitsumabihoito idiopaattisessa makulan teleangiektasiassa. Jpn J Ophthalmol 2010;54(4):320-4.
- Kovach JL, Rosenfeld PJ. Bevacizumab (avastin) -hoito idiopaattisen makulan telangiektasian tyypin II hoidossa. Retina 2009;29(1):27-32.
- Charbel Issa P, Finger RP, Kruse K, Baumuller S, Scholl HP, Holz FG. Kuukausittain annosteltava ranibitsumabi nonproliferatiivisen makulan teleangiektasian tyypin 2 hoidossa: 12 kuukauden prospektiivinen tutkimus. Am J Ophthalmol 2011;151(5):876-886 e1.
- Chen JJ, Sohn EH, Folk JC, Mahajan VB, Kay CN, Boldt HC, Russell SR. Vähentynyt makulan paksuus ei-proliferatiivisessa makulan teleangiektasiassa tyyppi 2 suun kautta otettavilla hiilihappoanhydraasin estäjillä. Retina IN PRESS; 2014.
- Park DW, Schatz H, McDonald HR, Johnson RN. Ristikkolaserfotokoagulaatio makulaturvotuksen hoitoon kahdenvälisessä juxtafoveaalisessa telangiektasissa. Ophthalmology 1997;104(11):1838-46.
- De Lahitte GD, Cohen SY, Gaudric A. Ilmeisen lyhytaikaisen hyödyn puute fotodynaamisesta hoidosta bilateraalisessa, hankitussa, parafoveaalisessa telangiektasissa ilman subretinaalista neovaskularisaatiota. Am J Ophthalmol 2004;138(5):892-4.
- Wu L, Evans T, Arevalo JF, Berrocal MH, Rodriguez FJ, Hsu M, Sanchez JG. Intravitaalisen triamsinolonin pitkäaikaisvaikutus tyypin II idiopaattisen parafoveaalisen telangiektasian ei-proliferatiivisessa vaiheessa. Retina 2008;28(2):314-9.