Munuainen on pavunmuotoinen elin, joka sijaitsee kehon takaosassa rintakehän alapuolella. Ihminen syntyy yleensä kahdella munuaisella, jotka sijaitsevat selkärangan molemmin puolin. Munuaisten ensisijainen tehtävä on toimia suodattimena, joka puhdistaa veren jätetuotteista ja tuottaa hormoneja, jotka tukevat verenpainetta ja verisolujen tuotantoa. Munuaiset koostuvat mikroskooppisen pienistä putkista, jotka toimivat suodatusyksikköinä. Kun ne suodattavat verta, jätetuotteet kerääntyvät virtsaan, joka poistuu munuaisista pitkien putkien eli virtsaputkien kautta, jotka kulkevat virtsarakkoon, jossa virtsa varastoituu ja lopulta poistuu elimistöstä.
Munuaissyöpä (tunnetaan myös nimellä munuaissolusyöpä) on munuaisten munuaistiehyitä reunustavien solujen epänormaali kasvu. Syöpä syntyy, kun normaalit solut alkavat kasvaa nopeasti ja hallitsemattomasti. Immuunijärjestelmän muodostama elimistön normaali puolustusjärjestelmä ei pysty tuhoamaan syöpäsoluja, koska ne kasvavat niin nopeasti. Tämän seurauksena nämä solut kasautuvat yhteen ja muodostavat massan, jota kutsutaan kasvaimeksi tai syöväksi. Kun syöpä on alkanut muodostua, se voi jatkaa hallitsematonta kasvuaan ja mahdollisesti levitä kauemmaksi alueesta, josta se on alkanut. Mikroskooppisen pienet kasvaimen palaset voivat myös irrota ja levitä eri puolille kehoa verenkierron tai imusuoniston kautta. Tätä kasvainsolujen leviämistä kutsutaan etäpesäkkeiksi. Metastaattinen leviäminen tekee syövästä tappavan sairauden.
Munuaissolusyöpä
Munuaissolusyöpä on lääketieteellinen nimi munuaissyövän yleisimmälle muodolle. Yhdysvalloissa diagnosoidaan tänä vuonna noin 33 000 uutta munuaissolusyöpäpotilasta. Monet tekijät on tunnistettu munuaissolusyövän mahdollisiksi aiheuttajiksi. Näitä ovat muun muassa tupakointi, joka kaksinkertaistaa riskin ja aiheuttaa jopa kolmanneksen tapauksista, liikalihavuus, korkea verenpaine ja korkeaan verenpaineeseen liittyvät lääkkeet, työperäinen altistuminen öljytuotteille, raskasmetalleille tai asbestille sekä hormonaalinen epätasapaino.
Traditionaalisesti monet munuaissyöpäpotilaat saivat tietää sairaudestaan, koska he näkivät verta virtsassaan, huomasivat massan vartalonsa kyljessä tai tunsivat kipua kyljessä (kyljessä). Valitettavasti munuaissyöpä ei aina paljasta olemassaoloaan näillä tavoilla, ja monet munuaissyövät jäävätkin havaitsematta, kunnes ne kasvavat hyvin suuriksi, yksinkertaisesti siksi, ettei ole merkkejä tai oireita, jotka nimenomaan viittaisivat sen diagnosointiin. Tällä hetkellä ei ole saatavilla laboratoriokokeita, joilla munuaissyöpä voitaisiin erityisesti havaita. Jotkin varoitusmerkit voivat kuitenkin varoittaa munuaissyövän mahdollisuudesta. Näitä ovat: veri virtsassa (jopa mikroskoopin alla), epämukava olo kyljessä tai selässä, joka ei katoa, väsymyksen tunne, ruokahalun menettäminen, laihtuminen ilman laihduttamista, epänormaalit veriarvot. Monet potilaat eivät koskaan koe mitään oireita, ja syöpä diagnosoidaan, kun heitä tutkitaan tai testataan asiaan liittymättömän vaivan vuoksi tai tavanomaisen lääkärikäynnin yhteydessä. Useimmat munuaiskasvaimet löydetään tällaisten ”satunnaislöydösten” avulla.
Lääkärin määräämistä tutkimuksista, joilla selvitetään, onko sinulla todellakin munuaissolusyöpä, suurin osa on radiologisia tutkimuksia. Ultraäänitutkimus on yleinen alkututkimus: siinä otetaan munuaisesta kuva, joka näkyy televisioruudulla. Ultraäänitutkimus on erittäin herkkä tekniikka erottamaan kiinteät kasvaimet nestemäisistä kasvaimista (kystat). Munuaissyövän diagnoosi edellyttää usein tietokonetomografiaa tai magneettikuvausta. Nämä ovat kehittyneitä kuvantamistutkimuksia, jotka kuvaavat kehon elimiä hyvin tarkasti, ja niitä pidetään parhaana testinä munuaisessa olevien massojen määrittämiseksi. Magneettikuvauksella voidaan myös tarkistaa, onko munuaisten verisuonissa kasvaimia. Luustokuvaus voidaan tilata sen määrittämiseksi, onko munuaissyöpä levinnyt luihin. Munuaisten tähystys voi auttaa määrittämään, kuinka hyvin munuaiset toimivat. Verikokeilla voidaan etsiä poikkeavia kreatiniinipitoisuuksia, jotka ovat merkki munuaisten heikentyneestä toiminnasta, tai poikkeavia maksaentsyymiarvoja, jotka voivat viitata siihen, että syöpä koskee maksaa.
”Staging” tarkoittaa prosessia, jossa määritetään, kuinka paljon syöpää on elimistössä ja missä sitä esiintyy. Kaikille syöville määritetään ”vaihe” ennen hoitoa. Tällainen vaiheistus on tärkeää, koska se auttaa määrittämään ennusteen sekä sen, millainen hoito olisi hyödyllisin. Syövän vaihe on yksinkertaisesti keino määritellä kasvaimen laajuus: onko syöpä vain munuaisessa vai onko se levinnyt muualle elimistöön. Syövän vaiheen määrittämiseksi voidaan tehdä useita diagnostisia kokeita: vatsan, lantion, rintakehän ja mahdollisesti myös pään kuvantaminen. Saatetaan tehdä rintakehän röntgenkuvaus, luustokuvaus ja/tai verikokeita.
Munuaissolusyövän vaiheet:
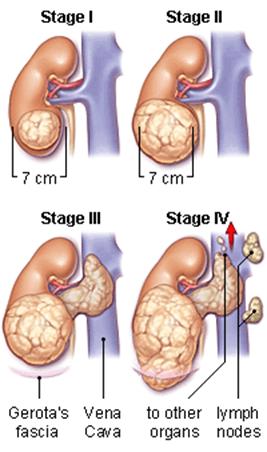
◦ Vaihe I: Syöpä on vain munuaisessa ja kasvaimen koko on halkaisijaltaan enintään 7,0 cm.
◦ Vaihe II: Syöpä on vain munuaisessa, mutta kasvaimen koko on suurempi kuin 7,0 cm halkaisijaltaan.
◦ Vaihe III: Munuaisessa oleva kasvain voi olla minkä kokoinen tahansa, mutta se ulottuu munuaista ja lisämunuaista kapseloivan kudoskerroksen (Gerotan fascia) ulkopuolelle. Lisäksi syöpä on saattanut levitä verisuoniin, jotka kuljettavat verta pois munuaisesta, tai viereiseen lisämunuaiseen.
◦ Vaihe IV: Munuaisen kasvain ulottuu Gerotan faskian ulkopuolelle ja/tai syöpä on levinnyt yhteen tai useampaan imusolmukkeeseen munuaisen lähellä. Lisäksi voi olla viitteitä siitä, että syöpä on levinnyt kehon muihin elimiin, kuten keuhkoihin, maksaan, aivoihin tai luihin.
Syövän vaihe sekä potilaan ikä ja yleinen terveydentila auttavat määrittämään, mikä hoito on tehokkainta. Leikkaus on yleensä aiheellinen munuaissyövän hoidossa. Leikkaus koostuu joko radikaalista nefrektomiasta, jossa poistetaan koko munuainen ja sitä ympäröivät kudokset, tai osittaisesta nefrektomiasta (nefronisäästävä leikkaus), jossa poistetaan vain se munuaisen alue, jossa kasvain on. Yleisesti ottaen radikaali nefrektomia ei yleensä vaaranna elimistön kykyä suodattaa jätteitä, jos potilaalla on normaali vastakkainen munuainen: monet ihmiset voivat elää terveenä vain yhden munuaisen kanssa. Silti aina kun se on mahdollista, suositaan osittaista nefrektomiaa, koska se antaa potilaalle suurimman mahdollisen normaalin munuaistoiminnan leikkauksen jälkeen.
Munuaisleikkauksissa käytetään sekä avoimia että minimaalisesti invasiivisia (robottiavusteisia laparoskooppisia ja/tai laparoskooppisia) leikkaustekniikoita. Laparoskooppinen ja robottikirurgia ovat minimaalisesti invasiivisia tekniikoita, joissa kirurgi tarkastelee anatomiaa ja suorittaa leikkauksen käyttämällä kameraa ja työkaluja, jotka työnnetään potilaan ihossa olevien pienten reikien läpi. Minimaalisesti invasiivisia lähestymistapoja suositaan niiden tarjoaman nopeamman toipumisen vuoksi. Munuaisten yläpuolella sijaitseva lisämunuainen voidaan poistaa tai jättää poistamatta yksilöllisestä tilanteesta riippuen. Munuaista ympäröiviä imusolmukkeita voidaan poistaa tai olla poistamatta tilanteesta riippuen. Nämä kysymykset on parasta jättää potilaan ja hänen kirurginsa väliseen keskusteluun.
Munuaissyövän kirurgiset hoitovaihtoehdot
Useimmat kiinteät munuaiskasvaimet löydetään satunnaisesti – mikä tarkoittaa, että ne löydetään sattumalta radiologisissa tutkimuksissa, jotka tehdään jonkin asiaan liittymättömän lääketieteellisen sairauden tutkimisen yhteydessä. Useimmat näistä munuaiskasvaimista ovat syöpäkasvaimia. Onneksi monet niistä voidaan parantaa leikkauksella. Jotkut munuaiskasvaimet eivät ole syöpäkasvaimia, ja kystat (nesteen täyttämät kasvaimet) voivat olla joko syöpäkasvaimia tai hyvänlaatuisia. Suhteellinen riski, että tietty munuaiskasvain on syöpä, perustuu ensisijaisesti radiologisiin ominaisuuksiin (kuten kiinteät tai kystiset osat, epäsäännöllinen muoto ja rasvan esiintyminen). Silti useimmat ”kiinteät, kontrastia lisäävät massat” tai ”monimutkaiset kystiset leesiot” (lääketieteellisessä sanastossa) ovat syöpäkasvaimia, ja ne on yleensä poistettava.
Munuaissolusyövän hoitoon on käytettävissä monenlaisia hoitovaihtoehtoja. Näihin kuuluvat: radikaali nefrektomia (koko munuaisen poisto) ja osittainen nefrektomia (vain munuaisen syöpäisen osan poisto). Lisäksi jotkin leesiot eivät välttämättä vaadi hoitoa, ja niitä voidaan seurata kuvantamistutkimuksilla (aktiivinen seuranta) ja useilla lääkehoidoilla, joita voidaan käyttää yhdessä leikkauksen kanssa tai leikkauksen sijasta kasvaimen koosta ja laajuudesta riippuen.
Radikaali nefrektomia
Tällöin poistetaan koko munuainen, viereinen lisämunuainen ja sitä ympäröivä rasvakudos (kaikki Gerotan faskian sisällä). Tätä toimenpidettä käytetään yleisesti suurten munuaissolusyöpien kohdalla, joihin ei voida soveltaa osittaista nefrektomiaa. Radikaali nefrektomia voidaan tehdä joko avoimesti tai laparoskooppisesti (minimaalisesti invasiivisesti). Laparoskooppisen leikkauksen jälkeinen toipuminen on nopeampaa, ja siksi se on suositeltavin tekniikka aina, kun se on mahdollista.
◦ Jos kasvain tunkeutuu ympäröiviin elimiin (kuten maksaan tai pernaan) tai jos se on kosketuksissa alempaan laskimolaskimoon (vena cava inferior), nämä rakenteet voidaan poistaa munuaisen lisäksi. Tällaisen paikallisesti pitkälle edenneen taudin sijainnista ja laajuudesta riippuen voidaan käyttää avointa tai laparoskooppista tekniikkaa.
◦ Usein tähän leikkaukseen yhdistetään imusolmukkeiden poisto.
◦ Suuremmat munuaiskasvaimet voivat uusiutua jopa täydellisen kirurgisen poiston jälkeen. Siksi leikkauksen jälkeen voidaan antaa syöpälääkkeitä (systeemistä lääkehoitoa) uusiutumisen estämiseksi.
Partiaalinen nefrektomia
Partiaalinen nefrektomia tunnetaan myös nimellä nefroni-sparingsurgery. Siinä poistetaan vain kasvain ja ympäröivä normaali munuaiskudos jätetään koskemattomaksi. Tämä leikkaus on ensisijainen lähestymistapa munuaissyöpäkirurgiassa, ja se on ratkaisevan tärkeä, jos potilaalla on munuaisten vajaatoiminta tai jos hänellä on munuaisten vajaatoiminnan riski (kuten vaikea korkea verenpaine, munuaiskivet, diabetes). Sitä käytetään myös potilaille, joilla on yksi munuainen tai kasvaimia molemmissa munuaisissa.
◦ Osittainen nefrektomia voidaan suorittaa avoimesti tai robottiavusteisesti laparoskooppisesti tai laparoskooppisesti (minimaalisesti invasiivisesti). Laparoskooppisen leikkauksen jälkeinen toipuminen on nopeampaa, ja siksi se on suositeltavin tekniikka aina, kun se on mahdollista.
◦ Osittainen nefrektomia on monimutkaisempi operaatio kuin koko munuaisen poisto, ja potilaan, joka on potentiaalinen ehdokas nefroneita säästävään leikkaukseen, olisi harkittava, että hänet arvioitaisiin akateemisessa lääketieteellisessä tutkimuskeskuksessa, joka tekee paljon osittaisia nefrektomioita, kuten UMassin urologisen urologian osaston urologiset onkologiset kirurgit, jotka ovat saaneet alan koulutuksen.
Transitionaalisolusyöpä
Toista munuaissyöpätyyppiä kutsutaan transitionaalisolusyöväksi. Tämä syöpätyyppi on hyvin samankaltainen kuin virtsarakon syöpä, ja se voi koskettaa munuaista tai virtsajohtimia eli putkia, jotka tyhjentävät munuaista ja johtavat virtsan virtsarakkoon. Nämä syövät ovat suhteellisen harvinaisia, ja niihin sairastuu Yhdysvalloissa vuosittain noin 4 000 ihmistä. Tupakoinnin ja kemian- ja öljyteollisuudessa työskentelyn välillä on vahva yhteys. Näillä potilailla on tärkeää arvioida virtsarakko syövän varalta, sillä samanaikainen sairaus on yleinen. Näin ollen useimmille potilaille, joilla on ylempien kanavien (munuaiset tai virtsaputket) siirtymäsolusyöpä, tehdään myös kystoskopia, eli virtsarakon tutkimus pienellä teleskooppivälineellä.
Syövän laajuus sekä potilaan ikä ja yleinen terveydentila auttavat määrittämään, mikä siirtymäsolusyövän hoito on tehokkainta. Todennäköisin alkuhoito on kirurginen. Leikkaukseen kuuluu lähes aina nefroureterektomia, jossa poistetaan koko munuainen ja virtsajohdin, niitä ympäröivät kudokset sekä pieni ”mansetti” virtsarakkoa, johon virtsajohdin työntyy.
Jos kasvain rajoittuu pieneen osaan virtsajohdinta, potilas voi olla ehdokas uretereektomiaan. Tässä leikkauksessa poistetaan syöpää sisältävä virtsajohtimen osa ja yhdistetään sitten molemmat päät uudelleen, jolloin munuainen jää paikalleen. Tämän toimenpiteen tarkoituksenmukaisuus riippuu syövän aggressiivisuudesta, sijainnista ja laajuudesta, ja standardihoitona on edelleen nefroureterektomia (koko munuaisen, virtsanjohtimen ja virtsarakon ”mansetin” poisto). Hyvin valikoiduissa tapauksissa potilaalle voidaan tehdä endoskooppinen leikkaus, jossa kasvain poistetaan, mutta munuainen ja virtsajohdin jätetään ehjiksi. Tätä tehdään harvoin, ja se on yleensä varattu potilaille, joilla on huono terveydentila, huono munuaisten toiminta ja hyvin pienet, hyvin pinnalliset ja hyvin ei-aggressiiviset kasvaimet.
Nephroureterectomy
◦ Tässä poistetaan munuainen, virtsanjohdin ja virtsarakon mansetti sekä kaikki ympäröivä kudos.
◦ Nefroureterektomia voidaan suorittaa avoimesti, laparoskooppisesti (minimaalisesti invasiivisesti) tai robottiavusteisesti laparoskooppisesti.
◦ Nefroureoterektomiaan voidaan yhdistää alueellisten imusolmukkeiden poisto ja harvoin virtsarakon poisto (kystektomia).
◦ Ureoterektomiassa poistetaan virtsanjohdin kokonaan tai osittain, jolloin munuainen jää ehjäksi. Ureterektomia voidaan suorittaa avoimesti tai laparoskooppisesti (minimaalisesti invasiivisesti).
◦ Endoskooppisessa kirurgiassa munuaisen tai virtsajohtimen siirtymäsolusyövän poisto tehdään virtsaputken läpi virtsarakkoon työnnettävän teleskoopin avulla. Tätä leikkausta ei yleisesti tehdä.
◦ Jos syöpä on levinnyt munuaista tai virtsajohdinta ympäröivään kudokseen tai jos se on levinnyt etäpesäkkeitä kaukaisiin elimiin (kuten keuhkoihin tai maksaan), voidaan leikkauksen lisäksi käyttää lääkehoitoa (kemoterapiaa).
Muut munuaissyövät
On muitakin kasvaimia, jotka voivat vaikuttaa munuaiseen. Munuaissarkoomia hoidetaan samalla tavalla kuin munuaissolusyöpää, mutta ne vaativat usein lisäksi kemoterapiaa. Angiomyolipoomia (kasvain, joka koostuu rasvasta, lihaksesta ja verisuonista) voidaan hoitaa monin eri tavoin: muun muassa leikkauksella, embolisaatiolla (kasvaimen verenkierron estäminen) ja tarkkailulla. Lymfoomia hoidetaan lääkehoidoilla. Onkosytoomat ovat hyvänlaatuisia vaurioita, jotka muistuttavat munuaissolusyöpää, ja diagnoosi tehdään usein leikkauksen jälkeen.