US Pharm. 2013;38(3):33-41.
ABSTRACT: Sappirakon sairaus, erityisesti sappikivitauti (cholelithiasis), koskee vuosittain yli 20 miljoonaa amerikkalaista. Potilaat jäävät usein diagnosoimatta, koska sappikivitauti ei useinkaan oireile. Oireet vaihtelevat pahoinvoinnista tai vatsavaivoista sappikolikkaan ja keltaisuuteen. Sappirakon sairaudet diagnosoidaan tarkimmin kuvantamismenetelmien avulla. Laboratorioarvot, kuten verenkuva, maksan toimintakokeet ja seerumin amylaasi ja lipaasi, olisi kuitenkin otettava mukaan sappirakon sairauden tyypin ja/tai siihen liittyvien komplikaatioiden tunnistamiseksi. Sappirakon sairautta sairastavien potilaiden tehokkain hoito on leikkaus. Sappirakon sairauteen vaikuttavat ruokavalio, liikunta ja ravitsemus, ja potilaita olisi kannustettava sisällyttämään nämä terveelliset tavat elämäntapoihinsa sappirakon sairauksien riskin pienentämiseksi.
Sappirakon sairauden yleisin muoto on sappikivitauti (sappikivitauti).1 Sappikivitautiin sairastuu vuosittain yli 20 miljoonaa amerikkalaista, ja sen välittömät kustannukset ovat yli 6,3 miljardia dollaria.2Sappikivet ovat yleensä oireettomia, ja ne löydetään yleensä muuhun sairauteen liittymättömän kirurgisen toimenpiteen yhteydessä tai ruumiinavauksen yhteydessä.1,2 Yhdysvalloissa sappikivitauti on yleisin sairaalahoitoon liittyvä diagnoosi ruoansulatuskanavan ja maksan sairauksien joukossa.3,4 Vaikka sappikivet ovat yleensä oireettomia, joillakin potilailla tauti etenee oireettomaksi. Sappikivitautien ensisijainen kliininen ilmenemismuoto ja komplikaatio on kolekystiitti (sappirakon tulehdus).1,2 Harvemmin potilaille, joilla on vakavia tapauksia, voi kehittyä sappikivipankreatiitti, sappirakon perforaatio tai muita sappirakon sairauksia (TAULUKKO 1).1,5-8

Patofysiologia
Sappikivet ovat kovia, kivimäisiä rakenteita, jotka tukkivat sappitiehyen. Sappikivien muodostumista edeltää usein sappilietettä, joka on viskoosi seos glykoproteiineja, kalsiumkertymiä ja kolesterolikiteitä sappirakossa tai sappiteissä.5 Yhdysvalloissa useimmat sappikivet koostuvat suurelta osin kolesterolilla ylikyllästetystä sapesta.1,2Tämä ylikyllästyneisyys, joka johtuu siitä, että kolesterolin pitoisuus on suurempi kuin sen liukoisuusprosentti, johtuu ensisijaisesti kolesterolin ylisukupolvisesta erittymisestä, joka johtuu maksan muuttuneesta kolesterolimetaboliasta.1,3,3 Tämä on yksi niistä syistä, joiden vuoksi kolesterolipitoisuus on suurempi kuin sen liukoisuusprosentti. Sappeen sisältyvien pronukleoituvien (kiteytymistä edistävien) ja antinukleoituvien (kiteytymistä estävien) proteiinien vääristynyt tasapaino voi myös kiihdyttää kolesterolin kiteytymistä sapessa.1-3,5 Mucin, joka on sapen epiteelisolujen erittämä aglykoproteiiniseos, on dokumentoitu pronukleoituvaksi proteiiniksi. Lysosomaalisten entsyymien vähentyneen musiinin hajoamisen uskotaan edistävän kolesterolikiteiden muodostumista.3
Sappirakon lihasseinämän liikkuvuuden heikkeneminen ja sulkijalihaksen liiallinen supistuminen ovat myös osallisia sappikivien muodostumiseen.1 Tämä hypomotiliteetti johtaa pitkittyneeseen sapen pysähtymiseen (sappirakon tyhjenemisen viivästymiseen) sekä alentuneeseen sappisäiliön toimintaan.3,5 Sappivirtauksen puute aiheuttaa sapen kertymistä ja lisääntynyttä alttiutta kivien muodostumiselle. Hypomotiliteetin seurauksena voi esiintyä tehotonta täyttymistä ja suurempaa osuutta sappirakosta pieneen sappitiehyeeseen ohjautuvasta maksan sappitiehyeestä.1,5
Sappikivet koostuvat toisinaan bilirubiinista, kemikaalista, jota syntyy punasolujen tavanomaisen hajoamisen tuloksena. Sappiteiden infektio ja bilirubiinin lisääntynyt enterohepaattinen kierto ovat ehdotettuja syitä bilirubiinikivien muodostumiselle. Bilirubiinikiviä, joita kutsutaan usein pigmenttikiviksi, esiintyy ensisijaisesti potilailla, joilla on sappiteiden infektioita tai kroonisia hemolyyttisiä sairauksia (tai vaurioituneita punasoluja).1,3,6 Pigmenttikivet ovat yleisempiä Aasiassa ja Afrikassa.3,6
Sappikivitulehduksen patogeneesiin liittyy tavallisimmin sappitiehyen kaulan, Hartmannin pussin tai kystisen kanavan sappitiehyen pakkautuminen; sappitiehyen tulehduksen yhteydessä sappitiehyitä ei ole kuitenkaan aina.5 Sappirakkoon kohdistuva paine kasvaa, elin suurenee, seinämät paksuuntuvat, verenkierto vähenee ja voi muodostua aneksudaattia.2,5 Kolekystiitti voi olla joko akuutti tai krooninen, ja toistuvat akuutit tulehdusjaksot voivat johtaa krooniseen kolekystiittiin. Erilaiset mikro-organismit, myös kaasua muodostavat mikro-organismit, voivat tarttua sappirakkoon. Tulehtunut sappirakko voi kuolioitua ja kuolioitua, ja jos sitä ei hoideta, se voi kehittyä oireiseksi verenmyrkytykseksi.1,2,5 Jos kolekystiittiä ei hoideta asianmukaisesti, seurauksena voi olla sappirakon perforaatio, joka on harvinainen mutta hengenvaarallinen ilmiö.2,5,7Sappirakkotulehdus voi myös johtaa sappikivipankreatiittiin, jos kivet sinkoutuvat alas Oddin sulkijalihakseen eivätkä poistu, jolloin ne tukkivat haimakanavan.1
Riskitekijät
Geneettiset ja ympäristötekijät edistävät sappirakkotaudin syntyä.Naissukupuoli, aiemmat raskaudet ja sappitautien esiintyminen suvussa korreloivat vahvasti sappikivitautien kanssa.1,3 Noin 60 % akuuttia kolekystiittiä sairastavista potilaista on naisia; tauti on kuitenkin yleensä vakavampi miehillä.2 Estrogeeni lisää kolesterolia ja sen kylläisyyttä sapessa sekä edistää sappirakon hypomotiliteettia.1 Sappirakon motiliteetin heikkeneminen on yleistä raskauden aikana.9
Muut riskitekijät ovat runsas rasvojen ja hiilihydraattien saanti ravinnosta, liikkumaton elämäntapa, tyypin 2 diabetes mellitus jadyslipidemia (kohonneet triglyseridit ja matala HDL-arvo).3,9 Runsaasti rasvoja ja hiilihydraatteja sisältävä ruokavalio altistaa potilaalle liikalihavuudelle, joka lisää kolesterolin synteesiä, kolesterolin erittymistä sappiteitse ja kolesterolin hypersaturaatiota. Suoraa korrelaatiota rasvan runsaan ravinnonsaannin ja sappikivitautiriskin välillä ei kuitenkaan ole osoitettu, koska aiemmat tutkimukset ovat tuottaneet ristiriitaisia tuloksia.9 Akuutti kolekystiitti kehittyy useammin oireileville sappikivipotilaille, joilla on tyypin 2 diabetes mellitus, kuin oireettomille potilaille, joilla ei ole tyypin 2 diabetesta.2 Näillä potilailla on myös suurempi todennäköisyys sairastua komplikaatioihin.
Amerikkalaisilla intiaaneilla on korkein sappikivitaudin esiintyvyys, ja tauti on saavuttanut epidemialliset mittasuhteet kyseisessä väestössä. Sappikivitauti on yleinen myös chileläisillä ja meksikolaisilla latinalaisamerikkalaisilla.3,9 Etnisen alkuperän lisäksi iällä on merkitystä sappikivitautiin.Potilaat, joille kehittyy komplisoitunut oireinen sappikivitauti, ovat yleensä iäkkäämpiä, ja tyypillinen potilas, jolla on sappikiviä, on nelikymppinen.1,2
KLIININEN ESIINTYMISVAIKUTELMA
Sappikivet ovat tavallisesti oireettomia. Siinä harvinaisessa tapauksessa, että potilaalle kehittyy oireinen sappikivitauti, oireet voivat vaihdella lievästä pahoinvoinnista tai vatsavaivoista sappikoliikkiin ja keltaisuuteen.1,5,10Sappikoliikki, joka on yleensä luonteeltaan jyrkkä, on aterianjälkeistä epigastrista tai oikean nelikulmaisen alueen kipua, joka kestää muutamista minuuteista useisiin tunteihin. Kipu säteilee usein selkään tai oikeaan olkapäähän, ja voimakkaammissa tapauksissa siihen voi liittyä pahoinvointia ja oksentelua.Fysikaalisessa tutkimuksessa paljastuu oikean yläkvadrantin yläviistoon kohdistuva arkuus ja sappirakon alueella tuntuva infiltraatti.5,10Kolekystiitti ilmenee samalla tavalla, mutta kystisen kanavan tukkeutuminen on kuitenkin pysyvää (pikemminkin kuin ohimenevää), ja kuume on yleistä.10 Kolekystiittipotilaalla voi esiintyä myösMurphyn merkki (niin voimakas epämukavuus, että potilas lakkaa hengittämästä sappirakkoa tunnusteltaessa) tai keltaisuutta. Keltaisuutta, ihon ja silmien kovakalvon keltaista värimuutosta, esiintyy silloin, kun yhteinen sappitie on tukossa Hartmannin pussissa olevan kiven vuoksi (Mirizzin oireyhtymä). Myös muita epäspesifisiä oireita, kuten ruoansulatushäiriöitä, intoleranssia rasvaisia tai paistettuja ruokia kohtaan, röyhtäilyä ja ilmavaivoja, voi esiintyä.1,5,10
Diagnostiikka
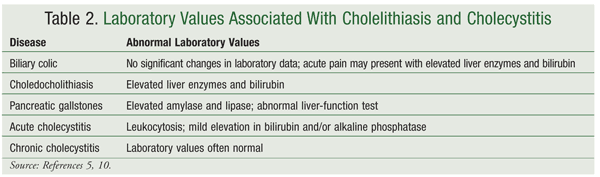
Nykyaikaiset sappirakon taudin diagnosointitekniikat ovat vähemmän invasiivisia, ja potilaat voivat toipua nopeammin kuin aiemmilla diagnoosimenetelmillä oli tapana.10 Vaikka sappikivitautien esiintyvyys on Yhdysvalloissa melko suuri, vain harvat potilaat oireilevat.4 Tämä voi vaikeuttaa ja pitkittää diagnoosia. Verenkuva, maksan toimintakokeet sekä seerumin amylaasi- ja lipaasikokeet olisi sisällytettävä laboratoriokokeisiin, jotta voidaan erottaa toisistaan erityyppiset sappirakon sairaudet ja/tai tunnistaa sappirakon sairauden aiheuttamat komplikaatiot (TAULUKKO 2).5,10
Sappikivitautien, kolekystiitin ja muiden sappirakon sairauksien diagnoosi voidaan varmistaa useilla eri kuvantamismenetelmillä.Ultraäänitutkimus ja kolekystigrafia ovat kuvantamistutkimuksia, joita käytetään tavallisimmin sappikivitautien ja kolekystiitin diagnosointiin.10Positiivisia löydöksiä ultraäänitutkimuksessa ovat kivet, sappirakon seinämän paksuuntuminen, kolekystinen neste ja Murphyn merkki (eli kipu), kun ultraäänitutkimussondi koskettaa sappirakon seinämää10 .Paastotilassa tehty ultraäänitutkimus paljastaa oikean diagnoosin yli 90 prosentissa tapauksista, mutta 50 prosentissa tapauksista sappiteiden kivet saattavat jäädä huomaamatta.3
Koleskintigrafiaa, jota kutsutaan myös hepatobiliary iminodiacetic acid (HIDA) -skannaukseksi, käytetään sappirakon toiminnan arvioimiseen ja akuutin kolekystiitin diagnosointiin. HIDA-tutkimuksesta ei ole apua sappitietulehduksen tai kroonisen kolekystiitin tunnistamisessa.11 Avohoitopotilailla kolekyylitutkimus antaa oikean diagnoosin yli 95 prosentissa tapauksista. Kolekyylitutkimus voi kuitenkin antaa vääriä positiivisia tuloksia 30-40 %:lla sairaalapotilaista, erityisesti parenteraalista ravitsemusta saavista potilaista. Ultraäänitutkimus on suositeltavin diagnostinen menetelmä näillä potilailla.10 Koleketsintigrafian tuloksia pidetään epänormaaleina, jos radioaktiivinen merkkiaine tai väriaine ei näy sappirakossa, liikkuu hitaasti sappiteiden läpi tai havaitaan sappiteiden ulkopuolella.12
Jos epäillään koledokoliittia, endoskooppisesta retrogradisesta kolangiopankreatografiasta (ERCP) voi olla hyötyä. ERCP:tä käytetään yleisten sappiteiden kivien tunnistamiseen ja sitä voidaan käyttää myös niiden poistamiseen.ERCP:hen liittyy komplikaatioita, kuten haimatulehdus. Ei-invasiivisia menetelmiä, kuten endoskooppista ultraäänitutkimusta, voidaan käyttää sappikivien havaitsemiseen, mutta ei kivien poistamiseen.4,11 TT:tä voidaan käyttää, mutta sitä pidetään epätarkempana kuin muita kuvantamismenetelmiä, sillä se havaitsee noin 75 prosenttia sappikivistä.4,10 Magneettiresonanssikolangiopankreatografia (MRCP) on kuvantamismenetelmä, jota käytetään sappikivien koledokokki- eli sappikivien esiintymisen havaitsemiseen ja muiden sappitiehyiden häiriöiden poistamiseen. MRCP:n herkkyys on noin 98 %.4,11
Hoito
Potilaat, joilla on oireeton sappikivitauti, eivät tarvitse hoitoa.5Oireisen sappikivitautien ensisijainen hoitomuoto on nykyisin laparoskooppinen kolekystektomia, kun se aiemmin oli avokolekystektomia.3,10 Laparoskooppinen kolekystektomia liittyy lyhyempään sairaalassaoloaikaan ja nopeampaan toipumisaikaan kuin avokolekystektomia. Ehdottomia vasta-aiheita tälle toimenpiteelle ovat kyvyttömyys kestää yleisanestesiaa, vaikeahoitoinen verenvuotohäiriö ja loppuvaiheen maksasairaus.3,5Potilaille, jotka eivät voi tai halua mennä leikkaukseen, endoskooppinen puristaminen sappirakon sisäisellä stentillä voi auttaa ehkäisemään komplikaatioiden kehittymistä ja toimia palliatiivisena pitkäkestoisena hoitona.5 Ei-operatiivinen hoito, johon kuuluu sappikivien liuottaminen suun kautta otettavilla sappihapoilla ja shokkiaaltoliitotripsia, voi olla toiseksi vaihtoehdoksi tällaisille potilaille. Ei-operatiivinen hoito on kuitenkin aikaa vievää, ja siihen liittyy korkeat kustannukset, alhainen tehokkuus ja korkea uusiutumisprosentti.5,13
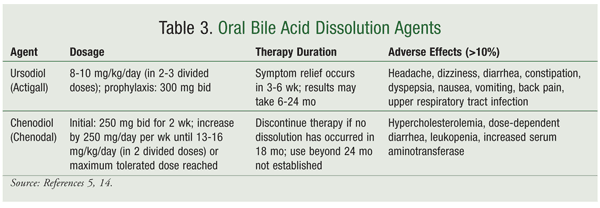
Sappikivien liuottamiseen käytettäviä oraalisia sappihappoja ovat ksenodeoksikolihappo (ksenodioli) ja ursodeoksikolihappo (ursodioli) (TAULUKKO 3) (TAULUKKO 3).5,14Oraaliset sappihapot tehoavat tehokkaimmin pieniin sappikiviin (0,5-1 senttimetrin kokoisia), ja kivien poistaminen voi kestää jopa 24 kuukautta. Ursodioli on yleisimmin käytetty suun kautta otettava sappihappo, koska sen sivuvaikutusprofiili on chenodioliin verrattuna turvallisempi. Tsenodioliin liittyy annosriippuvaista ripulia sekä maksatoksisuutta, hyperkolesterolemiaa ja leukopeniaa, jotka kaikki rajoittavat sen käyttöä.14
Ravitsemuksen ja elintapojen muutoksista voi olla hyötyä sappikivitautien ennaltaehkäisyssä ja hoidossa. Koska lihavuuteen liittyy suurentunut sappikiviriski, painonpudotus voi ehkäistä sappikivien muodostumista.15 Liian nopea painonpudotus voi kuitenkin edistää sappikivien muodostumista. Monityydyttymättömiä rasvoja, kertatyydyttymättömiä rasvoja, kuituja ja kofeiinia.15 Kalaöljyn ja kohtuullisen alkoholinkäytön on osoitettu alentavan triglyseridien määrää, vähentävän sappikolesterolin kylläisyyttä ja lisäävän HDL:n määrää.3,9,9
Potilaat, jotka sairastavat akuuttia sappikivitulehdusta, vaativat sairaalahoitoa, jotta he saisivat täydellisen suoliston lepovaiheen ja jotta he saisivat parenteraalista nesteytystä ja ravinnonsaantia varten tarvittavat suolistoleikkaukset ja suonensisäisesti annosteltavat antibiootit.5. Kolekystiitin kirurgisia hoitovaihtoehtoja ovat perkutaaninen kolekystostomia, avoin kolekystostomia ja laparoskooppinen kolekystostomia.10
Johtopäätökset
Sappirakon sairaudet ovat yleisimmin sekundaarisia sappikivitautiin nähden.Vaikka suurin osa sappikivitapauksista on oireettomia, jotkin tapaukset voivat edetä oireiseksi sairaudeksi. Tekijöitä, jotka voivat lisätä sappirakon sairauden riskiä tai alttiutta, ovat sukupuoli, etninen alkuperä, sairaushistoria, sukuhistoria sekä ruokavalio ja ravitsemus. Sappirakon tauti diagnosoidaan ensisijaisesti kuvantamismenetelmien avulla. Näillä diagnostisilla tekniikoilla on hyvät ja huonot puolensa, ja mikä tärkeintä, niiden tarkkuus vaihtelee.Yksi tekniikka voi olla parempi kuin toinen riippuen sappirakon sairauden tyypistä tai oireista. Oireettomat potilaat eivät yleensä tarvitse hoitoa. Leikkaus on yleisin hoitomuoto, mutta ei-kirurgisia vaihtoehtoja on saatavilla potilaille, jotka eivät voi tai halua mennä leikkaukseen. Apteekkarit voivat osallistua sappirakon sairauden hoitoon valistamalla potilaita sappirakon sairauden riskitekijöistä – erityisesti sappikivitaudista – ja siitä, miten riskiä voidaan pienentää oikealla ravitsemuksella, ruokavaliolla ja liikunnalla.
1. Mills JC, Stappenbeck TS, Bunnett NW. Ruoansulatuskanavan sairaudet. In: McPhee SJ, Hammer GD, eds. Pathophysiology of Disease: An Introduction to Clinical Medicine. 6th ed. New York, NY: McGraw-Hill Medical; 2010.
2. Strasberg SM. Akuutti kalkkiperäinen kolekystiitti. N Engl J Med. 2008;358:2804-2811.
3. Marschall HU, Einarsson C. Sappikivitauti. J Intern Med. 2007;261:529-542.
4. Bar-Meir S. Gallstones: prevalence, diagnosis and treatment. Isr Med Assoc J. 2001;3:111-113.
5. Kalloo AN, Kantsevoy SV. Sappikivet ja sappitauti. Prim Care. 2001;28:591-606.
6. Choi Y, Silverman WB. Sappiteiden sairaudet, sappirakonhäiriöt ja sappikivipankreatiitti. American College ofGastroenterology.http://patients.gi.org/topics/biliary-tract-disorders-gallbladder-disorders-and-gallstone-pancreatitis.Accessed 27. lokakuuta 2012.
7. Derici H, Kara C, Bozdag AD, et al. Sappirakon perforaation diagnostiikka ja hoito. World J Gastroenterol. 2006;12:7832-7836.
8. Myers RP, Shaffer EA, Beck PL. Sappirakon polyypit: epidemiologia, luonnollinen historia ja hoito. Can J Gastroenterol. 2002;16:187-194.
9. Cuevas A, Miquel JF, Reyes MS, et al. Ruokavalio kolesterolisappikivitaudin riskitekijänä. J Am Coll Nutr. 2004;23:187-196.
10. Vogt DP. Sappirakon sairaus: päivitetty diagnoosi ja hoito. Cleve Clin J Med. 2002;69:977-984.
11. Marylandin yliopiston lääketieteellinen keskus. Gallstones and gallbladderdisease.www.umm.edu/patiented/articles/what_gallstones_gallbladder_disease_000010_1.htm.Accessed 27. marraskuuta 2012.
12. Mayo Clinic. HIDA-tutkimus. www.mayoclinic.com/health/hida-scan/MY00320/DSECTION=results. Luettu 27. marraskuuta 2012.
13. Ahmed A, Cheung RC, Keeffe EB. Sappikivien ja niiden komplikaatioiden hoito. Am Fam Physician. 2000;61:1673-1680.
14. Nunes D. Liuotushoito sappikivien hoidossa. UpToDate . www.uptodate.com/contents/dissolution-therapy-for-the-treatment-of-gallstones. Viitattu 4. helmikuuta 2013.
15. Gaby AR. Ravitsemukselliset lähestymistavat sappikivien ehkäisyyn ja hoitoon. Altern Med Rev. 2009;14:258-267.