Bărbat de 30 de ani cu vedere centrală încețoșată
Alex W. Cohen, MD, PhD și Jordan M. Graff, MD
9 martie 2008
actualizat de Lindsay K. McConnell, MD
8 mai 2017
Pregătire principală: Vedere centrală încețoșată la ochiul stâng.
Historia bolii actuale: Un bărbat alb în vârstă de 30 de ani a observat distorsiuni vizuale centrale și pierderea vederii la ochiul stâng (OS) în ultimele câteva săptămâni. Optometristul său local l-a trimis la Departamentul de Oftalmologie și Științe Vizuale al Universității din Iowa pentru o evaluare suplimentară.
Antecedente oculare: Nici unul.
Ancheta medicală: Pacientul nu a raportat boli sau afecțiuni sistemice anterioare.
Medicamente: Nici unul.
Antecedente familiale: Nicio boală oculară familială și altfel necontribuabil.
Anamneza socială: Căsătorit, locuiește cu soția sa. Lucrează ca programator de calculatoare. Pacientul a trăit în Valea râului Mississippi toată viața sa.
Examen ocular:
- Acuitatea vizuală, fără corecție: Ochiul drept (OD)–20/20; OS–20/40
- Motilitate: Completă, ambii ochi (OU)
- Presiune intraoculară: OD — 15 mmHg; OS — 16 mmHg
- Pupile: La fel de reactive la lumină. Niciun defect pupilar relativ aferentă (RAPD)
- Câmpuri vizuale de confruntare (CVF): Complet, OU
- Examinarea segmentului extern și anterior: Normal, OU
- Examenul fondului de ochi dilatat (DFE):
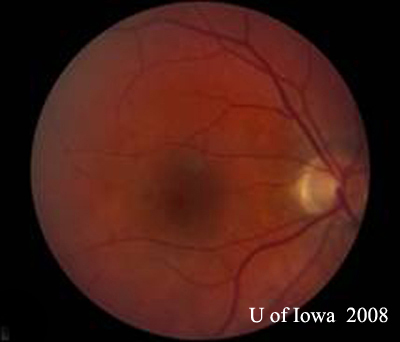
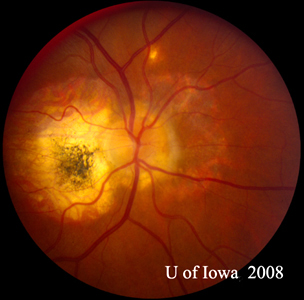
- OD: Vitros clar și nerv optic sănătos, fără paloare sau edem. Există atrofie peripapilară și pigmentare întunecată. Macula și vasele normale. În periferie există câteva cicatrici corioretiniene „perforate”.
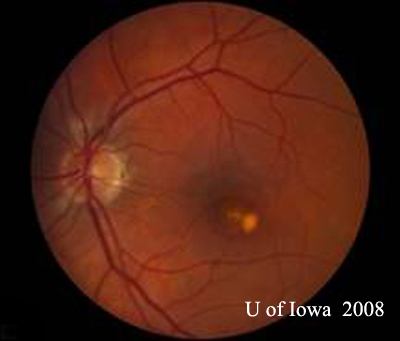
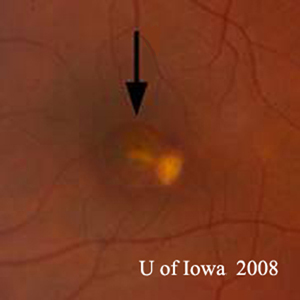
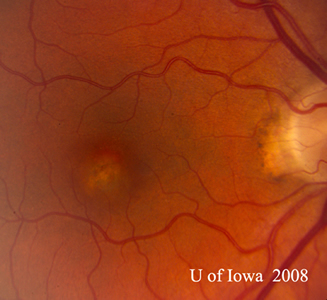
- OS: Vitros clar, fără absolut nici o celulă sau semne de inflamație. Capul nervului optic este sănătos, fără paloare sau edem. Există atrofie peripapilară și pigmentare crescută. În cadrul maculei, există o leziune subretiniană gălbuie în relief (a se vedea figurile 1 și 2).
| A: Fotografie fund de ochi la 30 de grade, OD. Observați modificările atrofice peripapilare. | B: Fotografie de fond de ochi la 30 de grade, OS. Sunt evidente modificări atrofice și pigmentare peripapilare similare. Observați „histospotul” corioretinian în interiorul maculei și absența oricărei inflamații vitreene. |
 |
 |
|
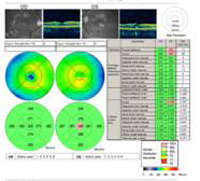
A: Scanările prin tomografie în coerență optică (OCT) ale ambilor ochi arată o creștere a grosimii maculare centrale (CMT) OS (295µm) în comparație cu OD (205µm). A). |
B: Observați prezența lichidului subretinian și distorsiunea depresiunii foveale, OS. |
 |
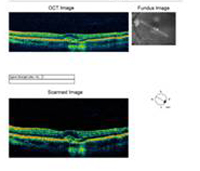 |
Curs: Acest pacient are o anamneză și un aspect clinic puternic sugestive pentru presupusul sindrom de histoplasmoză oculară (POHS). Deși leziunea sa maculară groasă și galbenă nu este perfect clasică (a se vedea figura 5 și discuția de mai jos), toate indiciile sugerează că o membrană neovasculară coroidiană (CNVM) s-a dezvoltat în această maculă stângă la locul unei cicatrici corioretiniene. Am discutat îndelung cu pacienții despre opțiunile de tratament, inclusiv studiile clinice stabilite pentru laserul macular sau terapia fotodinamică (PDT) la nivelul leziunii. În plus, pacientul a fost informat cu privire la primele rezultate din literatura de specialitate și experiența personală care sugerează rezultate bune cu utilizarea off-label a bevacizumabului intravitreal (Avastin). Pacientul a ales injecția intravitreană, care a fost realizată fără complicații. A fost consultat din nou la patru săptămâni de la injecție, moment în care vederea sa se îmbunătățise la 20/20, iar leziunea retiniană era uscată atât clinic, cât și prin OCT (figura 4).
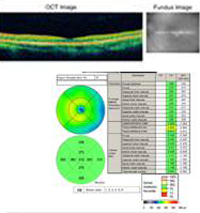
Discuție: Sindromul prezumtiv de histoplasmoză oculară (POHS) este un diagnostic clinic realizat pe baza unei constelații de constatări oculare care au fost descrise inițial în 1960. Sindromul este o tulburare inflamatorie care a fost postulată ca fiind rezultatul unei infecții sistemice cu ciuperca dimorfică Histoplasma capsulatum. Cu toate acestea, nu au existat studii de confirmare care să implice direct această ciupercă în patogeneza bolii. Mai degrabă, datele epidemiologice sugerează că prevalența SHPO este mult mai mare în zonele care sunt endemice pentru organismele Histoplasma. În mod clasic, se știe că persoanele care locuiesc în văile râurilor Ohio și Mississippi au o rată de până la70% de teste cutanate pozitive pentru expunerea la H.capsulatum. Într-adevăr, marea majoritate a pacienților cu SHPO reacționează pozitiv la acest test cutanat. Cu toate acestea, doar aproximativ 4,4% dintre pacienții cu un test cutanat pozitiv prezintă dovezi de SHPO. Prin urmare, relația dintre H. capsulatum și POHS rămâne prezumată.
De remarcat, pacienții cu POHS sunt adesea tineri și altfel sănătoși, iar leziunile retinei pot produce pierderi vizuale funcționale semnificative la această populație de vârstă activă.
Diagnosticul de POHS se face pe baza identificării constatărilor clasice ale fundului de ochi. Acestea sunt prezența atrofiei sau pigmentației peripapilare, prezența leziunilor atrofice corioretiniene caracteristice „punctate” și absența afectării vitrosului suprapus. Se consideră că modificările peripapilare reprezintă o membrană neovasculară coroidiană (CNVM) regresată, iar leziunile „perforate” sunt considerate a reprezenta zone de însămânțare hematogenă a H. capsulatum în retină. Trebuie remarcat faptul că multe dintre cicatricile corioretiniene periferice „perforate” pot fi, de asemenea, asociate cu mici CNVM care nu sunt aduse în atenție din punct de vedere clinic și care regresează spontan. Exemple clasice ale acestor leziuni pot fi văzute în figura 5. De multe ori, ca în cazul prezentat aici, POHS se va prezenta în atenția oftalmologului cu o CNVM simptomatică care implică macula sau fovea. În acest caz, leziunea maculară a fost oarecum neobișnuită, cu o substanță galbenă groasă, în timp ce CNVM în POHS este adesea o plasă dantelată de culoare gri-verzuie care provine dintr-o cicatrice corioretinală (a se vedea figura 6) care este definită devreme în angiogramă și care se scurge târziu.
| A: POHS la un pacient cu atrofie peripapilară semnificativă și modificări pigmentare, demonstrând apariția unei CNVM peripapilare regresate care a fost postulată ca sursă a acestor leziuni. | B: Cicatrici corioretiniene periferice la un pacient cu POHS. |
 |
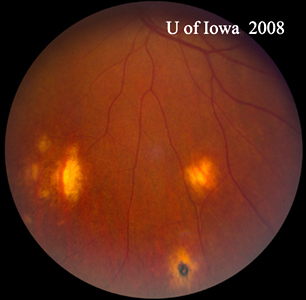 |
| A: CNVM maculară gri-verzuie la un pacient cu POHS | B: Angiograma cu fluoresceină a pacientului din figura 6A demonstrează modelul clasic de scurgere asociat cu CNVM la pacientul cu POHS. |
 |
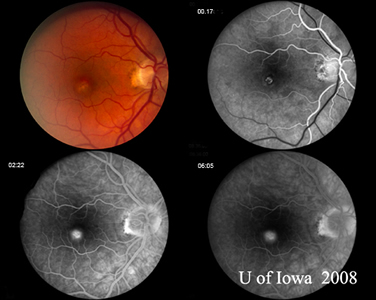 |
Patogenia CNVM este necunoscută; cu toate acestea, mai mulți autori au sugerat că, în urma răspândirii hematogene a organismelor în retină, apar zone de inflamație focală, ceea ce duce la o întrerupere a membranei lui Bruch și, astfel, predispune la formarea CNVM. S-a postulat, de asemenea, că POHS rezultă din declanșarea autoimună, care este stimulată de prezența organismului infecțios. În orice caz, pacienții sunt de obicei fie identificați în timp ce sunt asimptomatici (minoritate), fie vin în atenția unui oftalmolog cu plângeri de scădere a vederii.
Tratamentul POHS a evoluat în ultimii ani și, deși nu există o terapie directă care să vizeze organismul, mai multe modalități au fost identificate ca fiind benefice în tratamentul CNVM însoțitoare. Din punct de vedere istoric, fotocoagularea cu laser a dus la inhibarea leziunilor extrafoveale, juxtafoveale și peripapilare bine definite, clasice în POHS ar putea fi obținute. Cu toate acestea, scotomul central rezultat a fost uneori inacceptabil în locul unor opțiuni terapeutice mai noi. Terapia fotodinamică (PDT) cu verteporfin a fost aprobată de FDA pentru tratamentul CNVM legate de POHS la sfârșitul anului 2001 și s-a dovedit a fi sigură și eficientă pentru tratarea bolii. Odată ce agenții anti-VEGF s-au dovedit a fi eficienți în tratamentul CNVM legate de AMD, la mijlocul anilor 2000 au fost publicate rapoarte de caz care arătau succesul acestora în tratamentul membranelor neovasculare la pacienții cu POHS. După publicarea a numeroase rapoarte de caz și recenzii retrospective care arată eficacitatea tratamentului cu agenți anti-VEGF, aceștia au devenit standardul de tratament utilizând aceleași principii ca și cele pentru tratarea CNVM legate de AMD.
Diagnostic: Sindromul prezumtiv de histoplasmoză oculară (POHS) cu CNVM
EPIDEMIOLOGIE
|
SEMNALMENTE
|
|
SIMPTOME
|
TREATMENT
|
Diagnosticuri diferențiale pentru cicatrice corioretinală maculară cu lichid asociat:
- Toxoplasmoză (ar avea inflamație a vitrosului)
- Degenerare miopică
- Straturi angelice
- Age.Related Macular Degeneration (AMD)
- Central Serous Chorioretinopathy (CSCR)
- Punctate Inner Choroidopathy (PIC)
- Multifocal Choroiditis (MFC)
- Idiopathic CNVM
- Prasad AG, Van Gelder RN. Sindromul prezumtiv de histoplasmoză oculară. Curr Opin Ophthalmol 2005;16(6):364-368. https://www.ncbi.nlm.nih.gov/pubmed/16264347
- Oliver A, Ciulla TA, Comer GM. Perspective noi și clasice în sindromul prezumtiv de histoplasmoză oculară și tratamentul acestuia. Curr Opin Ophthalmol 2005;16(3):160-165. https://www.ncbi.nlm.nih.gov/pubmed/15870572
- Rosenfeld PJ, Saperstein DA, Bressler NM, Reaves TA, Sickenberg M, Rosa RH, Jr., Sternberg P, Jr., Aaberg TM, Sr., Aaberg TM, Jr., Verteporfin in Ocular Histoplasmosis Study G. Photodynamic therapy with verteporfin in ocular histoplasmosis: uncontrolled, open-label 2-year study. Ophthalmology 2004;111(9):1725-1733. https://www.ncbi.nlm.nih.gov/pubmed/15350329
- Adan A, Navarro M, Casaroli-Marano RP, Ortiz S, Molina JJ. Bevacizumab intravitreal ca tratament inițial pentru neovascularizația coroidală asociată cu presupusul sindrom de histoplasmoză oculară. Graefes Arch Clin Exp Ophthalmol 2007;245(12):1873-1875. https://www.ncbi.nlm.nih.gov/pubmed/17786466
- Schadlu R, Blinder KJ, Shah GK, Holekamp NM, Thomas MA, Grand MG, Engelbrecht NE, Apte RS, Joseph DP, Prasad AG, Smith BT, Sheybani A. Bevacizumab intravitreal pentru neovascularizația coroidală în histoplasmoza oculară. Am J Ophthalmol 2008;145(5):875-878. https://www.ncbi.nlm.nih.gov/pubmed/18321466
- Weingeist TA, Watzke RC. Implicarea oculară prin histoplasma capsulatum. Int Ophthalmol Clin 1983;23(2):33-47. https://www.ncbi.nlm.nih.gov/pubmed/6189798
- Cionni DA, Lewis SA, Petersen MR, Foster RE, Riemann CD, Sisk RA, Hutchins RK, Miller DM. Analiza rezultatelor bevacizumabului intravitreal în tratamentul neovascularizației coroidale secundare histoplasmozei oculare. Ophthalmology 2012;119(2):327-332. https://www.ncbi.nlm.nih.gov/pubmed/22133795
- Degenerescența maculară legată de vârstă și alte cauze de neovascularizare coroidală. Curs de științe fundamentale și clinice (BCSC) Secțiunea 12: Retina și corpul vitros. San Francisco: American Academy of Ophthalmology; 2014-2015.
Formatul de citare sugerat
McConnell LK. Revision of ; EyeRounds.org. July 5, 2017; Disponibil la: http://www.EyeRounds.org/cases/83-Presumed-Ocular-Histoplasmosis-POHS.htm.
.