Khan MJ, Castle PE, Lorincz AT, et al. Riscul ridicat de precancer și cancer de col uterin la 10 ani la femeile cu papilomavirus uman (HPV) tip 16 sau 18 și posibila utilitate a testării HPV specifice tipului în practica clinică. J Natl Cancer Inst. 2005;97:1072-1079.
Screeningul HPV care distinge tipurile 16 și 18 de alte tipuri de HPV oncogene (cu risc ridicat) identifică femeile cu cel mai mare risc de CIN 2/3+ și poate permite un tratament mai puțin agresiv al femeilor cu alte infecții HPV cu risc ridicat.
Soluția la dilema de a trebui să aștepte între 6 și 12 luni pentru a repeta testele Papanicolau și HPV pentru femeile cu o citologie normală, dar cu un test HPV pozitiv înainte de a determina necesitatea colposcopiei poate fi rezolvată prin testarea HPV specifică tipului. Incidența cumulativă pe 10 ani a CIN 3 și a cancerului de col uterin (CIN 3+) la 20.810 femei testate o singură dată pentru HPV la înscriere a fost de numai 0,8% în cazul femeilor care au fost testate negativ pentru HPV cu risc ridicat prin Hybrid Capture 2. În schimb, CIN 3+ s-a dezvoltat la 17% dintre femeile HPV-16-pozitive și la 14% dintre femeile HPV-18-pozitive în decurs de 10 ani.
Femeile pozitive pentru alte tipuri de HPV cu risc ridicat, dar negative pentru HPV 16 și 18 au avut un risc mult mai mic: doar 3% au dezvoltat CIN 3+.
Când a fost stratificată în funcție de vârstă pentru a limita analiza la femeile cu vârsta de 30 de ani și peste, incidența cumulativă a CIN 3+ a fost de 20% la femeile HPV-16-pozitive și de 15% la femeile HPV-18-pozitive (FIGURA 1). Contrastând aceste rezultate cu valoarea predictivă la 10 ani de 11% pentru un Papanicolau LSIL pentru același nivel de neoplazie cervicală. Cu alte cuvinte, un singur test HPV 16 sau 18 pozitiv este aproape de două ori mai probabil să identifice femeile cu risc ridicat de CIN 3+ decât un rezultat LSIL Papanicolau, în timp.
FIGURA 1 HPV 16 sau 18 pozitiv legat de o incidență de 14% până la 17% a CIN3+
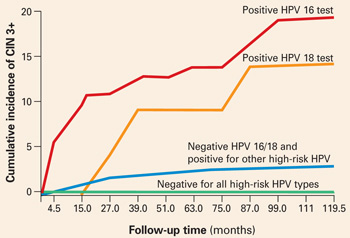
Incidența cumulată a CIN 3+ pe o perioadă de 10 ani, în funcție de un singur rezultat al testului HPV la înrolare. Femeile pozitive pentru HPV 16 sau 18 au avut o incidență mult mai mare a CIN 3+, în comparație cu femeile negative pentru HPV 16 și 18, dar pozitive pentru alte tipuri de HPV cu risc ridicat prin Hybrid Capture 2, sau negative pentru toate tipurile de HPV cu risc ridicat. Adaptat după Khan et al.
Follow-up în funcție de risc
Aceste constatări susțin o strategie de urmărire care ar permite stratificarea riscului la femeile infectate cu HPV pentru care un interval optim de repetare a screeningului nu a fost clar.
- Femeile pozitive pentru HPV 16 sau 18 justifică trimiterea la colposcopie, deoarece acestea poartă majoritatea riscului de la un test HPV cu risc înalt pozitiv.
- Femeile pozitive doar pentru alte tipuri cu risc ridicat ar putea fi liniștite de siguranța unui interval de 12 luni fără colposcopie și ar putea fi îndrumate spre colposcopie doar dacă testul Papanicolau repetat arată mai rău decât celule scuamoase atipice de semnificație nedeterminată (ASC-US) sau dacă testul HPV este din nou pozitiv (FIGURA 2).
FIGURA 2 Testarea specifică de tip în practica clinică
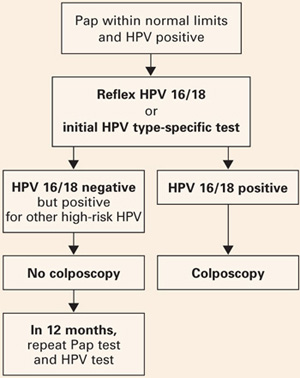
Managementul propus pentru femeile cu vârsta de 30 de ani sau mai mult, care sunt depistate concomitent cu un test Papanicolau și un test HPV, cu tipizare pentru HPV 16/18. Adaptat după Khan et al.
2 teste specifice de tip în curs de realizare
În prezent, singurul test aprobat de FDA pentru screeningul combinat al femeilor cu vârsta de 30 de ani și mai în vârstă este testul Hybrid Capture 2 High-risk HPV, care testează pentru un panel al celor mai frecvente 13 tipuri de HPV cunoscute ca fiind cauza cancerului de col uterin, dar nu raportează tipurile individuale.
Dar este posibil ca în 2006 să devină disponibile 2 teste HPV specifice tipurilor, ceea ce ar permite medicilor să urmeze această strategie.
Digene este aproape gata să lanseze un test „reflex” specific tipurilor 16, 18, 45 (la un panel HPV Hybrid Capture 2 pozitiv), iar Roche se pregătește să obțină aprobarea testului său HPV Linear Array HPV specific tipului.
2 O mai bună gestionare a testelor de screening pozitive
Noi buletin de practică privind gestionarea testelor anormale
ACOG Practice Bulletin, Number 66. Managementul citologiei și histologiei cervicale anormale. Washington, DC: American College of Obstetricians and Gynecologists; septembrie 2005.
Noul Buletin de practică publicat în septembrie anul trecut reflectă, în majoritatea aspectelor, cele mai recente orientări de consens ale Societății Americane de Colposcopie și Patologie Cervicală (ASCCP).1
Puncte cheie
- ASC-US poate fi gestionat prin trimiterea la colposcopie imediată, prin repetarea testului Papanicolau sau prin testarea HPV. Cu toate acestea, „testarea HPV reflexă” atunci când ASC-US este derivat din citologia pe bază de lichid prezintă avantaje. (Se estimează că marea majoritate a ASC-US este gestionată în prezent prin testarea HPV.)
- Gestionarea inițială a tuturor celorlalte anomalii Papanicolau se face prin trimiterea imediată la colposcopie, și anume, constatarea celulelor scuamoase atipice nu poate exclude celulele de grad înalt (ASC-H), celulele glandulare atipice (AGC), LSIL și leziunile intraepiteliale de grad înalt (HSIL).
- Gestionarea ASC-US și LSIL în adolescență și postmenopauză: ACOG oferă o strategie alternativă pentru adolescentele cu citologie ASC-US sau LSIL, care pot avea fie o citologie repetată la 6 și 12 luni, fie un singur test HPV la 12 luni. ACOG nu a diferențiat femeile aflate în postmenopauză cu ASC-US sau LSIL ca fiind „situații speciale” cu strategii de management suplimentare.
- CIN 2/3 ar trebui de obicei să fie tratate, spun ambele ghiduri. Singura excepție este adolescenta cu CIN 2, care poate fi urmărită cu repetarea citologiei și colposcopiei la 4 până la 6 luni dacă este considerată de încredere pentru urmărire, colposcopia este adecvată și prelevarea endocervicală este negativă.
- HPV-pozitiv ASC-US, ASC-H sau LSIL și fie CIN 1, fie rezultate normale la colposcopie trebuie să fie urmărite prin repetarea testului Papanicolau la 6 și 12 luni, sau un singur test HPV la 12 luni, cu trimitere la colposcopie dacă rezultatele testului Papanicolau arată ASC-US sau o anomalie mai avansată sau dacă testul HPV este pozitiv.
- În schimb, este necesară o procedură de excizie în cazul unor rezultate normale sau o colposcopie nesatisfăcătoare la femeile care nu sunt gravide și care sunt referite pentru celule glandulare atipice „favorizează neoplazia” (AGC-H), sau adenocarcinom in situ (AIS), sau celule glandulare atipice repetate „nespecificate altfel” (AGC-NOS), sau HSIL. Singura excepție este o adolescentă cu citologie HSIL și o colposcopie și biopsie satisfăcătoare și normală, care poate fi urmărită îndeaproape.
- Femeile tratate pentru CIN 2/3 pot fi monitorizate după tratament prin screening citologic la intervale de 6 luni, de 3 sau 4 ori sau printr-un singur test HPV la 6 luni, înainte de a reveni la screeningul anual. Orice test Papanicolau anormal repetat la pragul ASC-US sau o anomalie mai avansată sau un test HPV pozitiv necesită evaluare colposcopică.