John J Chen, MD, PhD; Angela R McAllister, MD; Elliott H Sohn, MD
Februarie 17, 2014
Precizări principale: Scăderea vederii și un scotom central la ambii ochi (OU)
Historia bolii actuale: Pacientul este un bărbat în vârstă de 43 de ani care s-a prezentat cu scăderea vederii și un scotom central OU în ultimii 10 ani, care s-a agravat progresiv. El descrie vederea ca având o pată încețoșată în centrul vederii sale bilateral. Pacientul a consultat un optometrist în urmă cu doi ani și nu a putut fi refractat mai bine de 20/40 la niciunul dintre ochi. Pacientul a avut fotopsii intermitente la ambii ochi în ultimii doi ani. El neagă prezența fluturașilor.
Antecedente oculare: Nici unul
Antecedente medicale: Depresie
Medicamente: Sertralină, ulei de pește
Allergi: Niciuna
Antecedente familiale: Necontenit
Historie socială: Pacientul lucrează ca bucătar. Nu fumează și nu consumă alcool.
Revizuirea sistemelor: Toate negative, cu excepția HPI
Examen ocular
Acuitatea vizuală
- Ochiul drept (OD): 20/60
- Ochiul stâng (OS): 20/60
Pupile: 5→3, fără RAPD OU
Mișcări extraoculare: Complet OU
Câmpuri vizuale de confruntare: Complet OU
Presiunea intraoculară:
- OD: 21 mmHg
- OS: 19 mmHg
Extern
Examinare cu lampa de lumină
- Lămpile/cearcănele:
- : Normal OU
- Conjunctiva/Sclera: Normal OU
- Cornee: Limpede OU
- Camera anterioară: Adâncă și liniștită OU
- Iris: Normal OU
- Lentilă: Limpede OU
- Vitros: Normal OU
Examenul fundului de ochi dilatat
Nervii optici au un raport cupă-disc de 0,2 OU. Macula ambilor ochi are o strălucire cenușie cu cristale superficiale, venule în unghi drept și vase telangiectatice care sunt mai proeminente temporal. Vasele și retina periferică sunt normale OU. Nu există dezlipire vitros posterioară (figura 1).
Teste auxiliare
Fotografiile fundus demonstrează o strălucire cenușie cu cristale superficiale, venule de unghi drept și vase telangiectatice care sunt mai proeminente temporal în macula atât a ochiului drept (A), cât și a celui stâng (B) (figura 1).
Angiografia cu fluoresceină (FA) demonstrează vasele telangiectatice care înconjoară foveea mai proeminente temporal, cu scurgeri OU (Figura 2).
Tomografia în coerență optică (OCT) în domeniul spectral demonstrează mici cavități cistoide foveale atât la ochiul drept (A), cât și la cel stâng (B). Grosimea maculară centrală este de 331 microni OD și 320 microni OS (figura 3).
Imagistica prin autofluorescență arată o ușoară creștere a autofluorescenței în regiunea foveală atât la ochiul drept (A), cât și la ochiul stâng (B) (Figura 4).
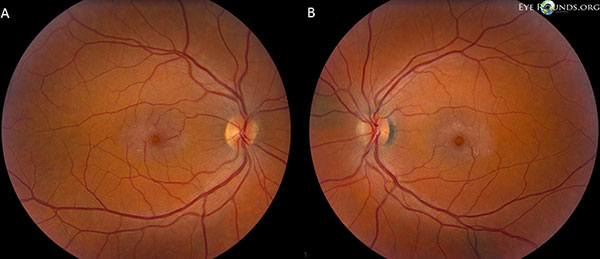
Figura 1. Fotografiile fundului de ochi demonstrează o strălucire cenușie cu cristale superficiale, venule de unghi drept și vase telangiectatice care sunt mai proeminente temporal în macula atât a ochiului drept (A), cât și a celui stâng (B).
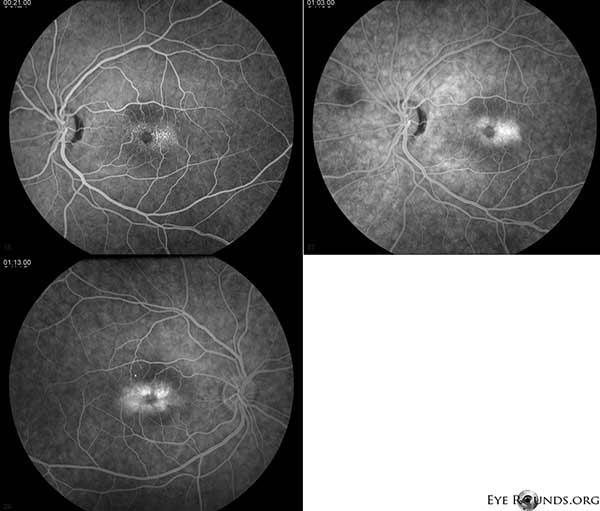
Figura 2. Angiografia cu fluoresceină demonstrează vase telangiectatice care înconjoară foveea mai proeminente temporal cu scurgere OU.
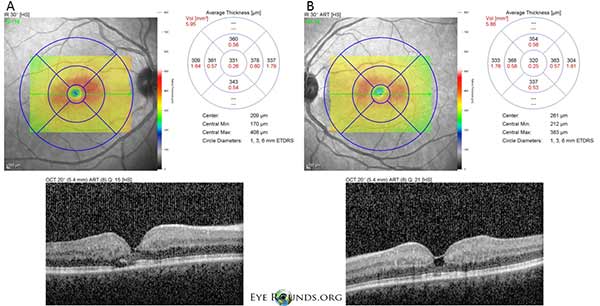
Figura 3: Tomografia în coerență optică (OCT) în domeniul spectral demonstrează mici cavități cistoide foveale atât în ochiul drept (A), cât și în cel stâng (B). Grosimea maculară centrală este de 331 μm OD și 320 μm OS.
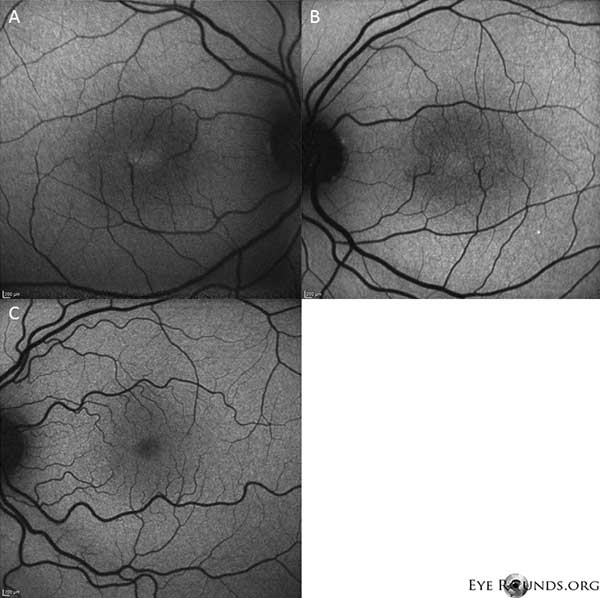
Figura 4: Imagistica prin autofluorescență arată o creștere a autofluorescenței în regiunea foveală atât la ochiul drept (A), cât și la ochiul stâng (B). Un ochi cu autofluorescență normală este prezentat pentrucomparare (C).
Diagnostic
Telangiectazia juxtafoveală idiopatică, tip II (Macular Telangiectasia tip 2 sau Mac Tel 2)
Discuție
Telangiectazia juxtafoveală idiopatică (IJFT), cunoscută și sub denumirea de telangiectazie maculară idiopatică, este o afecțiune neobișnuită caracterizată prin vase telangiectatice în regiunea juxtafoveolară a unuia sau ambilor ochi. Potrivit lui Gass, IJFT poate fi împărțită în trei grupe în funcție de fenotip: tipul I este de obicei o boală unilaterală caracterizată prin dilatarea parafoveală a capilarelor, microanevrisme, scurgeri și depuneri de lipide; tipul II este cea mai frecventă formă de IJFT și se prezintă de obicei cu telangiectazii juxtafoveale bilaterale cu exsudat minim; tipul III este extrem de rar și se caracterizează prin telangiectazii ocluzive. Această trecere în revistă se va concentra pe IJFT de tip II (telangiectazia maculară de tip 2 sau Mac Tel 2).
Prevalența IJFT de tip II nu este în întregime cunoscută, dar un studiu mare a estimat o prevalență de 1-5 la 22.062, în timp ce un alt studiu a estimat că poate fi de până la 0,1% în unele populații. Deși IJFT poate apărea la orice vârstă, vârsta medie de debut este de 55 de ani. Nu există o predilecție pentru sex și nici o predilecție rasială cunoscută. Deși există câteva rapoarte de caz de gemeni monozigoți cu IJFT de tip II care ridică posibilitatea existenței unei componente genetice, în prezent nu există suficiente dovezi din studiile de populație pentru a susține asocierea genetică. Mai multe studii sugerează că fumatul poate agrava boala.
IJFT tip II este o boală bilaterală, dar poate fi asimetrică și poate apărea ca un proces unilateral la începutul bolii. Pacienții se prezintă adesea cu plângeri de vedere încețoșată, metamorfopsie sau scotome paracentrale.
Modificările timpurii observate cu IJFT de tip II includ încărunțirea parafoveală a retinei, depozite cristaline superficiale, cavități cistoide subfoveale, telangiectazii parafoveale și vase cu unghi drept. Acuitatea vizuală scade lent și este adesea asociată cu hiperplazia epiteliului pigmentar retinian (RPE). La aproximativ o treime dintre pacienți, neovascularizarea profundă a retinei cu hrănitori retinieni, neovascularizarea subretiniană (SRNV), poate apărea ca o complicație acută și se numește atunci formă proliferativă. Progresia naturală a bolii duce la pierderea semnificativă a vederii la majoritatea pacienților cu IJFT de tip II. Într-o lucrare a lui Watzke et al. 15 sau 20 de ochi au dezvoltat fie hiperplazie centrală a RPE, fie SRNV cu o scădere a vederii de 20/70 sau mai rău în decurs de 15 ani.
Constatările de fond de ochi ale IJFT de tip II la biomicroscopie pot fi subtile, în special la începutul procesului de boală, și, prin urmare, imagistica cu FA, OCT și autofluorescența fundului de ochi sunt importante în stabilirea diagnosticului. FA evidențiază vasele telangiectatice parafoveale, care prezintă hiperfluorescență timpurie cu scurgeri. Acestea sunt adesea mai proeminente temporal față de fovea. OCT demonstrează spații cistoide subfoveale, de obicei fără edem macular cistoid. În cazul unei boli mai avansate, pe OCT sunt prezente întreruperea fotoreceptorilor și atrofia retinei externe. Rezultatele autofluorescenței fundului de ochi sunt patognomonice pentru MacTel II, arătând o pierdere a hipoautofluorescenței fiziologice – adică o autofluorescență crescută – în fovea.
Patogenia IJFT de tip II este neclară, dar poate implica anomalii în celulele Muller parafoveolare mai degrabă decât o anomalie primară a capilarelor retiniene. Celulele Muller sunt importante pentru sănătatea endoteliului capilar retinian și a retinei înconjurătoare. S-a emis ipoteza că disfuncția celulelor Muller în IJFT de tip II are ca rezultat degenerarea endotelială, care poate duce la proliferarea capilarelor retiniene și la telangiectazii. În sprijinul acestei afirmații, în histopatologia pacienților cu IJFT de tip II s-a observat o depleție perifoveală a celulelor Muller. Se crede că cristalele superficiale observate la pacienții cu IJFT de tip II reprezintă până la tălpile celulelor Muller degenerate. În plus, s-a speculat că spațiile observate pe OCT în IJFT de tip II reprezintă pierderea de țesut din cauza degenerării retinei, în special din cauza disfuncției sau pierderii celulelor Muller, mai degrabă decât spațiile chistice umplute cu lichid.
O mai bună înțelegere a mecanismului bolii în IJFT de tip II este importantă deoarece nu există încă un tratament definitiv pentru pierderea vizuală observată în forma neproliferativă a IJFT II. Bevacizumab s-a dovedit a fi eficient în tratamentul SRNV asociat cu IJFT de tip II, dar nu pare să afecteze în mod constant evoluția sau modificările chistice în IJFT neproliferativă. În mod similar, ranibizumab nu a reușit să demonstreze un beneficiu funcțional într-un studiu intervențional prospectiv al pacienților cu IJFT neproliferativă de tip II, deși s-a demonstrat că a determinat o reducere semnificativă a grosimii retinei și o scădere a scurgerilor pe FA. S-a demonstrat, de asemenea, că inhibitorii anhidrazei carbonice pe cale orală au determinat o reducere semnificativă a grosimii retinei, dar nu au îmbunătățit semnificativ acuitatea vizuală. Au fost încercate mai multe alte intervenții, inclusiv laserul cu grilă focală, terapia fotodinamică și triamcinolonul intravitreal, fără o îmbunătățire clară nici a cavităților cistoide, nici a acuității vizuale la pacienții cu IJFT de tip II. Găsirea unui tratament eficient este importantă, deoarece majoritatea pacienților cu IJFT de tip II dezvoltă un declin semnificativ al vederii în timp.
Pacientul nostru evidențiază toate constatările timpurii ale IJFT de tip II neproliferativ, inclusiv încărunțirea parafoveală a retinei, depozitele cristaline superficiale ale retinei, vasele din unghiul drept și telangiectaziile parafoveale (figura 1). FA a evidențiat în continuare telangiectaziile parafoveale, care au demonstrat scurgeri proeminente și colorații ale retinei (figura 2). OCT a demonstrat spații cistoide subfoveale caracteristice (figura 3). În cele din urmă, autofluorescența fundului de ochi a arătat o ușoară creștere a autofluorescenței foveale, în concordanță cu IJFT de tip II (Figura 4). Din fericire, pacientul nostru nu a prezentat semne de boală mai avansată, inclusiv nicio dovadă de hiperplazie a epiteliului pigmentar retinian sau SRNV. Pacientul a fost inițiat inițial cu methazolamidă PO 50mg bid și a demonstrat o scădere a grosimii maculare în decurs de 1,5 luni de tratament (Figura 5). El a fost apoi schimbat cu acetazolamidă PO din cauza asigurării și a avut o scădere continuă a grosimii maculare și a chisturilor subfoveale pe parcursul anului următor, în ciuda faptului că a tolerat doar 125 mg bid (Figura 5). A existat, de asemenea, o ușoară îmbunătățire nesemnificativă a acuității vizuale la 20/50 OD și 20/40 OS la cea mai recentă monitorizare.
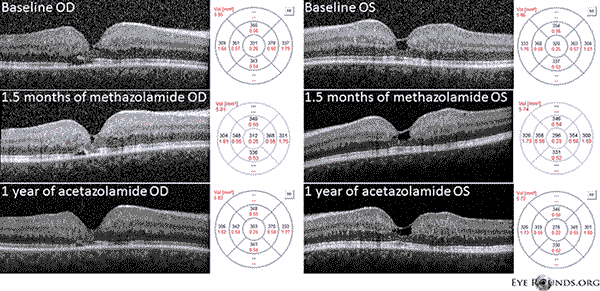
Figura 5: Tomografia în coerență optică (OCT) în domeniul spectral demonstrează spații subfoveale asemănătoare chisturilor OU la momentul inițial. Harta grosimii retinei este prezentată în dreapta (CMT = 331 μm OD, CMT = 320 μm OS). După 1,5 luni de methazolamidă, s-a înregistrat o reducere a grosimii maculare (CMT = 312 μm OD, CMT = 296 μm OS). După un an de tratament cu acetazolamidă, a existat o scădere suplimentară a spațiilor chistice și a grosimii maculare (CMT = 303 μm OD, CMT = 278 μm OS). Imaginile au fost obținute în același meridian și înregistrate la vizita inițială.
Diagnostic diferențial
- edemul macular diabetic
- edemul macular pseudofakic
- gaura lamelară/maculară
- boala Coats
- retinală ocluzie venoasă
- reinopatie de iradiere
- boala Eales
- sindrom ischemicocular
- reinopatie cristalină
- IJFT tip I și III (a se vedea tabelul).
- Boala proliferativă poate fi confundată cu neovascularizația coroidiană din degenerescența maculară legată de vârstă.
Tabel: Caracteristicile celor trei tipuri de telangiectazie juxtafoveolară idiopatică
| Tipurile de IJFT* |
Epidemiologie |
Semnele și simptome |
Tratament |
Prognostic |
|
IJFT tip I |
Predominant masculin. Vârsta medie 40 de ani. |
Capilare retiniene telangiectatice vizibile proeminente unilaterale vizibile cu edem macular și depunere de lipide/exudat. |
Photocoagularea cu laser poate reduce exudatul și stabiliza vederea. |
Variabilă, majoritatea progresează la 20/70 sau mai rău dacă nu este tratată |
|
IJFT tip II |
Predilecție egală de gen. Vârsta medie 55 de ani. |
Grișorarea parafoveală bilaterală a retinei, depozite cristaline superficiale, cavități cistoide subfoveale, telangiectazii parafoveale (mai evidente pe FA), vase în unghi drept, hiperplazie a RPE. SRNV se dezvoltă la aproximativ 1/3 dintre pacienți. |
Niciun tratament cunoscut pentru IJFT neproliferativ de tip II. Anti-VEGF intravitrean pentru SRNV. |
Variabil, 2/3 dintre ochi vor evolua la 20/70 sau mai rău asociat cu hiperplazia RPE sau SRNV. |
|
IJFT tip III |
Mai rar |
Oliterare capilară perifoveală bilaterală, telangiectazie capilară și exsudație minimă, asociată cu boală sistemică sau cerebrală. |
Cunoscută datorită rarității sale |
Variabilă, în cea mai mare parte necunoscută datorită rarității sale |
| *Telangiectazia juxtafoveală idiopatică (IJFT) este cunoscută și sub numele de telangiectazie maculară idiopatică. În conformitate cu clasificarea telangiectaziei maculare idiopatice, IJFT de tip I se numește telangiectazie anevrismală, iar IJFT de tip II se numește telangiectazie perifoveală. Din cauza rarității sale, IJFT de tip III a fost omis din clasificarea telangiectaziei maculare idiopatice. | ||||
Epidemiologie (IJFT tip II)
|
Simptome.
|
Semne
|
Tratament
|
- Yannuzzi LA, Bardal AM, Freund KB, Chen KJ, Eandi CM, Blodi B. Idiopathic macular telangiectasia. Arch Ophthalmol 2006;124(4):450-60.
- Gass JD, Blodi BA. Telangiectazia retiniană juxtafoveolară idiopatică. Actualizare a clasificării și studiu de urmărire. Ophthalmology 1993;100(10):1536-46.
- Aung KZ, Wickremasinghe SS, Makeyeva G, Robman L, Guymer RH. Estimările de prevalență a telangiectaziei maculare de tip 2: Studiul de cohortă colaborativ de la Melbourne. Retina 2010;30(3):473-8.
- Klein R, Blodi BA, Meuer SM, Myers CE, Chew EY, Klein BE. Prevalența telangiectaziei maculare de tip 2 în cadrul studiului oftalmologic Beaver Dam. Am J Ophthalmol 2010;150(1):55-62 e2.
- Watzke RC, Klein ML, Folk JC, Farmer SG, Munsen RS, Champfer RJ, Sletten KR. Telangiectazia retiniană juxtafoveală pe termen lung. Retina 2005;25(6):727-35.
- Nowilaty SR, Al-Shamsi HN, Al-Khars W. Idiopathic juxtafoveolar retinal telangiectasis: a current review. Middle East Afr J Ophthalmol 2010;17(3):224-41.
- Cohen SM, Cohen ML, El-Jabali F, Pautler SE. Constatări ale tomografiei în coerență optică în telangiectazia retiniană juxtafoveală idiopatică neproliferativă din grupul 2a. Retina 2007;27(1):59-66.
- Schmitz-Valckenberg S, Fan K, Nugent A, Rubin GS, Peto T, Tufail A, Egan C, Bird AC, Fitzke FW. Corelația dintre afectarea funcțională și alterările morfologice la pacienții cu telangiectazie retiniană juxtafoveală idiopatică de grup 2A. Arch Ophthalmol 2008;126(3):330-5.
- Wong WT, Forooghian F, Majumdar Z, Bonner RF, Cunningham D, Chew EY. Autofluorescența fundului de ochi în telangiectazia maculară idiopatică de tip 2: corelație cu tomografia în coerență optică și microperimetria. Am J Ophthalmol 2009;148(4):573-83.
- Gass JD. Studiu histopatologic al unei presupuse telangiectazii parafoveale. Retina 2000;20(2):226-7.
- Tout S, Chan-Ling T, Hollander H, Stone J. The role of Muller cells in the formation of the blood-retinal barrier. Neuroscience 1993;55(1):291-301.
- Newman E, Reichenbach A. The Muller cell: a functional element of the retina. Trends Neurosci 1996;19(8):307-12.
- Powner MB, Gillies MC, Tretiach M, Scott A, Guymer RH, Hageman GS, Fruttiger M. Epuizarea celulelor Muller perifoveale într-un caz de telangiectazie maculară de tip 2. Ophthalmology 2010;117(12):2407-16.
- Gass JDM. Atlas stereoscopic al bolilor maculare : diagnostic și tratament. Ed. a 4-a. St. Louis: Mosby, 1997.
- Roller AB, Folk JC, Patel NM, Boldt HC, Russell SR, Abramoff MD, Mahajan VB. Bevacizumab intravitreal pentru tratamentul telangiectaziei maculare idiopatice proliferative și neproliferative de tip 2. Retina 2011;31(9):1848-55.
- Mandal S, Venkatesh P, Abbas Z, Vohra R, Garg S. Intravitreal bevacizumab (Avastin) pentru neovascularizația subretiniană secundară telangiectaziei juxtafoveale idiopatice de tip 2A. Graefes Arch Clin Exp Ophthalmol 2007;245(12):1825-9.
- Konstantinidis L, Mantel I, Zografos L, Ambresin A. Intravitreal ranibizumab as primary treatment for neovascular membrane associated with idiopathic juxtafoveal retinal telangiectasia. Graefes Arch Clin Exp Ophthalmol 2009;247(11):1567-9.
- Matsumoto Y, Yuzawa M. Intravitreal bevacizumab therapy for idiopathic macular telangiectasia. Jpn J Ophthalmol 2010;54(4):320-4.
- Kovach JL, Rosenfeld PJ. Terapia cu bevacizumab (avastin) pentru telangiectazia maculară idiopatică de tip II. Retina 2009;29(1):27-32.
- Charbel Issa P, Finger RP, Kruse K, Baumuller S, Scholl HP, Holz FG. Ranibizumab lunar pentru telangiectazia maculară neproliferativă de tip 2: un studiu prospectiv de 12 luni. Am J Ophthalmol 2011;151(5):876-886 e1.
- Chen JJ, Sohn EH, Folk JC, Mahajan VB, Kay CN, Boldt HC, Russell SR. Scăderea grosimii maculare în Telangiectazia maculară neproliferativă de tip 2 cu inhibitori orali ai anhidrazei carbonice. Retina IN PRESS; 2014.
- Park DW, Schatz H, McDonald HR, Johnson RN. Fotocoagulare cu laser cu grilă pentru edemul macular în telangiectazia juxtafoveală bilaterală. Ophthalmology 1997;104(11):1838-46.
- De Lahitte GD, Cohen SY, Gaudric A. Lipsa unui beneficiu aparent pe termen scurt al terapiei fotodinamice în telangiectazia parafoveală bilaterală, dobândită, parafoveală, fără neovascularizare subretiniană. Am J Ophthalmol 2004;138(5):892-4.
- Wu L, Evans T, Arevalo JF, Berrocal MH, Rodriguez FJ, Hsu M, Sanchez JG. Efectul pe termen lung al triamcinolonei intravitreale în stadiul neproliferativ al telangiectaziei parafoveale idiopatice de tip II. Retina 2008;28(2):314-9.