När inkontinensutredningen är klar och beslutet att fortsätta med en slingprocedur har fattats, finns det fortfarande olika alternativ. Det första är valet av transplantatmaterial. Organiska transplantat kräver ett skördeförfarande eller kan erhållas från en vävnadsbank. Autologt transplantat omfattar vaginalt epitel, rektusfascia eller fascia lata. Allografin omfattar läderhud, fascia lata, dura och perikardium från kadaver. Heterologiska transplantat är bland annat dermis från svin och submukosa från tunntarm. Flera oorganiska transplantat är lätt tillgängliga. Det andra är valet av kirurgiskt tillvägagångssätt. De olika slingprocedurerna som utförs i dag är tekniskt sett ganska lika. Tidigare slingprocedurer utfördes med ett kombinerat abdominellt och vaginalt tillvägagångssätt, där merparten av dissektionen utfördes vaginalt. De nya obturatoriska och enkelskäriga slingprocedurerna kräver dock endast vaginal dissektion. Som rapporterades i början av 1900-talet är det möjligt att använda ett helt abdominellt tillvägagångssätt, men det kan vara förknippat med ökade urethralskador. Det var vanligt att man tidigt undvek ett kombinerat ingrepp på grund av oro för vaginal kontaminering och ökad postoperativ infektion. Med dagens förbättrade kirurgiska tekniker och antibiotikatäckning är kombinerade abdominella och vaginala ingrepp säkra. Variationer av slingor inkluderar en helgjord slinga, en plåtslinga, en TVT-slinga, obturatoriska slingor (TVT-Obturator, Monarch, TOT) eller slingor med en enda inskärning (TVT Secur, Miniarc).
Som en del av de preoperativa förberedelserna går man igenom riskerna och fördelarna med ingreppet, tillsammans med postoperativa restriktioner, med patienten. Många kirurger lär alla patienter ren intermittent självkateterisering före operationen. På operationsdagen ska patienten få lämplig antibiotikaprofylax, enligt patientens allergi och sjukdomshistoria, 60 minuter före operationen. Patienten placeras i dorsal litotomiläge och förbereds och draperas sterilt för abdominell och vaginal kirurgi. En Foley-kateter placeras transuretralt.
Fullängssling
Om en fullängssling planeras förbereds det valda transplantatet och blötläggs i antibiotikalösning. Om ett autologt fasciatransplantat planeras, utförs ett uttag av antingen fascia lata eller rectus fascia med hjälp av en Wilson-fasciastrippare eller en venstrippare. Om en allotransplantation används ska även denna vätskebehandlas i en antibiotisk lösning. I allmänhet bör transplantatet mäta ungefär 2 × 12-18 cm för en fullängdsslinga, beroende på patientens habitus. Ett tvärgående suprapubiskt snitt görs 2 fingerbredder över symphysis pubis och mäter cirka 4 cm. Den underliggande rektusfascian ska friläggas med antingen skarp eller trubbig dissektion. Det främre vaginala epitelet infiltreras sedan med antingen steril koksaltlösning eller utspädd anestesi- och adrenalinlösning. Ett mittlinjigt främre vaginalt snitt görs, ca 3 cm långt, i höjd med den uretrovesikala korsningen. Det vaginala epitelet dissekeras skarpt från den periuretrala och perivesikala vävnaden. Dissektionen ska avslutas lateralt till de nedre pubisramarna. Foley-katetern dras försiktigt för att möjliggöra identifiering och palpation av ballongen som visar den uretrovesikala korsningen. Blåsan dekomprimeras. Medan kirurgen skyddar urinröret med den icke-dominanta handen perforeras det perineala membranet bilateralt så att man kan komma in i Retzius-utrymmet med hjälp av en Metzenbaum-sax eller en böjd Mayo-sax i en 45° vinkel, alltid lateralt till urinröret och direkt bakom symphysis pubis (fig. 1). Slingans mittparti säkras med hjälp av fördröjd, absorberbar sutur längs det proximala urinröret, med den mest proximala kanten vid blåsbasen för att förhindra att transplantatmaterialet viks eller knäcks. På samma sätt som vid en uretropexi med nål förs packningstången med hjälp av ett vaginalt finger från bukincisionen genom Retzius-utrymmet till det vaginala snittet. Transplantatarmen grips och förs tillbaka till bukincisionen. Detta upprepas på motsatt sida (fig. 2). När kirurgen passerar genom Retzius-utrymmet är han eller hon noga med att börja medial till tuberculus pubicus för att undvika skador på den ilioinguinala nerven. När båda slingarmarna har passerats utförs en uretrocystoskopi för att utesluta skador på urethral eller vesikalt. Ureterfunktionen bekräftas också genom intravenös indigokarmininjektion. En suprapubisk kateter placeras under cystoskopisk vägledning för postoperativ blåsdränering och urindrivningsförsök. Slingarmarna sutureras sedan till fascia rectus med hjälp av permanenta suturer för att möjliggöra en vinkel på 0° mellan den uretrovesikala korsningen och horisontalplanet. Skärsåren spolas med antibiotikalösning. De vaginala och abdominella snitten återförs med hjälp av fördröjd, absorberbar sutur (fig. 3).
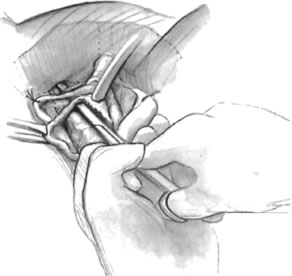 Fig. 1. Teknik för vaginalt ingrepp med hjälp av Metzenbaum-sax. Det perineala membranet perforeras vid den nedre gränsen av blygdbenet som styrs av kirurgens pekfinger. (Karram MM: Transvaginal needle suspension procedures. I Hurt WG : Urogynecologic Surgery, s 59, 2nd edn. Philadelphia, Lippincott Williams & Wilkins, 2000)
Fig. 1. Teknik för vaginalt ingrepp med hjälp av Metzenbaum-sax. Det perineala membranet perforeras vid den nedre gränsen av blygdbenet som styrs av kirurgens pekfinger. (Karram MM: Transvaginal needle suspension procedures. I Hurt WG : Urogynecologic Surgery, s 59, 2nd edn. Philadelphia, Lippincott Williams & Wilkins, 2000)
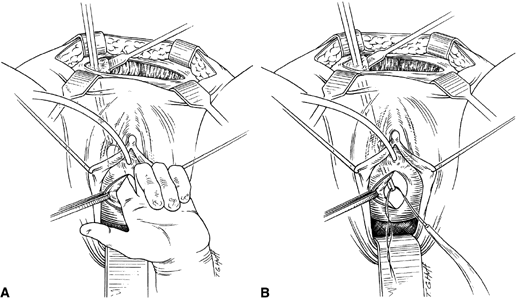 Fig. 2. A. Med kirurgens finger i den vaginala tunneln leds packningskniven genom det retropubiska utrymmet in i det vaginala fältet. B. Slingarmarna grips och packningspressarna höjs för att föra in slingändarna i bukfältet (Ostergard DR, Bent AE: Urogynecology and Urodynamics, Theory and Practice, 4th ed, pp 574-575. Baltimore, Williams & Wilkins, 1996. Från Hurt WG : Urogynecologic Surgery. Gaithersburg, MD, Aspen, 1992)
Fig. 2. A. Med kirurgens finger i den vaginala tunneln leds packningskniven genom det retropubiska utrymmet in i det vaginala fältet. B. Slingarmarna grips och packningspressarna höjs för att föra in slingändarna i bukfältet (Ostergard DR, Bent AE: Urogynecology and Urodynamics, Theory and Practice, 4th ed, pp 574-575. Baltimore, Williams & Wilkins, 1996. Från Hurt WG : Urogynecologic Surgery. Gaithersburg, MD, Aspen, 1992)
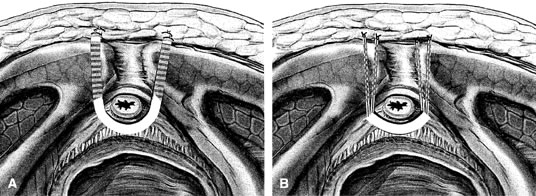 Fig. 3. A. Fullängdsslinga: fastsättning av slingmaterialet på främre rektusfascia. B. Slinga med plåster: fastsättning av slingmaterialet på främre rektusfascia med permanent sutur. (Karram MM, Walter M: Urogynecology and Reconstructive Pelvic Surgery, 2nd edn, s 183. Louis, Mosby, 1999)
Fig. 3. A. Fullängdsslinga: fastsättning av slingmaterialet på främre rektusfascia. B. Slinga med plåster: fastsättning av slingmaterialet på främre rektusfascia med permanent sutur. (Karram MM, Walter M: Urogynecology and Reconstructive Pelvic Surgery, 2nd edn, s 183. Louis, Mosby, 1999)
Patch sling
En variant av den fullständiga slingan är patch sling. Detta förfarande kan utföras med antingen ett plåster av in situ vagina, som beskrevs av Raz och medarbetare 1989,2 eller andra organiska eller oorganiska transplantat. Slingan med plåster har beskrivits som en variant av ett Pereyra- eller Raz-förfarande.25 Plåstret bör vara ungefär 2 × 5 cm stort. Den kirurgiska förberedelsen, de abdominella och vaginala snitten och dissektionerna utförs på samma sätt som för den fullständiga slingan. Inträdet i Retzius-utrymmet kan göras eller inte, beroende på vad kirurgen föredrar. Liksom vid slingning i full längd säkras mitten av lapptransplantatet suburetralt med hjälp av fördröjd, absorberbar sutur för att förhindra att transplantatet viks eller knycks. I spiralform förs den permanenta suturen längs lapptransplantatets långa axel. En Stamey-ligaturbärare förs med ledning av ett vaginalt finger från bukincisionen genom Retzius-utrymmet till vaginalincisionen på varje sida för suturöverföring. När båda suturarmarna har överförts utförs uretrocystoskopi efter intravenös indigokarminadministrering för att utesluta skador på urethral, vesikalt eller ureteralt. En suprapubisk kateter placeras under cystoskopisk vägledning för postoperativt blåsdränage och urindrivningsförsök. Suturarmarna binds ner så att vinkeln på uretrovesikala korsningen är 0° i förhållande till horisontalplanet. Incisionerna spolas med antibiotikalösning. De vaginala och abdominella incisionerna återförs med hjälp av fördröjd, absorberbar sutur (se fig. 3).
De fullständiga slingprocedurerna och patch slingprocedurerna utförs oftast under allmän anestesi; om det är medicinskt indicerat kan de dock fullföljas under regional anestesi.
Tension-Free Vaginal Tape Sling
TVT-systemet består av ett återanvändbart introduktionshandtag i rostfritt stål, en återanvändbar rigid kateterguide och en engångsanordning. TVT-anordningen består av ett 1 × 40 cm stort band av polypropennät som är täckt av ett plasthölje som är fäst på två böjda nålar av rostfritt stål (fig. 4).
 Fig. 4. Spänningsfritt vaginalt bandsystem (Gynecare, Somerville, NJ) består av (medurs från toppen) styv kateterguide, nålintroduktionsanordning av rostfritt stål och spänningsfri vaginalt bandanordning med polypropennät som fästs på nålar av rostfritt stål. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 4. Spänningsfritt vaginalt bandsystem (Gynecare, Somerville, NJ) består av (medurs från toppen) styv kateterguide, nålintroduktionsanordning av rostfritt stål och spänningsfri vaginalt bandanordning med polypropennät som fästs på nålar av rostfritt stål. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
TVT-förfarandet utförs oftast under lokalbedövning med intravenös sedering. Ingreppet utförs med patienten i dorsal litotomiläge med de nedre extremiteterna stödda i byglar av Allen-typ. En 18F Foley-kateter förs in i urinröret och blåsan töms. Lokalbedövning appliceras suprapubiskt på två ställen, 1-2 cm ovanför pubis symphysis och 2-3 cm lateralt i förhållande till mittlinjen. Bukhuden, den underliggande rektusmuskeln och fascia samt den bakre delen av blygdbenet infiltreras bilateralt. Två små bukhudsnitt (0,5-1,0 cm) görs sedan vid dessa punkter. Ingen ytterligare bukdissektion är nödvändig.
En Sims-spekulum förs sedan in i vagina för att möjliggöra visualisering av den främre vaginalväggen. Foley-lampan som är kvar i kroppen används för att identifiera platsen för den inre uretrala utgången, medan den yttre meatusen lätt kan visualiseras. Genom att använda dessa två punkter som landmärken identifieras området för midurethra. Den lokalbedövande lösningen injiceras i den vaginala submucosan i mittlinjen och något lateralt på varje sida av urinröret. Allis-klämmor placeras bilateralt för motdragning medan ett litet sagittalt snitt (1,5 cm) görs i mittlinjen i höjd med midurethra. Snittet ska börja ungefär 1 cm från den yttre urinrörsöppningen. Metzenbaum-saxen används sedan för att minimalt dissekera vaginalväggen, frigöra den från den underliggande periurethrala vävnaden och utveckla en liten tunnel bilateralt. Denna dissektion bör begränsas till ett djup på 1-1,5 cm. Man bör vara försiktig så att man inte punkterar den pubocervikala fascian eller skadar urinröret (fig. 5). Ytterligare lokalbedövningslösning ska injiceras bilateralt med hjälp av en lång spinalnål, varvid lösningen ska placeras längs de nedre och bakre aspekterna av pubis symphysis.
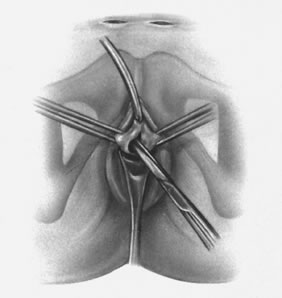 Fig. 5. Paraurethral dissektion utförs efter ett inledande snitt i medellinjen på den främre vaginala slemhinnan i höjd med midurethra. Lägg märke till de små suprapubiska bukstickincisionerna bilateralt. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 5. Paraurethral dissektion utförs efter ett inledande snitt i medellinjen på den främre vaginala slemhinnan i höjd med midurethra. Lägg märke till de små suprapubiska bukstickincisionerna bilateralt. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Den styva kateterguiden förs sedan in i Foley-katetern. Den styva guidens handtag flyttas sedan till den ipsilaterala sidan av den förväntade passagen för den kommande TVT-nålen. Med hjälp av introduktionshandtaget placerar kirurgen nålens spets i den tidigare utvecklade periurethrala tunneln (fig. 6). Det krävs två händer för att föra in nålen på ett säkert sätt. Nålen riktas något lateralt, oftast i direkt linje med patientens ipsilaterala axilla. TVT-nålen förs successivt framåt genom att utöva ett försiktigt tryck med den vaginala handens handflata, med fortsatt vaginal fingerstyrning och ett lätt tryck från den andra handen på introduktionshandtaget. När nålspetsen passerar genom den endopelvinska fascian, märks en tydlig minskning av motståndet. Vid denna punkt, med nedåtriktad deflexion av introduktionshandtaget, leder kirurgen nålen överordnat genom Retzius-utrymmet, så att nålen ligger omedelbart mittemot baksidan av pubis-symphysis (fig. 7). När nålen ligger mot undersidan av rektusmuskeln och fascialskidan märks återigen ett motstånd. Vid denna tidpunkt används introduktionshandtaget endast för att rikta trycket framåt och föra fram nålspetsen genom de tidigare gjorda små bukincisionerna. Kirurgens icke-dominanta hand används suprapubiskt för att hjälpa till att styra nålspetsen (fig. 8).
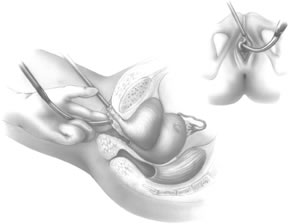 Fig. 6. Placera nålspetsen genom det vaginala snittet riktat lateralt mot urinröret. (Klutke C, Kuhn E, Lucente V: Surgeon’s Resource Monograph: Expert Opinion on the use of Gynecare TVT Tension-free Support for Incontinence. Juni 2000)
Fig. 6. Placera nålspetsen genom det vaginala snittet riktat lateralt mot urinröret. (Klutke C, Kuhn E, Lucente V: Surgeon’s Resource Monograph: Expert Opinion on the use of Gynecare TVT Tension-free Support for Incontinence. Juni 2000)
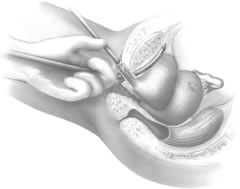 Fig. 7. Efter perforering av den endopelvinska fascian leds nålens spets genom det retropubiska utrymmet längs baksidan av pubis symphysis. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 7. Efter perforering av den endopelvinska fascian leds nålens spets genom det retropubiska utrymmet längs baksidan av pubis symphysis. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
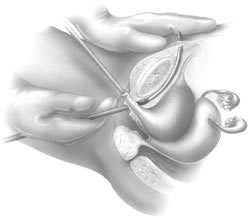 Fig. 8. Efter perforering av fascia rectus används en hand för att palpera nålspetsen suprapubiskt och leda nålen till buksnittet (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 8. Efter perforering av fascia rectus används en hand för att palpera nålspetsen suprapubiskt och leda nålen till buksnittet (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Den rigida kateterguiden och Foley-katetern avlägsnas och diagnostisk uretrocystoskopi utförs för att utvärdera om det finns någon oavsiktlig skada på urinröret eller urinblåsan. När korrekt nålplacering har bekräftats passerar nålarna helt genom buksnittet. Förfarandets steg upprepas sedan på motsatt sida. Man bör se till att tejpen inte vrids under urinröret (fig. 9).
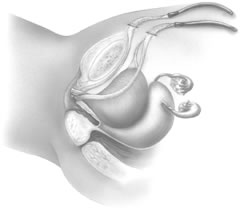 Fig. 9. Efter att tekniken upprepas på andra sidan är den spänningsfria vaginala tejpslingan på plats, med tejpen liggande platt mot den bakre ytan av midurethra. (Kohli N, Miklos JR, Lucente V. Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Fig. 9. Efter att tekniken upprepas på andra sidan är den spänningsfria vaginala tejpslingan på plats, med tejpen liggande platt mot den bakre ytan av midurethra. (Kohli N, Miklos JR, Lucente V. Tension-free vaginal tape: a minimally invasive technique for treating female SUI. Contemp Ob/Gyn May 1999)
Efter korrekt placering av TVT-enheten och innan den skyddande plasthylsan avlägsnas, utförs ett hosttest för att identifiera bandets korrekta placering. Hosttestet utförs med full blåsa (250-300 ml saltlösning) (fig. 10). När tejpen är korrekt placerad avlägsnas plasthöljet och prolennätet lämnas på plats utan spänning under midurethra. Bandets abdominella ändar skärs av strax under hudytan. Ingreppet avslutas med stängning av de abdominella och vaginala snitten (fig. 11).
 Fig. 10. Nålarna lossas och ett instrument placeras mellan tejpen och urinröret. Genom att dra försiktigt i båda ändarna kommer tejpen i kontakt med urinröret, och korrekt spänning justeras med ett intraoperativt hoststress-test. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: En minimalt invasiv teknik för behandling av SUI hos kvinnor. Contemp Ob/Gyn May 1999)
Fig. 10. Nålarna lossas och ett instrument placeras mellan tejpen och urinröret. Genom att dra försiktigt i båda ändarna kommer tejpen i kontakt med urinröret, och korrekt spänning justeras med ett intraoperativt hoststress-test. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: En minimalt invasiv teknik för behandling av SUI hos kvinnor. Contemp Ob/Gyn May 1999)
 Fig. 11. Incisionerna är stängda. Det avslutade förfarandet möjliggör fixering av tejpen under midurethra med ändarna strax under hudnivån. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: En minimalt invasiv teknik för behandling av SUI hos kvinnor. Contemp Ob/Gyn May 1999)
Fig. 11. Incisionerna är stängda. Det avslutade förfarandet möjliggör fixering av tejpen under midurethra med ändarna strax under hudnivån. (Kohli N, Miklos JR, Lucente V: Tension-free vaginal tape: En minimalt invasiv teknik för behandling av SUI hos kvinnor. Contemp Ob/Gyn May 1999)
TVT Obturator
Obturatorslingan består av en engångstrokar av rostfritt stål på ett plasthandtag i spiralform för passage runt den nedre pubisramusen in genom obturatorrummet. Den innehåller samma nät som den ursprungliga TVT-anordningen (fig. 12).
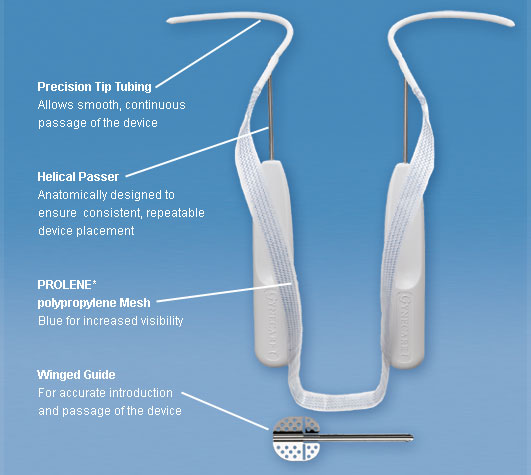 Fig. 12. TVT-obturator (Gynecare, Somerville, NJ)
Fig. 12. TVT-obturator (Gynecare, Somerville, NJ)
Även denna slinga kan utföras under lokalbedövning med intravenös sedering och utförs med patienten i dorsal litotomiläge. Dissektionen för placering är den viktigaste skillnaden jämfört med den obturatoriska metoden. Efter att det vaginala snittet i mittlinjen har gjorts under midurethralen på samma sätt som vid användning av TVT, utförs den paraurethrala dissektionen 45 grader från mittlinjen strax under pubisramerna på båda sidor. Innan slingan sätts in görs markeringar på insidan av låren, antingen genom att använda urinröret som riktmärke eller genom palpation av foramen obturatoricus, för att markera de anticiapterade utgångsställena för trokärerna. Dessa platser infiltreras också med lokalbedövning före snittet. En stålvingeguide gör det lättare och säkrare att placera trokarspetsarna i de paraurethrala dissektionstunnlarna och fungerar som en ”skohorn” för att hålla trokarn i det önskade utrymmet. En styv kateterguide är inte nödvändig eftersom denna slinga inte går in i Retzius-utrymmet eller kommer så nära blåsan under placeringen (fig. 13).
 Fig. 13. Införande av vingad guide och första TVT obturatortrokar
Fig. 13. Införande av vingad guide och första TVT obturatortrokar
När trokars spets har förts in längs den vingade guidens hålighet trycks spetsen försiktigt inåt längs guidens bana tills en liten ökning följt av en minskning av motståndet känns och obturatormembranet perforeras. Den bevingade styrningen avlägsnas sedan och anordningens handtag roteras försiktigt och förs vertikalt mot mittlinjen, vilket gör att trokars spets kommer i nivå med huden och mot den tidigare ritade hudmarkeringen (fig. 14).
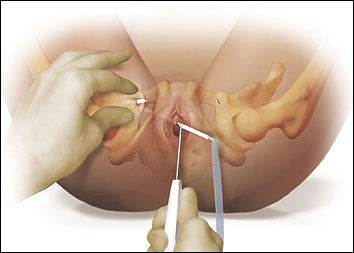 Fig. 14. Spetsen förs ut genom huden på lårets insida genom rotation av apparatens handtag
Fig. 14. Spetsen förs ut genom huden på lårets insida genom rotation av apparatens handtag
Metalltrokaret backas sedan ut och lämnar plastkanylen med fastsatt sling på plats. Nätet dras sedan genom snittet och plastkanylen skärs av och avlägsnas från nätet. Samma förfarande upprepas på den andra sidan. Efter den första placeringen kan en cystoskopi och ett hosttest utföras med slingan sakta åtdragen på varje sida lika mycket som önskat. När den slutliga placeringen har fastställts, antingen visuellt eller genom hostprov, stabiliseras nätet med hjälp av en hemostat eller annan anordning och de plasthöljen som täcker nätbandet kan avlägsnas bilateralt. Incisionerna försluts sedan på lämpligt sätt (fig. 15).
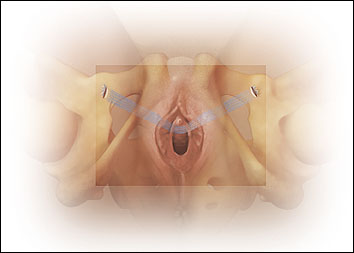 Fig. 15. Obturatorbandet ligger i ett ”hammockläge” 45 grader från mittlinjen.
Fig. 15. Obturatorbandet ligger i ett ”hammockläge” 45 grader från mittlinjen.
Single Incision Slings
TVT SECUR.
Likt sina föregångare, TVT och TVT Obturator (Ethicon, Somerville, NJ), är TVT Secur ett polypropennät eller ”band”. Bandets geometri är mycket annorlunda med TVT Secur än tidigare versioner och mäter endast 8 cm i längd och 1 cm i bredd. Dessutom skärs kanterna med en laser i stället för med en mekanisk kniv, vilket gör att kanterna förseglas termiskt, vilket bibehåller dess platta form och förhindrar att den krullar ihop sig när man utövar kraft. Nätets ändar är laminerade med Vicryl (Ethicon, Somerville, NJ) och polydioxanonfiltjackor som hjälper till att fästa nätet i målvävnaden så att insättningsanordningarna kan backas ut efter slutlig placering. TVT Secur ger flexibilitet när det gäller placering i antingen en ”U”-konfiguration (jämförbar med den retropubiska slingmetoden) eller en ”hängmatta”-konfiguration (jämförbar med TVT-O) med hjälp av samma instrument. Även om liknande skarpa dissektionstekniker krävs jämfört med föregående slings, måste något större parauretrala och vaginala snitt (~1,5 cm) göras för att rymma anordningens större bredd. Det urogenitala diafragmet, muskeln obturator internus och membranen obturator ska inte penetreras under den skarpa dissektionen eftersom detta kan minska fixeringsspetsarnas hållningsförmåga. På samma sätt bör man se till att inte överinfiltrera med lokalbedövningsmedel i målets fixeringsvävnad, vilket kan påverka utdragningskraften negativt. En nålförare används för stabilisering medan kirurgens tumme utövar tryck under införandet. Cystoskopi rekommenderas fortfarande för båda tillvägagångssätten; tillverkaren noterar dock att cystoskopi är på läkarens gottfinnande för hängmattekonfigurationen (Fig. 16).
 Fig. 16. TVT Secur (Gynecare, Somerville, NJ)
Fig. 16. TVT Secur (Gynecare, Somerville, NJ)
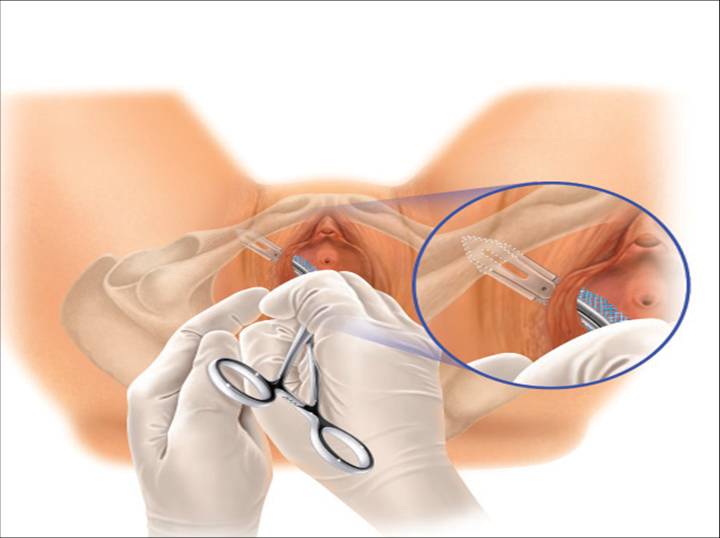 Fig. 17. ”U-konfiguration
Fig. 17. ”U-konfiguration
Placeringen med U-konfiguration liknar mest den ursprungliga TVT-placeringen, med anordningens spets roterad cirka 45 grader från den vertikala mittlinjen. Anordningens platta spets måste vara i direkt och omedelbar kontakt med baksidan av blygdbenet samtidigt som den trycks in i den täta bindväven i det urogenitala diafragmet. En styv kateterguide rekommenderas för att förflytta blåsan och urinröret till motsatt sida under införandet (Fig. 17).
 Fig. 18. ”Hammock”-konfiguration
Fig. 18. ”Hammock”-konfiguration
Denna placering är identisk med den för obturatorslingans tillvägagångssätt. Spetsen på insticksanordningen lutas inåt i en 45-graders vinkel från sagittala mittlinjen när spetsen trycks in precis under den bakre kanten av den nedre ischiopubiska ramus inferior och in i obturator internus-muskeln. Återigen är det viktigt med nära kontakt med benet under placeringen (Fig. 18).
Miniarc
MiniArc använder en 2,3 mm nål som är skild från nätet och som har fastsatta självfixerande spetsar som skiljer sig från TVT Secur. Den har också en valfri redockningsfunktion som ger kirurgen möjlighet till ytterligare intraoperativ spänning under placeringen om så önskas. Liksom sina föregångare kräver MiniArc endast ett enda, 1,5 cm långt vaginalt snitt och kan utföras med lokal, spinal eller allmän anestesi. De permanenta spetsarna placeras strax bortom obturatormembranet och håller slingan på plats. Miniarc har endast en placering på samma sätt som TVT Secur Hammock-konfigurationen, med armarna placerade i en 45 graders vinkel från mittlinjen. Den önskade placeringen är dock inte i muskeln obturator internus, utan bara i membranet obturator (Fig.19).