US Pharm. 2013;38(3):33-41.
ABSTRACT: Choroba pęcherzyka żółciowego, szczególnie kamica żółciowa (gallstones), dotyka ponad 20 milionów Amerykanów każdego roku. Patientsoften go undiagnosed because cholelithiasis often does not present withsymptoms. Objawy wahają się od mdłości lub dyskomfortu w jamie brzusznej do żółciopędów i żółtaczki. Choroby pęcherzyka żółciowego są diagnozowane najdokładniej za pomocą technik obrazowych. Jednakże, wartości laboratoryjne, takie jak morfologia krwi, badanie czynności wątroby oraz amylaza i lipaza w surowicy powinny być uwzględnione, aby pomóc w rozróżnieniu rodzaju choroby pęcherzyka żółciowego i/lub zidentyfikowaniu związanych z nią powikłań. Najskuteczniejszą metodą leczenia pacjentów z chorobą pęcherzyka żółciowego jest operacja. Na chorobę pęcherzyka żółciowego ma wpływ dieta, ćwiczenia fizyczne i odżywianie, a pacjentów należy zachęcać do włączenia tych zdrowych nawyków do ich stylu życia w celu zmniejszenia ryzyka wystąpienia zaburzeń pęcherzyka żółciowego.
Najczęstszą postacią choroby pęcherzyka żółciowego jest kamica żółciowa.1 Kamica żółciowa dotyka ponad 20 milionów Amerykanów rocznie, powodując bezpośrednie koszty w wysokości ponad 6,3 miliarda dolarów.2Kamica żółciowa przebiega na ogół bezobjawowo i zazwyczaj jest wykrywana podczas zabiegu chirurgicznego wykonywanego z powodu innego schorzenia lub podczas autopsji.1,2 W Stanach Zjednoczonych kamica żółciowa jest najczęstszym rozpoznaniem szpitalnym wśród chorób przewodu pokarmowego i wątroby.3,4Chociaż kamica żółciowa przebiega zwykle bezobjawowo, u niektórych pacjentów dochodzi do progresji choroby do bezobjawowej. Podstawowym objawem klinicznym i powikłaniem kamicy żółciowej jest zapalenie pęcherzyka żółciowego.1,2 Rzadziej, u pacjentów z ciężkimi przypadkami, może dojść do zapalenia trzustki, perforacji pęcherzyka żółciowego lub innych chorób pęcherzyka żółciowego (TABELA 1).1,5-8

Patofizjologia
Kamienie żółciowe to twarde, podobne do kamyków struktury, które blokują przewód pęcherzykowy. Tworzenie się kamieni żółciowych jest często poprzedzone obecnością osadu żółciowego, lepkiej mieszaniny glikoprotein, złogów wapnia i kryształów cholesterolu w pęcherzyku żółciowym lub przewodach żółciowych.5 W Stanach Zjednoczonych większość kamieni żółciowych składa się głównie z żółci przesyconej cholesterolem.1,2To przesycenie, które wynika ze stężenia cholesterolu większego niż procent jego rozpuszczalności, jest spowodowane przede wszystkim nadmiernym wydzielaniem cholesterolu na skutek zmienionego wątrobowego metabolizmu cholesterolu.1,3 Zaburzona równowaga pomiędzy białkami pronukleacyjnymi (sprzyjającymi krystalizacji) i antynukleacyjnymi (hamującymi krystalizację) w żółci również może przyspieszać krystalizację cholesterolu w żółci.1-3,5 Mucyna, mieszanina aglikoprotein wydzielana przez komórki nabłonka dróg żółciowych, została udokumentowana jako białko pronukleacyjne. Uważa się, że to właśnie zmniejszona degradacja mucyny przez enzymy lizosomalne sprzyja tworzeniu się kryształów cholesterolu.3
Utrata motoryki mięśniowo-ściennej pęcherzyka żółciowego i nadmierny skurcz zwieraczy również biorą udział w tworzeniu kamieni żółciowych.1 Ta hipomotoryka prowadzi do przedłużonego zastoju żółci (opóźnione opróżnianie pęcherzyka żółciowego), wraz ze zmniejszeniem funkcji zbiornika.3,5 Brak przepływu żółci powoduje jej gromadzenie się i zwiększa predyspozycje do tworzenia się kamieni. Nieefektywne napełnianie i większy odsetek żółci wątrobowej kierowanej z pęcherzyka do przewodu żółciowego małego może wystąpić w wyniku hipomotoryki.1,5
Często kamienie żółciowe składają się z bilirubiny, substancji chemicznej, która jest wytwarzana w wyniku standardowego rozpadu krwinek czerwonych. Sugerowanymi przyczynami powstawania kamieni bilirubinowych są: zakażenie dróg żółciowych oraz zwiększone krążenie jelitowo-wątrobowe bilirubiny. Kamienie bilirubiny, często określane jako kamienie barwnikowe, występują głównie u pacjentów z zakażeniami dróg żółciowych lub przewlekłymi chorobami hemolitycznymi (lub uszkodzonymi krwinkami czerwonymi).1,3,6 Kamienie barwnikowe występują częściej w Azji i Afryce.3,6
Patogeneza zapalenia pęcherzyka żółciowego najczęściej wiąże się z osadzaniem się kamieni żółciowych w szyi pęcherzyka, torebce Hartmanna lub przewodzie żółciowym; kamienie żółciowe nie zawsze są jednak obecne w zapaleniu pęcherzyka żółciowego.5 Ciśnienie na pęcherzyk żółciowy wzrasta, narząd ulega powiększeniu, jego ściany grubieją, zmniejsza się dopływ krwi i może powstać wysięk.2,5 Zapalenie pęcherzyka żółciowego może być ostre lub przewlekłe, z powtarzającymi się epizodami ostrego zapalenia potencjalnie prowadzącymi do przewlekłego zapalenia pęcherzyka żółciowego. Pęcherzyk żółciowy może zostać zainfekowany przez różne mikroorganizmy, w tym te, które są gazotwórcze. Zapalony pęcherzyk żółciowy może ulec martwicy i zgorzeli, a jeśli nie jest leczony, może przejść w objawową sepsę.1,2,5 Brak właściwego leczenia zapalenia pęcherzyka żółciowego może spowodować perforację pęcherzyka żółciowego, zjawisko rzadkie, ale zagrażające życiu.2,5,7Zapalenie pęcherzyka żółciowego może również prowadzić do kamiczego zapalenia trzustki, jeśli kamienie przedostaną się do zwieracza Oddiego i nie zostaną usunięte, blokując przewód trzustkowy.1
CZYNNIKI RYZYKA
Czynniki genetyczne i środowiskowe przyczyniają się do rozwoju choroby pęcherzyka żółciowego.płeć żeńska, poprzednie ciąże i rodzinne występowanie choroby pęcherzyka żółciowego są silnie skorelowane z występowaniem kamicy żółciowej.1,3 Około 60% pacjentów z ostrym zapaleniem pęcherzyka żółciowego stanowią kobiety; choroba ma jednak cięższy przebieg u mężczyzn.2 Estrogeny zwiększają stężenie cholesterolu i jego nasycenie w żółci oraz sprzyjają hipomotoryce pęcherzyka żółciowego.1 Zmniejszona motoryka pęcherzyka żółciowego jest powszechnie obserwowana w czasie ciąży.9
Inne czynniki ryzyka obejmują wysokie spożycie tłuszczów i węglowodanów w diecie, siedzący tryb życia, cukrzycę typu 2 i dyslipidemię (zwiększone stężenie triglicerydów i niskie HDL).3,9 Dieta bogata w tłuszcze i węglowodany predysponuje pacjenta do otyłości, która zwiększa syntezę cholesterolu, wydzielanie żółciowe cholesterolu i przesycenie cholesterolu. Bezpośredni związek między wysokim spożyciem tłuszczów a ryzykiem kamicy żółciowej nie został jednak ustalony, ponieważ wcześniejsze badania przyniosły kontrowersyjne wyniki.9 Ostre zapalenie pęcherzyka żółciowego rozwija się częściej u chorych na objawową kamicę żółciową z cukrzycą typu 2 niż u bezobjawowych chorych bez tej choroby.2 Chorzy ci są również bardziej narażeni na wystąpienie powikłań.
Największą częstością występowania kamicy żółciowej charakteryzują się Indianie amerykańscy, u których choroba ta osiąga rozmiary epidemii. Choroba pęcherzyka żółciowego występuje również u Latynosów chilijskich i meksykańskich.3,9 Oprócz pochodzenia etnicznego, wiek odgrywa rolę w chorobie kamicy żółciowej.Pacjenci, u których rozwija się powikłana, objawowa kamica żółciowa są zazwyczaj starsi, a typowa pacjentka z kamicą żółciową ma 40 lat.1,2
Prezentacja kliniczna
Kamica żółciowa przebiega na ogół bezobjawowo. W rzadkich przypadkach, gdy u pacjenta rozwija się objawowa kamica żółciowa, objawy mogą być różne, od łagodnych nudności lub dyskomfortu w jamie brzusznej do kolki żółciowej i żółtaczki.1,5,10Kolka żółciowa, zwykle ostra, jest poposiłkowym bólem nadbrzusza lub prawego podżebrza, który trwa od kilku minut do kilku godzin. Ból często promieniuje do pleców lub prawego barku, a w bardziej nasilonych przypadkach mogą mu towarzyszyć nudności i wymioty.W badaniu fizykalnym stwierdza się tkliwość prawego górnego kwadrantu i wyczuwalny naciek w okolicy pęcherzyka żółciowego.5,10Zapalenie pęcherzyka żółciowego przebiega w ten sam sposób; jednak niedrożność przewodu pęcherzykowego jest trwała (a nie przejściowa) i często występuje gorączka.10 U pacjenta z zapaleniem pęcherzyka żółciowego może również wystąpić objaw Murphy’ego (dyskomfort tak silny, że pacjent przestaje oddychać podczas dotykania pęcherzyka żółciowego) lub żółtaczka. Żółtaczka, żółte przebarwienie skóry i twardówki oczu, występuje, gdy przewód żółciowy wspólny jest niedrożny z powodu uderzenia kamienia w torebce Hartmanna (zespół Mirizziego). Mogą również występować inne niespecyficzne objawy, takie jak niestrawność, nietolerancja tłustych lub smażonych potraw, odbijanie się i wzdęcia.1,5,10
Diagnostyka
Obecne techniki diagnozowania choroby pęcherzyka żółciowego są mniej inwazyjne i pozwalają pacjentom na szybszy powrót do zdrowia niż miało to miejsce w przypadku wcześniejszych procedur diagnostycznych.10 Chociaż częstość występowania kamicy żółciowej w Stanach Zjednoczonych jest dość duża, niewielu pacjentów zgłasza się z objawami.4 Może to komplikować i wydłużać diagnostykę. CBC, badanie czynności wątroby oraz amylaza i lipaza w surowicy powinny być włączone do badań laboratoryjnych, aby pomóc w rozróżnieniu różnych typów chorób pęcherzyka żółciowego i/lub rozpoznaniu powikłań spowodowanych chorobą pęcherzyka żółciowego (TABELA 2).5,10
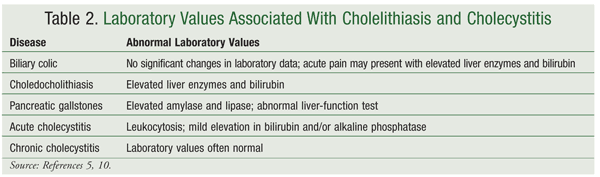
Diagnozę kamicy żółciowej, zapalenia pęcherzyka żółciowego i innych chorób pęcherzyka żółciowego można potwierdzić za pomocą kilku różnych technik obrazowania.Ultrasonografia i cholescyntygrafia są badaniami obrazowymi najczęściej stosowanymi w diagnostyce kamicy żółciowej i zapalenia pęcherzyka żółciowego.10Pozytywne wyniki badania ultrasonograficznego obejmują kamienie, pogrubienie ściany pęcherzyka żółciowego, płyn okołopęcherzykowy i objaw Murphy’ego (tj. ból) przy kontakcie z sondą ultrasonograficzną.10Ultrasonografia wykonywana na czczo pozwala na postawienie prawidłowego rozpoznania w ponad 90% przypadków, ale kamica żółciowa może być przeoczona w 50% przypadków.3
Kolescyntygrafia, zwana również skanem wątrobowo-żółciowym z kwasem iminodioctowym (hepatobiliary iminodiac acid – HIDA), jest stosowana do oceny czynności pęcherzyka żółciowego i rozpoznania ostrego zapalenia pęcherzyka żółciowego. Skan HIDA nie jest pomocny w rozpoznawaniu przewlekłego zapalenia pęcherzyka żółciowego.11 U pacjentów ambulatoryjnych cholescyntygrafia pozwala na postawienie prawidłowego rozpoznania w ponad 95% przypadków. Jednak cholescyntygrafia może dawać wyniki fałszywie dodatnie u 30% do 40% pacjentów hospitalizowanych, szczególnie tych, którzy są odżywiani pozajelitowo. U tych pacjentów preferowaną metodą diagnostyczną jest ultrasonografia.10 Wyniki cholescyntygrafii uznaje się za nieprawidłowe, gdy radioaktywny znacznik lub barwnik nie uwidacznia pęcherzyka żółciowego, wolno przemieszcza się przez drogi żółciowe lub jest wykrywany poza układem żółciowym.12
Jeśli podejrzewa się kamicę przewodową, korzystne może być wykonanie endoskopowej cholangiopankreatografii wstecznej (ECPW). ERCP jest stosowana do identyfikacji wspólnych kamieni żółciowych i może być również stosowana do ich usuwania.ERCP wiąże się z powikłaniami, takimi jak zapalenie trzustki. Techniki nieinwazyjne, takie jak ultrasonografia endoskopowa, mogą być stosowane do wykrywania kamicy żółciowej, ale nie do usuwania kamieni.4,11 Można stosować tomografię komputerową, ale jest ona uważana za mniej dokładną niż inne metody obrazowania, ponieważ wykrywa około 75% kamieni żółciowych.4,10Cholangiopankreatografia rezonansu magnetycznego (MRCP) jest metodą obrazowania stosowaną do wykrywania kamicy żółciowej i innych nieprawidłowości w drogach żółciowych. MRCP ma czułość około 98%.4,11
Leczenie
Pacjenci z bezobjawową kamicą żółciową nie wymagają leczenia.5 Leczeniem z wyboru w przypadku objawowej kamicy żółciowej jest obecnie cholecystektomia laparoskopowa, podczas gdy wcześniej była to cholecystektomia otwarta.3,10 Cholecystektomia laparoskopowa wiąże się z krótszym pobytem w szpitalu i szybszym okresem rekonwalescencji niż cholecystektomia otwarta. Bezwzględne przeciwwskazania do tej procedury obejmują niezdolność do wytrzymania znieczulenia ogólnego, trudne do opanowania zaburzenia krwawienia i schyłkową niewydolność wątroby.3,5 U chorych, którzy nie mogą lub nie chcą poddać się operacji, endoskopowa dekompresja za pomocą wewnętrznego stentu do pęcherzyka żółciowego może pomóc w zapobieganiu powikłaniom i służyć jako paliatywne leczenie długoterminowe.5 Leczenie nieoperacyjne, które obejmuje rozpuszczanie kamieni żółciowych za pomocą doustnych kwasów żółciowych i litotrypsji falą uderzeniową, może być kolejną opcją u takich chorych. Jednak leczenie nieoperacyjne jest czasochłonne i wiąże się z wysokimi kosztami, niską skutecznością i wysokim odsetkiem nawrotów.5,13
Doustne kwasy żółciowe stosowane do rozpuszczania kamieni żółciowych obejmują kwas chenodezoksycholowy (chenodiol) i kwas ursodezoksycholowy (ursodiol) (TABELA 3).5,14Doustne kwasy żółciowe są najbardziej skuteczne w przypadku małych kamieni żółciowych (0,5-1 cm), a ich usunięcie może trwać do 24 miesięcy. Ursodiol jest najczęściej stosowanym doustnym kwasem żółciowym, ze względu na jego bezpieczniejszy profil działań niepożądanych w porównaniu z chenodiolem. Chenodiol jest związany z biegunką zależną od dawki, jak również z hepatotoksycznością, hipercholesterolemią i leukopenią, co ogranicza jego stosowanie.14
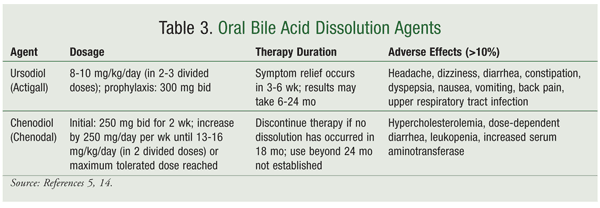
Zmiany w odżywianiu i stylu życia mogą być korzystne w zapobieganiu i leczeniu kamicy żółciowej. Ponieważ otyłość jest związana ze zwiększonym ryzykiem wystąpienia kamicy żółciowej, zmniejszenie masy ciała może pomóc w zapobieganiu tworzenia się kamieni żółciowych.15 Jednak zbyt szybka utrata masy ciała może sprzyjać tworzeniu się kamieni żółciowych. Czynniki żywieniowe, które mogą pomóc w zapobieganiu tworzenia się kamieni żółciowych obejmują tłuszcze wielonienasycone, tłuszcze jednonienasycone, błonnik pokarmowy i kofeinę.15 Wykazano, że olej rybi i umiarkowane spożycie alkoholu obniżają poziom trójglicerydów, zmniejszają nasycenie cholesterolu żółciowego i zwiększają poziom HDL.3,9
Pacjenci z ostrym zapaleniem pęcherzyka żółciowego wymagają hospitalizacji w celu całkowitego zatrzymania stolca, podania płynów i żywienia pozajelitowego oraz antybiotyków dożylnych.5 Opcje chirurgicznego leczenia zapalenia pęcherzyka żółciowego obejmują przezskórną cholecystostomię, otwartą cholecystostomię i laparoskopową cholecystostomię.10
Wniosek
Zapalenia pęcherzyka żółciowego są najczęściej wtórne do kamicy żółciowej.Podczas gdy większość przypadków kamicy żółciowej przebiega bezobjawowo, niektóre z nich mogą przekształcić się w chorobę objawową. Czynniki, które mogą zwiększyć ryzyko lub podatność na choroby pęcherzyka żółciowego obejmują płeć, pochodzenie etniczne, historię medyczną, historię rodziny oraz dietę i odżywianie. Choroba pęcherzyka żółciowego jestdiagnozowana głównie poprzez techniki obrazowania. Te techniki diagnostyczne mają swoje wady i zalety, a co najważniejsze, ich dokładność jest różna. Jedna technika może być preferowana w zależności od rodzaju choroby pęcherzyka żółciowego lub prezentowanych objawów. Pacjenci bezobjawowi na ogół nie wymagają leczenia. Chirurgia jest najczęstszym sposobem leczenia, ale alternatywy niechirurgiczne są dostępne dla pacjentów, którzy nie mogą lub nie chcą poddać się operacji. Pharmacists can play a rolein the treatment of gallbladder disease by educating patients about therisk factors for gallbladder disease-particularly cholelithiasis-andabout how the risk can be reduced with proper nutrition, diet, andexercise.
1. Mills JC, Stappenbeck TS, Bunnett NW. Choroby przewodu pokarmowego. W: McPhee SJ, Hammer GD, eds. Pathophysiology of Disease: An Introduction to Clinical Medicine. 6th ed. New York, NY: McGraw-Hill Medical; 2010.
2. Strasberg SM. Acute calculous cholecystitis. N Engl J Med. 2008;358:2804-2811.
3. Marschall HU, Einarsson C. Gallstone disease. J Intern Med. 2007;261:529-542.
4. Bar-Meir S. Gallstones: prevalence, diagnosis and treatment. Isr Med Assoc J. 2001;3:111-113.
5. Kalloo AN, Kantsevoy SV. Gallstones and biliary disease. Prim Care. 2001;28:591-606.
6. Choi Y, Silverman WB. Biliary tract disorders, gallbladderdisorders and gallstone pancreatitis. American College ofGastroenterology.http://patients.gi.org/topics/biliary-tract-disorders-gallbladder-disorders-and-gallstone-pancreatitis.Accessed October 27, 2012.
7. Derici H, Kara C, Bozdag AD, et al. Diagnostyka i leczenie perforacji pęcherzyka żółciowego. World J Gastroenterol. 2006;12:7832-7836.
8. Myers RP, Shaffer EA, Beck PL. Gallbladder polyps: epidemiology, natural history and management. Can J Gastroenterol. 2002;16:187-194.
9. Cuevas A, Miquel JF, Reyes MS, et al. Diet as a risk factor for cholesterol gallstone disease. J Am Coll Nutr. 2004;23:187-196.
10. Vogt DP. Gallbladder disease: an update on diagnosis and treatment. Cleve Clin J Med. 2002;69:977-984.
11. University of Maryland Medical Center. Gallstones and gallbladderdisease.www.umm.edu/patiented/articles/what_gallstones_gallbladder_disease_000010_1.htm.Accessed November 27, 2012.
12. Mayo Clinic. HIDA scan. www.mayoclinic.com/health/hida-scan/MY00320/DSECTION=results. Accessed November 27, 2012.
13. Ahmed A, Cheung RC, Keeffe EB. Management of gallstones and their complications. Am Fam Physician. 2000;61:1673-1680.
14. Nunes D. Dissolution therapy for the treatment of gallstones. UpToDate . www.uptodate.com/contents/dissolution-therapy-for-the-treatment-of-gallstones. Dostęp 4 lutego 2013.
15. Gaby AR. Nutritional approaches to prevention and treatment of gallstones. Altern Med Rev. 2009;14:258-267.
.