INTRODUCTION
We wszystkich rejestrach populacyjnych dotyczących tej choroby współczynniki zachorowalności i umieralności z powodu ostrego zawału mięśnia sercowego (AMI) są większe u mężczyzn niż u kobiet1-4 (ryc. 1). Stosunek umieralności z powodu AMI między mężczyznami i kobietami zależy od wieku5 i różni się w zależności od kraju, z wielkością od 2 do prawie 6 w grupie wiekowej od 35 do 64 lat6 (ryc. 2). Średnio kobiety, u których dochodzi do AMI, robią to 7 do 10 lat później niż mężczyźni.7,8 Mimo tych różnic uważa się, że choroba wieńcowa będzie nadal główną indywidualną przyczyną zgonów w krajach rozwiniętych i prawdopodobnie w krajach rozwijających się.9
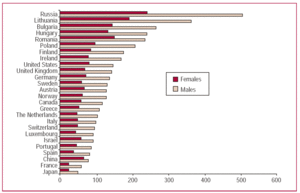
Rycina 1. Współczynniki skorygowane względem wieku na 1 000 000 ludności u mężczyzn i kobiet w momencie zgonu z powodu choroby niedokrwiennej serca w kilku krajach rozwiniętych w 2002 r.
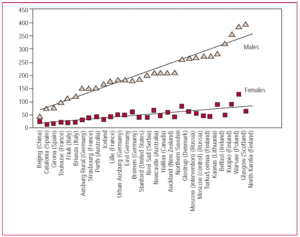
Rycina 2. Stosunek mężczyzn do kobiet w odniesieniu do współczynnika zgonów w 38 ośrodkach MONICA-WHO uporządkowany według rosnącego współczynnika umieralności populacyjnej u 35-64-letnich mężczyzn. Adaptacja z Chambless i wsp.6
Przewaga kobiet w zakresie zapadalności i śmiertelności jest tracona w przypadku AMI, ponieważ śmiertelność populacyjna w ciągu 28 dni jest większa u kobiet, zwłaszcza u pacjentów hospitalizowanych.10-36
Starszy wiek i częstsze występowanie chorób współistniejących (zwłaszcza cukrzycy, nadciśnienia tętniczego i niewydolności serca) u kobiet wyjaśniają niektóre z tych różnic7 i były wymieniane jako jedne z przyczyn prowadzących do tej niekorzystnej sytuacji. Niemniej jednak różnice te utrzymują się w wielu badaniach mimo uwzględnienia tych czynników.10,11,14,15,19,30,32,33,36 Rokowanie średnio- i długoterminowe jest jednak podobne u obu płci wśród osób, które przeżyły 28 dni od wystąpienia objawów, jeśli uwzględni się różnice dotyczące cech obu płci.32-46
Problem chorób naczyniowo-mózgowych (cerebrovascular disease, CVD) w Katalonii i Hiszpanii od lat 50. ubiegłego wieku nadal zmniejsza się pod względem umieralności populacji i dzieje się tak szybciej niż w przypadku choroby niedokrwiennej serca. Ta szybka redukcja umieralności z powodu CVD oznacza, że Hiszpania znajduje się wśród krajów o najniższych wskaźnikach w rozwiniętym świecie (ryc. 3). Standaryzowany skumulowany współczynnik zachorowalności w przedziale wiekowym od 45 do 84 lat tylko w Katalonii (268/100 000) (dane niepublikowane) jest nieco wyższy niż obserwowany w połowie lat 80. we Francji (238/100 000) i znacznie niższy niż w niektórych krajach rozwiniętych.47 Wskaźniki zachorowalności i umieralności (dane niepublikowane) z powodu ChUK są również wyższe u mężczyzn niż u kobiet48 (ryc. 4).
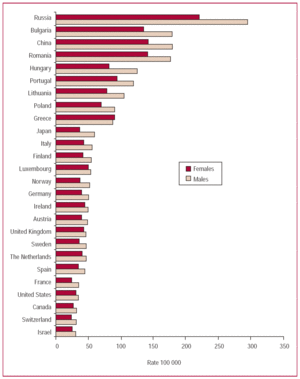
Ryc. 3. Współczynniki na 100 000 mieszkańców skorygowane o wiek w chwili zgonu z powodu chorób naczyniowo-mózgowych w kilku krajach uprzemysłowionych u mężczyzn i kobiet, w 2002 r.
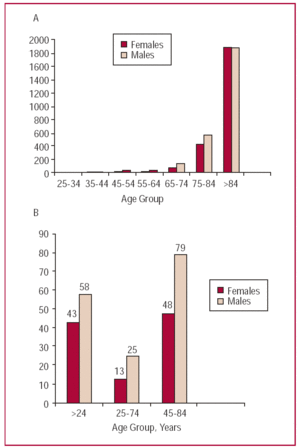
Rysunek 4. Specyficzne (A) i standaryzowane (B) współczynniki zgonów według wieku i płci na 100 000 mieszkańców z powodu chorób naczyniowo-mózgowych u osób w wieku powyżej 24 lat według dekady w Katalonii w 2002 roku.
Różnice między płciami w rokowaniu po AMI analizowano w badaniach obserwacyjnych i jako drugorzędowy punkt końcowy w badaniach klinicznych, a także w innych badaniach, które początkowo nie miały na celu rozwiązania tego problemu. Wszystkie te podejścia mają zalety i wady: podczas gdy badania populacyjne oferują szerszą wizję, która obejmuje zgony przedszpitalne z tych przyczyn, rejestry szpitalne dają możliwość bardziej szczegółowej analizy charakterystyki klinicznej pacjentów i chorób współistniejących. Poważnym ograniczeniem utrudniającym porównanie wyników różnych badań jest fakt stosowania różnych kryteriów doboru pacjentów.
Śmiertelność z powodu ostrego zawału serca
Śmiertelność populacyjna
Populacyjne rejestry mają tę zaletę, że obejmują pacjentów, którzy umierają z powodu AMI przed przyjęciem do szpitala, a zatem dają możliwość analizy śmiertelności występującej przed i po hospitalizacji w tej populacji.
Stwierdzono, że przypadki śmiertelne różnią się w zależności od płci: podczas gdy nagła śmierć częściej występuje u mężczyzn, kobiety mają gorsze ogólne rokowanie w ciągu 28 dni od wystąpienia objawów, a większość przypadków śmiertelnych występuje u pacjentów hospitalizowanych i 24 godziny po przyjęciu do szpitala.6,22,24
Ten rozkład wskazuje, że kobiety częściej umierają z powodu niewydolności serca niż z powodu ostrych powikłań spowodowanych niedokrwieniem mięśnia sercowego, takich jak komorowe zaburzenia rytmu.
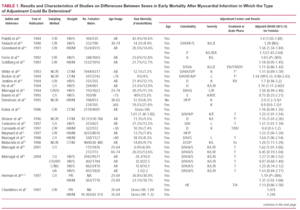
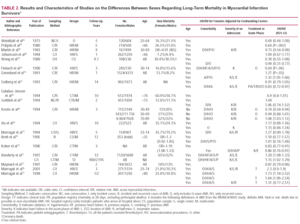
Ogółem śmiertelność skorygowana względem wieku u kobiet w wieku od 35 do 64 lat jest tylko nieznacznie większa niż u mężczyzn (odpowiednio 51,3 i 49.4%, odpowiednio),6 chociaż istnieje znaczne zróżnicowanie geograficzne: w 13 z 29 ośrodków objętych badaniem MONICA (Monitoring Trends and Determinants of Cardiovascular Diseases) stosunek kobiet do mężczyzn był istotnie >1, ale, co zaskakujące, w pozostałych nie stwierdzono istotnych różnic niekorzystnych dla mężczyzn (tab. 1). W Hiszpanii opisano interakcję między płcią a wiekiem w zakresie śmiertelności 28-dniowej, tak, że kobiety 49
Większość zdarzeń śmiertelnych (mediana, 70% u mężczyzn i 64% u kobiet) występuje, zanim pacjenci zdążą dotrzeć do szpitala.4,6,13,49-51 Po przyjęciu do szpitala śmiertelność skorygowana względem wieku jest większa wśród kobiet (odpowiednio 26,9 i 21,8%; współczynnik, 1,24).4,6
Istnieje silna odwrotna korelacja między współczynnikiem zdarzeń w populacji a współczynnikiem śmiertelności między mężczyznami i kobietami (ryc. 5). Kraje Europy Południowej stanowią przykład tego zjawiska: występuje tam niska częstość występowania AMI przy jednoczesnym wysokim stosunku umieralności kobiet do mężczyzn.2,6 Przyczyn tak znacznej geograficznej zmienności umieralności populacyjnej można z pewnością szukać w różnicach kulturowych, systemach opieki zdrowotnej oraz, bez wątpienia, w rzeczywistych różnicach w częstości występowania i ciężkości AMI. Mimo wszystko, żadna z tych hipotez nie została do tej pory dogłębnie zbadana i powinna stanowić obszar zainteresowania przyszłych badań.
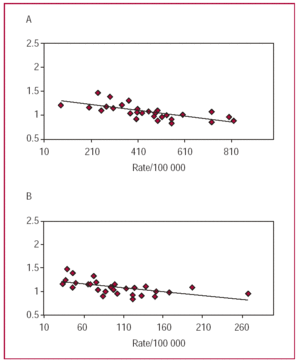
Ryc. 5. Współczynnik szans śmiertelności kobiet/mężczyzn w 38 ośrodkach MONICA/World Health Organization, uporządkowany według populacyjnej częstości występowania zawału serca u mężczyzn w wieku od 35 do 64 lat (A) oraz według populacyjnej częstości występowania zawału serca u kobiet w tym samym wieku (B).
Obserwacje u pacjentów hospitalizowanych
Wysoka śmiertelność przedszpitalna u obu płci jest poważnym wyzwaniem dla zdrowia publicznego i jeśli uda się ją zmniejszyć, będzie to miało większy wpływ na całkowitą śmiertelność w ciągu 28 dni z powodu AMI niż jakikolwiek inny dotychczasowy postęp terapeutyczny. W związku z tym należy przyznać, że system opieki zdrowotnej musi również skierować swoje wysiłki na pacjentów, którym udaje się dotrzeć do szpitala, a tym samym zmniejszyć śmiertelność szpitalną z powodu AMI.51
Brak jest szczegółowych informacji na temat obrazu klinicznego i historii chorób znacznej liczby pacjentów, którzy umierają przed przybyciem do szpitala, co utrudnia dokładne określenie etiologii zgonu z powodu choroby wieńcowej,1,5 a którzy są później włączani do rejestrów populacyjnych (1%-51%). Informacje te są natomiast dostępne w odniesieniu do chorych włączonych do rejestrów szpitalnych,6,12,21,49,52 które są zatem jedynymi, w których można określić, czy większa śmiertelność u kobiet po AMI jest związana z większą chorobowością współistniejącą czy ciężkością choroby.22
W tabeli 1 przedstawiono charakterystykę i podstawowe wyniki dotychczas opublikowanych badań, w których możliwe było oszacowanie względnego ryzyka zgonu po AMI dla kobiet oraz określenie, dla jakich zmiennych ryzyko było korygowane. W 14 z 19 rejestrów, które kolejno włączały pacjentów, ryzyko względne (RR) dla kobiet wynosiło >1,20, a w 9 było to >1,39. W 10 z tych badań RR było istotne statystycznie. Należy podkreślić, że RR wynosił 1,50 we wszystkich badaniach dotyczących obszaru śródziemnomorskiego – głównie hiszpańskich – i obejmujących szeroki zakres wiekowy. Tylko w 3 badaniach odnotowano RR mniejsze niż 1; w 2 z nich pacjenci byli w wieku >64 lat, ale ryzyko nie osiągnęło istotności statystycznej.
W badaniu MONICA-WHO stwierdzono podobną prawidłowość w odniesieniu do zależności między współczynnikiem 28-dniowej śmiertelności mężczyzn/kobiet a częstością występowania AMI wśród hospitalizowanych pacjentów.5 Stosunek śmiertelności kobiet do śmiertelności mężczyzn był również wyższy w obszarach o niższej zapadalności na AMI.13-16
Śmiertelność długoterminowa
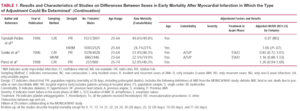
W niewielu badaniach porównywano śmiertelność mężczyzn i kobiet po upływie 6 miesięcy. Tabela 2 przedstawia wybór artykułów, które opisywały rozwój pacjentów w okresie od 6 miesięcy do 14 lat.13,30,31,34,36-38,41,42
Jeśli weźmiemy pod uwagę średni wiek w momencie wystąpienia objawów AMI, obserwacja trwająca ponad 15 lat dałaby podobne wyniki u obu płci.
Większe ryzyko śmiertelności u kobiet stwierdzono w obserwacji 10,14,39 Natomiast w badaniach, w których analizowano dłuższe okresy, nie obserwowano różnic między mężczyznami i kobietami, 13,29,30,32-34,37,43,44 większe ryzyko zgonu u kobiet35 lub statystycznie istotnie mniejszą śmiertelność wśród kobiet.31,36,38,41,42,44
ŹRÓDŁA ZMIAN, KTÓRE WPŁYWAJĄ NA PORÓWNYWALNOŚĆ WYNIKÓW
Kryteria selekcji różnią się w poszczególnych badaniach. Podstawa populacyjna może zmienić sposób postrzegania wyników badań.53 Górna granica wieku jest jednym z kluczowych czynników oceny różnic populacyjnych między płciami; jednak włączenie do rejestrów szpitalnych przypadków incydentalnych lub incydentalnych plus nawracających, AMI bez załamka Q lub pacjentów z niestabilną dławicą piersiową również może ograniczać porównywalność wyników.
Wiele badań, w których zajmowano się rolą płci w przeżywalności w AMI, nie było pierwotnie zaprojektowanych w tym celu, na przykład badania kliniczne lub rejestry AMI, do których włączano pacjentów niebędących kolejnymi pacjentami.11,19,20,25,32
Istnieje duża liczba czasów obserwacji stosowanych do ustalenia śmiertelności: w 28 dniu w skali populacji lub u pacjentów hospitalizowanych, w 28 dniu wśród pacjentów, którzy przeżyli 24 h, oraz śmiertelność przedszpitalna lub śmiertelność w 24 h to przykłady zmienności, które można znaleźć w literaturze, wraz z innymi mniej precyzyjnymi, takimi jak okres hospitalizacji.
Inne źródło zmienności i niepewności jest związane z niektórymi badaniami, z których wykluczono pacjentów zmarłych na oddziale ratunkowym. Ta stronniczość jest szczególnie ważna, ponieważ większość zgonów następuje w ciągu pierwszych 24 h.6
Tabele 1 i 2 zawierają skorygowane RR lub iloraz szans (OR). Istnieje jednak duża heterogeniczność w zakresie liczby i rodzaju zmiennych uwzględnianych w tej korekcie. Oprócz wieku, który jest wyraźnie czynnikiem zakłócającym związanym zarówno ze śmiertelnością, jak i płcią, inne zmienne związane z wcześniejszym ryzykiem u każdego pacjenta również wymagają dostosowania w celu uwzględnienia ich zdolności do reagowania na chorobę. Ponadto, procedury rewaskularyzacji stosowane wkrótce po wystąpieniu objawów mogą radykalnie zmienić rokowanie i powinny być również uwzględnione w modelach. Wreszcie, aby ustalić, czy wyższe ryzyko u kobiet jest związane z większą ciężkością choroby, można włączyć do modeli takie zmienne, jak wstrząs kardiogenny, obrzęk płuc lub poważne komorowe zaburzenia rytmu, które mogłyby pomóc w ocenie sytuacji zwiększonego poważnego ryzyka. Niestety, analizy wielowariantowe przeprowadzone w wielu badaniach wymienionych w tabelach 1 i 2 polegają jedynie na stopniowej regresji logistycznej. Fakt ten utrudnia porównywalność wyników.
Możliwe przyczyny gorszej prognozy krótkoterminowej u kobiet po pierwszym zawale mięśnia sercowego
Klasa Killipa mierzy obecność i nasilenie dysfunkcji lewej komory i jest jednym z najsilniejszych predyktorów śmiertelności po AMI.54 Kobiety, u których występuje ta dysfunkcja, częściej niż mężczyźni mają tło niewydolności serca i zwykle otrzymują więcej leków moczopędnych i inotropowych.26 Ogólnie jednak kobiety otrzymują mniej leczenia niż mężczyźni (patrz niżej).55-59 Funkcja rozkurczowa podczas niedokrwienia mięśnia sercowego jest prawdopodobnie związana z większą częstością klasy Killipa III-IV stwierdzaną u kobiet w ostrej fazie AMI. Niekoniecznie jednak towarzyszy temu gorsza frakcja wyrzutowa (w rzeczywistości obserwowano odwrotne zjawisko) lub bardziej rozległe zmiany martwicze niż u mężczyzn.28,29,35 Jak wspomniano, kobiety w ostrej fazie AMI prezentują gorszą klasę Killipa niż mężczyźni.13,28,59 Niezależnie od wieku w momencie rozpoznania, u kobiet dochodzi do poważniejszych powikłań w postaci niewydolności serca i ponownego zawału niż u mężczyzn, nawet jeśli czynność komór przy przyjęciu jest podobna. Może to świadczyć o mniejszej rezerwie sercowej u kobiet, prowadzącej do gorszej funkcji rozkurczowej.25 Te ewentualne różnice między płciami dotyczące funkcji rozkurczowej prawdopodobnie wymagają pogłębionych badań.
Co zaskakujące, u kobiet po AMI częściej niż u mężczyzn występuje niedomykalność mitralna, pęknięcie przegrody międzykomorowej, pęknięcie wolnej ściany, tętniaki komorowe, asystolia i zaawansowany blok przedsionkowo-komorowy,14,31,59 ale rzadziej migotanie lub częstoskurcz komorowy.14
Możliwość, że kobiety mają mniejszy kaliber tętnic wieńcowych, mniej naczyń bocznych lub dłużej trwające niedokrwienie również zostały zasugerowane jako wyjaśnienie tych różnic.21,25,28
Niektóre teorie są oparte na fizjopatologii. Obejmują one istnienie stanów nadkrzepliwości60 i skurczu tętnic wieńcowych,61 które są mechanizmami opisywanymi u młodych kobiet, co mogłoby tłumaczyć większą śmiertelność po AMI w porównaniu z mężczyznami, zarówno w perspektywie krótko-, jak i długoterminowej; różnic takich nie stwierdzono w wieku >75 lat.62,63
Opisano również możliwy mechanizm genetyczny, zgodnie z którym kobiety byłyby bardziej podatne na wystąpienie zdarzeń niedokrwiennych w porównaniu z mężczyznami, gdyby w ich rodzinie występowała choroba niedokrwienna serca.64
PREZENTACJA SYMPTOMÓW NIEDOKRWIENNYCH U KOBIET
W niektórych badaniach wykazano, że kobiety częściej niż mężczyźni po 55 roku życia prezentują nieme zawały serca,24 co można łatwo wytłumaczyć większą częstością występowania cukrzycy wśród pacjentów z AMI. Wyjaśniałoby to również fakt, że kobiety częściej niż mężczyźni prezentują objawy ciężkiej niewydolności serca jako pierwszy objaw AMI.13,16,21 Wydaje się, że kobiety nie tylko prezentują bardziej umiarkowane objawy AMI, ale również częściej występują u nich objawy nietypowe, takie jak dyskomfort w jamie brzusznej i duszność.54 Od 13 do 25% epizodów niedokrwienia mięśnia sercowego nie ma objawów z powodu obecności cukrzycy i starszego wieku.28
OPÓŹNIONA HOSPITALIZACJA
Przyjęcie do szpitala u kobiet jest opóźnione średnio o 1 h w porównaniu z mężczyznami, prawdopodobnie z powodu nietypowych objawów.56,59 Czynnik ten, wraz z opisanymi powyżej i starszym wiekiem, wyjaśniałby rzadsze stosowanie trombolizy i, częściowo, gorsze rokowanie krótkoterminowe.14,25,28,29,52
WYKORZYSTANIE PROCEDUR DIAGNOSTYCZNYCH I TERAPEUTYCZNYCH
Kobiety otrzymują również mniej agresywne leczenie farmakologiczne, z mniejszą ilością aspiryny, beta-blokerów (zarówno w ostrej fazie, jak i przy wypisie ze szpitala) i inhibitorów konwertazy angiotensyny.56,58,59 Różnice te są prawdopodobnie tłumaczone starszym wiekiem, chorobami współistniejącymi i klasą Killipa przy przyjęciu. Ponadto kobiety są poddawane mniejszej liczbie procedur diagnostycznych (koronarografia) i terapeutycznych (takich jak pomostowanie aortalno-wieńcowe i angioplastyka) oraz są one wykonywane później niż u mężczyzn, nawet po skorygowaniu o wiek i lokalizację AMI.11,12,25,54,55 W niektórych badaniach wydaje się, że odsetek koronarografii i interwencji przezskórnych jest mniejszy u kobiet, ale różnica ta znika po skorygowaniu o chorobę współistniejącą i wiek,59 i utrzymuje się tylko w przypadkach, w których wskazania są bardziej niepewne.57 W niedawnym badaniu cząstkowym u pacjentów z ostrym zespołem wieńcowym bez uniesienia odcinka ST podkreślono niedostateczne wykorzystanie angiografii u kobiet, zwłaszcza w grupach wysokiego ryzyka, a także krótkotrwały wzrost częstości występowania opornej na leczenie dławicy piersiowej i ponownych przyjęć do szpitala z powodu dławicy piersiowej.58 Jeśli weźmie się pod uwagę, że kobiety z AMI prezentują poważniejsze objawy niż mężczyźni, można założyć, że nawet brak różnic w stosowaniu procedur diagnostycznych i zabiegów inwazyjnych można interpretować jako ich niedostateczne wykorzystanie u chorych, którzy odnieśliby korzyści z bardziej agresywnego podejścia.58 W krajach o małej zapadalności nie obserwuje się różnic w stosowaniu tych procedur.13,14
Wobec trudności, jakie napotyka się przy porównywaniu wyników opublikowanych badań, celowe wydaje się znalezienie sposobu analizy i prezentacji wystandaryzowanych wyników, który mógłby polegać na włączeniu do badania kolejnych przypadków AMI z załamkiem Q przyjętych do szpitala (nie tylko tych z oddziałem opieki wieńcowej). Nie ma też konieczności narzucania ograniczeń wiekowych, ale wskazane jest przeprowadzenie subanaliz w podgrupie 25-74-letniej. Standardowa obserwacja przez 28 do 30 dni i dostosowanie ryzyka zgonu u kobiet do wieku, cukrzycy, nadciśnienia tętniczego i palenia tytoniu są równie zalecane w celu ułatwienia porównywalności badań.
Ogółem śmiertelność z powodu CVD jest mniejsza u kobiet do 84 roku życia, a śmiertelność populacyjna z powodu AMI jest od dwóch do siedmiu razy mniejsza niż u mężczyzn w wieku od 25 do 64 lat. Przewaga ta zostaje utracona po wystąpieniu pierwszego AMI: śmiertelność w ciągu 28 dni u kobiet jest zwykle o około 20% większa po skorygowaniu o wiek, zwłaszcza wśród osób pochodzących z obszarów o małej częstości występowania tej choroby. U pacjentów hospitalizowanych śmiertelność jest większa u kobiet, ale wyłącznie wśród pacjentów z pierwszym AMI z załamkiem Q: w Hiszpanii nie stwierdzono tej różnicy w przypadku pozostałych ostrych zespołów wieńcowych.52 Istnieje zauważalna różnica w rozkładzie zgonów między mężczyznami i kobietami w ciągu 28 dni od początku objawów, która wskazuje na różne mechanizmy śmierci: migotanie komór u mężczyzn i niewydolność komorową u kobiet. Stosowane leczenie jest proporcjonalnie mniej agresywne u kobiet. Wszystko to wskazuje na konieczność zmiany podejścia we wszystkich kontekstach zdrowotnych, tak aby możliwe było szybsze identyfikowanie kobiet, u których zaczęły występować objawy ostrego zespołu wieńcowego, w celu przyspieszenia diagnostyki i zwiększenia wykorzystania procedur diagnostycznych i terapeutycznych, tak aby były one proporcjonalne do ciężkości prezentowanego obrazu.65
Sekcja sponsorowana przez Laboratorium Dr Esteve