Vaginose Bacteriana
BV é uma infecção polimicrobiana, principalmente anaeróbica, associada a um aumento do corrimento vaginal por vezes com cheiro a peixe (Fig. 1), mas não acompanhada de leucorreia, queimadura vulvar, ou prurite. A infecção com BV pode, no entanto, ter sequelas significativas. Tem sido associada com um risco aumentado de aborto séptico, ruptura prematura das membranas amnióticas, parto prematuro, parto prematuro, endomiometrite pós-Cesariana e celulite pélvica pós-histerectomia.
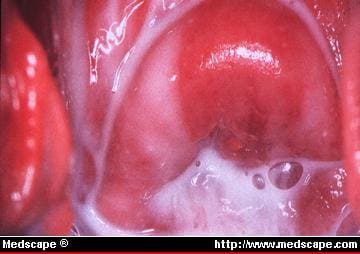
Figura 1. A característica secreção vaginal leitosa ou cremosa da vaginose bacteriana está associada a um pH vaginal elevado e a um odor a peixe. Figura gentilmente cedida por James A. McGregor, MD, University of Colorado Health Sciences Center.
A presença de lactobacilos representa uma mudança no ecossistema vaginal, especificamente uma diminuição nos lactobacilos, que faz parte da flora normal; uma proliferação de habitantes patogênicos da vagina; e uma elevação do pH (>4,5). Apesar de exaustivas pesquisas básicas, não está claro se o declínio dos lactobacilos, a proliferação de patógenos, ou o aumento do pH inicia a cascata. Enquanto o BV foi originalmente descrito por Curtis em 1911, ele só ganhou notoriedade em 1955 depois que Gardner e Dukes descreveram o organismo ofensor como Haemophilus vaginalis; desde então o organismo foi renomeado Gardnerella vaginalis em homenagem ao seu descobridor. O termo atual, vaginose bacteriana, ao invés de vaginite, indica falta de reação inflamatória (ausência de leucócitos na descarga) e é muito mais reflexivo da verdadeira natureza polimicrobiana desta condição.
Embora a maioria dos patógenos causadores de BV seja derivada da flora endógena, um gênero – o Mobiluncus – é único em pacientes com BV; nunca foi encontrado em pacientes sem vaginose. Mobiluncus são varetas anaeróbicas em forma de vírgula, gram-variáveis ou gram-negativas, com pontas afiladas que utilizam flagelos subpolares para uma motilidade tumultuosa. O G vaginalis é encontrado em quase 100% das mulheres com BV sintomática. Na verdade, o G vaginalis pode ser o organismo principal responsável pela ruptura prematura das membranas em mulheres com VB. O organismo tem atividade de fosfolipase A2, que inicia o trabalho de parto. Outros fatores podem também desempenhar um papel no trabalho de parto precoce, no entanto, como G vaginalis também é encontrado em muitas mulheres normais com gravidezes não complicadas.
Se a VB é sexualmente transmitida permanece inquieta. A maioria das observações, como as listadas abaixo, sugere que a VB provavelmente não é sexualmente transmitida.
-
Níveis de colonização uretral das espécies Gardnerella e Mobiluncus entre os parceiros masculinos de mulheres com VB não foram observadas como sendo maiores do que as de parceiros de mulheres normais.
-
A incidência de BV não tem sido documentada para aumentar com o aumento do número de parceiros sexuais ao longo da vida.
-
Não foi demonstrado que a criação do parceiro masculino reduza o risco de recorrência em mulheres (daí a base para a recomendação actual de não criar o parceiro masculino).
No entanto, uma evidência contrária, sugerindo um aspecto sexualmente transmitido, é que o uso do preservativo está associado a uma diminuição da incidência de BV entre as parceiras femininas. Assim, se um paciente tem recidivas de VS, há alguma base para tratar o parceiro.
A vaginose bacteriana identificada em monta úmida (Fig. 2) representa a infecção vaginal mais comum identificada em mulheres com inflamação ou flora alterada em Papanicolaou esfregaço.
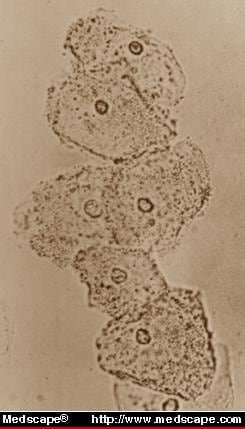
Figura 2. Na preparação úmida do líquido vaginal, a ausência de leucócitos e a estipulação de células epiteliais apóiam o diagnóstico de vaginose bacteriana. From Infect Med 9(1):50, 1992. © Copyright 1992, SCP Communications, Inc.
Diagnóstico. O diagnóstico de BV requer a presença de pelo menos 3 dos 4 critérios seguintes (Tabela I):
-
Uma descarga não-inflamatória homogênea (não muitos leucócitos).
-
pH vaginal >4,5.
-
Clue cells (bacteria attached to the borders of epithelial cells, >20 % of epithelial cells; Fig. 3).
-
Whiff test positive for fishy or musty odor when alkaline KOH solution added to smear.
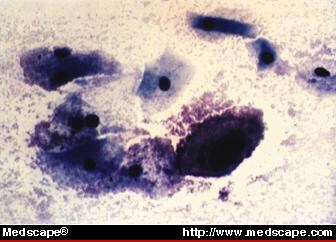
Figura 3. Esfregaço de Papanicolaou mostrando células de pista consistente com vaginose bacteriana. Cortesia de Abner P. Korn, MD. © Copyright 1996, SCP Communications, Inc.
Aplicar estes critérios de diagnóstico resultará em um diagnóstico correto de BV mais de 90% do tempo com uma taxa de falso-positivo inferior a 10%. Note que nem Papanicolaou esfregaço nem cultura são diagnósticos em e por si mesmos. O Papanicolaou esfregaço pode indicar uma mudança coccobacilar da flora, mas este relatório deve estimular a avaliação do paciente para os critérios diagnósticos formais e não para o tratamento empírico. A cultura não é útil uma vez que a flora da BV é largamente derivada da flora comensal normal.
Tratamento. Durante anos, o metronidazol oral tem sido o principal regime indicado. Embora muito eficaz, este regime está repleto de efeitos secundários tão graves como convulsões e neuropatia periférica, fazendo com que muitos pacientes interrompam o seu tratamento antes da conclusão do regime de 7 dias. Outras opções sistémicas incluem a clindamicina oral. Mais recentemente, o advento das preparações intravaginais tem proporcionado opções tópicas que causam efeitos sistêmicos menos adversos. A quantidade de droga absorvida e administrada também é muito menor. Por exemplo, o metronidazol requer uma dose oral de 500mg, enquanto apenas 37,5mg de metronidazol intravaginal gel é necessário para atingir os níveis terapêuticos do tecido vaginal. Da mesma forma, as preparações orais e intravaginais de clindamicina alcançam a mesma eficácia, embora uma dose mais baixa seja administrada por via intravaginal.
Embora os regimes listados na Tabela II tenham demonstrado fornecer 90% ou melhor eficácia, a dose única de 2g de metronidazol oferece apenas 70% de eficácia e leva a mais efeitos adversos gastrointestinais do que a clindamicina. O regime de clindamicina oral está associado a uma maior incidência de diarréia do que o metronidazol oral. Há uma década atrás, a ampicilina tinha sido tradicionalmente endossada como terapia de primeira linha para BV na gravidez; no entanto, esta descoberta baseou-se mais em preocupações de segurança do que na eficácia. Dados mais recentes que sugerem que a VS está associada a piores resultados obstétricos, justifica-se uma terapia mais eficaz. Metronidazol oral sozinho, ou em combinação com eritromicina oral, tem demonstrado reduzir sequelas obstétricas adversas em pacientes de alto risco com BV. O creme de clindamicina, enquanto tratava eficazmente a VB, foi associado pelos critérios da Amsel com piores resultados obstétricos. Este paradoxo pode ser explicado pela clindamicina reduzindo a população de lactobacilos endógenos ou pelo crescimento excessivo de Escherichia coli e Enterococcus. Apesar da opinião comum, estudos exaustivos não demonstraram que o metronidazol seja teratogênico. É mutagênico em bactérias e carcinogênico em roedores, mas nenhum dado humano demonstrou resultados adversos quando submetido a exame analítico. No entanto, várias fontes, embora sem dados baseados em evidências, afirmam que o metronidazol está contra-indicado no primeiro trimestre de gravidez.