Bakteerivaginoosi
BV on polymikrobinen, ensisijaisesti anaerobinen infektio, johon liittyy joskus kalanhajuinen lisääntynyt emätinvuoto (kuva 1), mutta johon ei liity leukorrreaa, vulvojen polttelua tai pruriittia. BV-infektiolla voi kuitenkin olla merkittäviä seurauksia. Se on yhdistetty lisääntyneeseen riskiin saada septinen abortti, lapsivesikalvojen ennenaikainen repeäminen, ennenaikainen synnytys, ennenaikainen synnytys, keisarinleikkauksen jälkeinen endomyometriitti ja sterektomian jälkeinen lantion selluliitti.
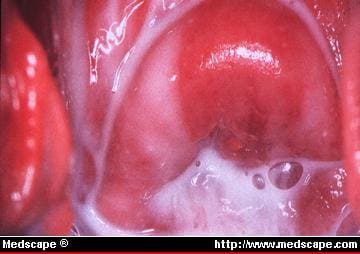
Kuvio 1. Bakteerivaginoosille tyypilliseen maitomaiseen tai kermaiseen emätinvuotoon liittyy korkea emättimen pH ja kalamainen haju. Kuva suotuisa James A. McGregor, MD, University of Colorado Health Sciences Center.
Sen esiintyminen edustaa muutosta emättimen ekosysteemissä, erityisesti normaaliflooraan kuuluvien laktobasillien vähenemistä, emättimen patogeenisten asukkaiden lisääntymistä ja pH:n kohoamista (>4,5). Kattavasta perustutkimuksesta huolimatta on epäselvää, käynnistävätkö laktobasillien väheneminen, patogeenien lisääntyminen vai pH:n nousu kaskadin. Curtis kuvasi BV:n alun perin vuonna 1911, mutta se tuli tunnetuksi vasta vuonna 1955, kun Gardner ja Dukes kuvasivat haitallisen organismin nimellä Haemophilus vaginalis; sittemmin organismin nimi on muutettu Gardnerella vaginalisiksi sen löytäjän kunniaksi. Nykyinen termi bakteerivaginoosi emätintulehduksen sijaan viittaa tulehdusreaktion puuttumiseen (WBC:n puuttuminen eritteestä) ja kuvastaa paljon paremmin tämän tilan todellista polymikrobista luonnetta.
Vaikka suurin osa BV:tä aiheuttavista taudinaiheuttajista on peräisin endogeenisestä mikrobikasvustosta, yksi suku – Mobiluncus – on ominainen vain BV:tä sairastavilla potilailla; sitä ei ole koskaan löydetty potilailta, joilla ei ole emätintulehdusta. Mobiluncus on pilkunmuotoisia, gram-vaihtelevia tai gram-negatiivisia, anaerobisia sauvoja, joilla on kartiomaiset päät ja jotka käyttävät subpolaarisia lippulankoja pyörivään liikkuvuuteen. G vaginalis löytyy lähes 100 prosentilta naisista, joilla on oireinen BV. Itse asiassa G vaginalis saattaa olla organismi, joka on ensisijaisesti vastuussa kalvojen ennenaikaisesta repeämisestä naisilla, joilla on BV. Organismilla on fosfolipaasi A2 -aktiivisuutta, joka käynnistää synnytyksen. Myös muilla tekijöillä voi kuitenkin olla merkitystä ennenaikaiseen synnytykseen, sillä G vaginalis -bakteeria esiintyy myös monilla normaaleilla naisilla, joilla on komplisoitumaton raskaus.
Onko BV tarttuu sukupuoliteitse, on edelleen epäselvää. Suurin osa havainnoista, kuten alla luetellut havainnot, viittaa siihen, että BV ei todennäköisesti tartu sukupuoliteitse.
-
BV:tä sairastavien naisten miespuolisten kumppaneiden keskuudessa Gardnerella- ja Mobiluncus -lajien virtsaputken kolonisaatioprosenttien ei ole havaittu olevan korkeampia kuin normaalien naisten kumppaneilla.
-
BV:n esiintyvyyden ei ole dokumentoitu kasvavan elinaikaisten seksikumppaneiden määrän lisääntyessä.
-
Mieskumppanin yhteiskäsittelyn ei ole osoitettu pienentävän uusiutumisriskiä naisilla (näin ollen nykyinen suositus, jonka perusteella mieskumppania ei kannata yhteiskäsitellä, perustuu tähän).
Yksi päinvastainen todiste, joka viittaa sukupuoliteitse tarttuvaan näkökohtaan, on kuitenkin se, että kondomin käyttö liittyy BV:n vähentyneeseen esiintyvyyteen naiskumppanien keskuudessa. Näin ollen, jos potilaalla ilmenee BV:n uusiutumista, kumppanin hoitamiselle on jonkinlainen peruste.
Bakteerivaginoosi, joka on todettu märkäpesäkkeellä (kuva 2), on yleisin emätininfektio, joka on todettu naisilla, joilla on tulehdus tai muuttunut mikrofloora Papanicolaou-näytteessä.
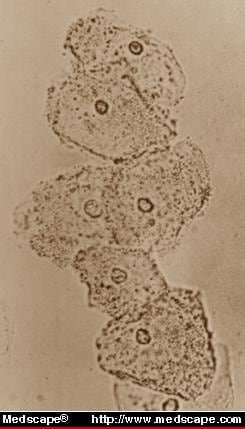
kuva 2. Emätinnesteen märkäpreparaatiossa WBC:n puuttuminen ja epiteelisolujen pistemäisyys tukevat bakteerivaginoosin diagnoosia. From Infect Med 9(1):50, 1992. © Copyright 1992, SCP Communications, Inc.
Diagnoosi. BV-diagnoosi edellyttää, että vähintään 3 seuraavista neljästä kriteeristä täyttyy (taulukko I):
-
Homogeeninen ei-tulehduksellinen vuoto (ei paljon WBC:tä).
-
Emättimen pH >4,5.
-
Kluesolut (epiteelisolujen rajoille kiinnittyneitä bakteereja, >20 % epiteelisoluista; kuva 3).
-
Hiipputesti positiivinen kalan tai multaisen hajun suhteen, kun emäksistä KOH-liuosta lisätään preparaattiin.
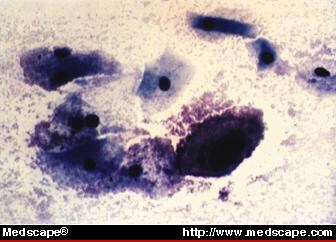
kuva 3. Pap-koepala, jossa näkyy bakteerivaginoosiin sopivia hyytymissoluja. Kohteliaisuus Abner P. Korn, MD. © Copyright 1996, SCP Communications, Inc.
Näiden diagnostisten kriteerien soveltaminen johtaa BV:n oikeaan diagnoosiin yli 90 %:ssa tapauksista, ja väärien positiivisten tulosten osuus on alle 10 %. Huomaa, että Papanicolaou-näyte tai viljely eivät sinänsä ole diagnostisia. Papanicolaoun preparaatti voi osoittaa floran kokkobasillista siirtymää, mutta tämän raportin pitäisi kannustaa potilasta arvioimaan muodollisia diagnostisia kriteerejä pikemminkin kuin empiiristä hoitoa. Viljelystä ei ole apua, koska BV:n flora on suurelta osin peräisin normaalista kommenssifloorasta.
Hoito. Vuosien ajan suun kautta otettava metronidatsoli on ollut ensisijainen ilmoitettu hoito. Vaikka tämä hoito on erittäin tehokas, siihen liittyy vakavia sivuvaikutuksia, kuten kouristuskohtauksia ja perifeeristä neuropatiaa, minkä vuoksi monet potilaat joutuvat keskeyttämään hoidon ennen 7 päivän hoitojakson päättymistä. Muita systeemisiä vaihtoehtoja ovat suun kautta otettava klindamysiini. Viime aikoina intravaginaalisten valmisteiden käyttöönotto on tarjonnut paikallisia vaihtoehtoja, jotka aiheuttavat vähemmän haitallisia systeemisiä vaikutuksia. Myös imeytyvän ja annosteltavan lääkkeen määrä on paljon pienempi. Esimerkiksi metronidatsoli vaatii suun kautta otettavan 500 mg:n annoksen, kun taas terapeuttisten emätinkudostasojen saavuttamiseksi tarvitaan vain 37,5 mg metronidatsolin intravaginaalista geeliä. Vastaavasti klindamysiinin oraalisilla ja intravaginaalisilla valmisteilla saavutetaan sama teho, vaikka intravaginaalisesti annetaan pienempi annos.
Vaikka taulukossa II lueteltujen hoitomuotojen on osoitettu tuottavan 90 %:n tai paremman tehon, metronidatsolin 2 g:n kerta-annoksella saavutetaan vain 70 %:n teho ja se aiheuttaa enemmän ruoansulatuskanavan haittavaikutuksia kuin klindamysiini. Suun kautta otettavaan klindamysiinihoitoon liittyy enemmän ripulia kuin suun kautta otettavaan metronidatsoliin. Kymmenen vuotta sitten ampisilliiniä oli perinteisesti suositeltu raskauden aikaisen BV:n ensisijaiseksi hoitomuodoksi; tämä päätelmä perustui kuitenkin pikemminkin turvallisuusongelmiin kuin tehoon. Kun otetaan huomioon uudemmat tiedot, joiden mukaan BV liittyy huonompiin synnytystuloksiin, tehokkaampi hoito on perusteltua. Suun kautta otettavan metronidatsolin yksinään tai yhdessä suun kautta otettavan erytromysiinin kanssa on osoitettu vähentävän haitallisia synnytysseurauksia korkean riskin potilailla, joilla on BV. Vaikka klindamysiinivoide hoiti BV:tä tehokkaasti, se liittyi Amselin kriteerien mukaan huonompiin synnytystuloksiin. Tämä paradoksi saattaa selittyä sillä, että klindamysiini vähentää endogeenista laktobasillipopulaatiota tai Escherichia coli- ja enterokokkien liikakasvulla. Yleisestä mielipiteestä huolimatta kattavat tutkimukset eivät ole osoittaneet metronidatsolin olevan teratogeeninen. Se on mutageeninen bakteereissa ja karsinogeeninen jyrsijöissä, mutta analyyttisen tarkastelun yhteydessä ei ole havaittu haittavaikutuksia ihmisillä. Useissa lähteissä, vaikkakaan ilman näyttöön perustuvia tietoja, todetaan kuitenkin, että metronidatsoli on vasta-aiheinen raskauden ensimmäisen kolmanneksen aikana.