Objetivos de aprendizaje
- Identificar los patógenos fúngicos más comunes asociados a las micosis cutáneas y subcutáneas. micosis
- Comparar las principales características de las enfermedades fúngicas específicas que afectan a la piel
Muchas infecciones fúngicas de la piel implican hongos que se encuentran en la microbiota cutánea normal. Algunos de estos hongos pueden causar una infección cuando entran a través de una herida; otros causan principalmente infecciones oportunistas en pacientes inmunocomprometidos. Otros patógenos fúngicos causan infecciones principalmente en entornos inusualmente húmedos que promueven el crecimiento de los hongos; por ejemplo, los zapatos sudados, las duchas comunes y los vestuarios proporcionan excelentes caldos de cultivo que promueven el crecimiento y la transmisión de los patógenos fúngicos.
Las infecciones fúngicas, también llamadas micosis, pueden dividirse en clases en función de su capacidad de invasión. Las micosis que causan infecciones superficiales de la epidermis, el pelo y las uñas, se denominan micosis cutáneas. Las micosis que penetran en la epidermis y la dermis para infectar tejidos más profundos se denominan micosis subcutáneas. Las micosis que se extienden por todo el cuerpo se denominan micosis sistémicas.
Tineas
Un grupo de micosis cutáneas denominadas tineas están causadas por dermatofitos, mohos fúngicos que requieren queratina, una proteína que se encuentra en la piel, el cabello y las uñas, para su crecimiento. Hay tres géneros de dermatofitos, todos los cuales pueden causar micosis cutáneas: Trichophyton, Epidermophyton y Microsporum. Las tineas en la mayoría de las zonas del cuerpo se denominan generalmente tiña, pero las tineas en localizaciones específicas pueden tener nombres y síntomas distintivos (véase el cuadro 16.3 y la figura 16.22). Tenga en cuenta que estos nombres -aunque estén latinizados- se refieren a las localizaciones en el cuerpo, no a los organismos causantes. Las tineas pueden ser causadas por diferentes dermatofitos en la mayoría de las zonas del cuerpo.
|
Tinea corporis (tiña) |
Cuerpo |
|
Tinea capitis (tiña) |
Escala |
|
Tinea pedis (pie de atleta) |
Pies |
|
Tinea barbae (picazón del barbero) |
Barba |
|
Tinea cruris (tiña inguinal) |
Groña |
|
Tinea unguium (onicomicosis) |
Uñas de los pies, uñas |
Tabla 16.3
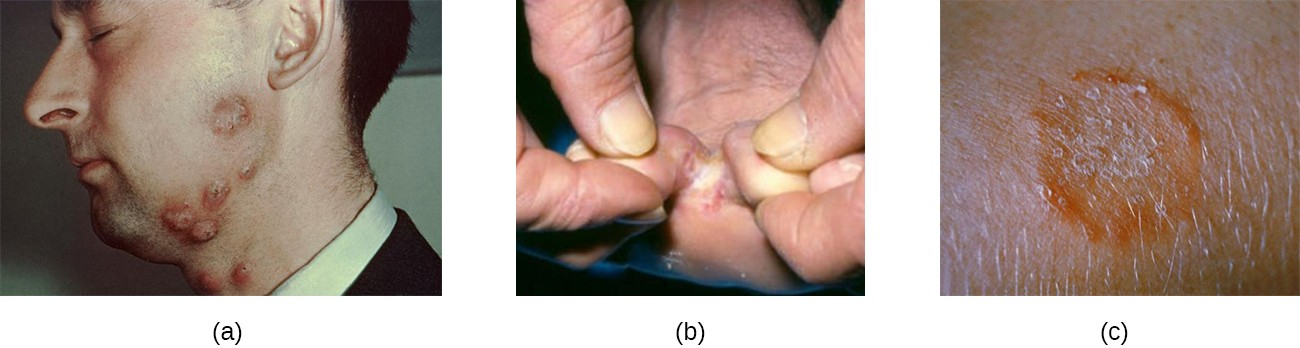
Los dermatofitos se encuentran comúnmente en el medio ambiente y en los suelos y se transfieren con frecuencia a la piel a través del contacto con otros seres humanos y animales. Las esporas de los hongos también pueden propagarse por el pelo. Muchos dermatofitos crecen bien en entornos húmedos y oscuros. Por ejemplo, la tinea pedis (pie de atleta) suele propagarse en las duchas públicas, y los hongos causantes crecen bien en los confines oscuros y húmedos de los zapatos y calcetines sudados. Del mismo modo, la tinea cruris (tiña inguinal) suele propagarse en entornos de convivencia y prospera en la ropa interior cálida y húmeda.
Las tiñas en el cuerpo (tinea corporis) suelen producir lesiones que crecen de forma radial y se curan hacia el centro. Esto provoca la formación de un anillo rojo, lo que lleva al nombre engañoso de tiña.
Se pueden utilizar varios enfoques para diagnosticar las tineas. A menudo se utiliza una lámpara de Wood (también llamada lámpara negra) con una longitud de onda de 365 nm. Cuando se dirige a una tiña, la luz ultravioleta emitida por la lámpara de Wood hace que los elementos fúngicos (esporas e hifas) sean fluorescentes. La evaluación microscópica directa de muestras de raspados de piel, pelo o uñas también puede utilizarse para detectar hongos. Por lo general, estas muestras se preparan en un montaje húmedo utilizando una solución de hidróxido de potasio (KOH acuoso al 10%-20%), que disuelve la queratina del pelo, las uñas y las células de la piel para permitir la visualización de las hifas y las esporas fúngicas. Las muestras pueden cultivarse en Sabouraud dextrosa CC (cloranfenicol/ciclohexamida), un agar selectivo que favorece el crecimiento de los dermatofitos a la vez que inhibe el crecimiento de bacterias y hongos saprofitos. La morfología macroscópica de las colonias suele utilizarse para identificar inicialmente el género del dermatofito; la identificación puede confirmarse además mediante la visualización de la morfología microscópica utilizando un cultivo en portaobjetos o una preparación con cinta adhesiva teñida con azul de algodón de lactofenol.
Varios tratamientos antifúngicos pueden ser eficaces contra las tineas. Los ungüentos de alilamina que incluyen terbinafina se utilizan habitualmente; el miconazol y el clotrimazol también están disponibles para el tratamiento tópico, y la griseofulvina se utiliza por vía oral.